
Diagnosticul de fibrilatie atriala
În 20-30% dintre pacienții cu accident vascular cerebral ischemic diagnosticat fibrilatie atriala (AF) (înainte, în timpul sau după un accident vascular cerebral). În special, o mare atenție trebuie acordată asimptomatice (inclusiv auto-trunchiate) episoade de AF.
- screening-ul neprogramată pentru AF indicat pentru pacienții cu vârsta peste 65 de ani (prin monitorizarea ritmului cardiac sau înregistrare ECG) (clasa dokazannostiIB).
- screening-ul sistematic cu monitorizarea ECG pentru a detecta AF la toți pacienții cu vârsta peste 75 de ani sau la cei cu risc ridicat de accident vascular cerebral (klassIIaV).
- Pacienții cu AVC sau AIT pentru a identifica AF este prezentat în repaus înregistrarea ECG cu monitorizarea ulterioară a ECG, un minim de 72 de ore (klassIB).
- Pacienții care au suferit un accident vascular cerebral, prezentat monitorizare suplimentară ECG lung (inclusiv recordere ECG buclă implantare) pentru a detecta posibile AF asimptomatice (klassIIaV).
La pacienții cu pacemaker sau defibrilator prezența electrod atriale vă permite să controlați ritmul atrii. astfel Pacienții pot fi identificate cu episoade de operare de înaltă frecvență atrială ( «episoade debit mare atrială», AHRE). Prezența unor astfel de episoade asociate cu o frecventa semnificativ mai mare de episoade confirmate AF (5,56 ori) și accident vascular cerebral ischemic sau embolie sistemica (2,56 ori). Astfel, incidența AVC la pacienții cu AHRE mai mică decât la pacienții cu AF confirmat; AF este detectat, nu toți acești pacienți. Acesta arată dacă terapia antitrombotic la pacienții cu AHRE - problema este explorată în prezent în două studii clinice (Artesia și Noa - AFNET 6). În prezent, recomandat pentru a controla frecvența atrii pentru pacienții cu stimulatoare cardiace sau defibrilatoare implantate, iar în cazul funcționării la frecvență înaltă a episoadelor de atriale le inspecta în continuare, în scopul de a identifica AF, precum și pentru a evalua riscul de complicatii ischemice.
- La pacienții cu pacemaker sau cardioverter ar trebui să evalueze în mod regulat funcționarea ratei atriale. În caz de funcționare de înaltă frecvență de episoade de atriale au nevoie de examinare suplimentară (monitorizare ECG) pentru a verifica dacă OP și tratament adecvat (klassIV).
Figura 1. Managementul pacienților cu episoade de frecvență ridicată de funcționare ale atriale înregistrate în conformitate cu dispozitivul implantat.
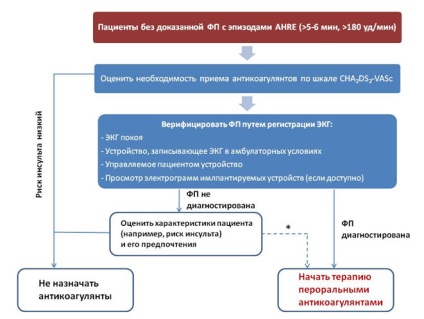
* - în unele situații rare, anticoagulantele pot fi atribuite fără verificare AF. O astfel de abordare necesită o discuție detaliată cu pacientul și o evaluare atentă a raportului risc / beneficiu
- La pacientii cu fibrilatie atriala care primesc anticoagulante orale, scalele de stratificare de risc deosebit trebuie utilizat pentru a identifica factorii de risc modificabil potential pentru sangerare (klassIIaV).
Tabelul 1: Factori de risc modificabil și non-modificabil pentru complicații hemoragice la pacienții tratați cu anticoagulante (pe baza grilelor pentru a stratifica riscul de sângerare). / P>
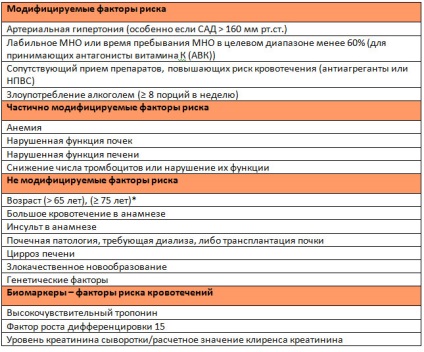
* scale diferite -in
Agenții Selecție antitrombotice
Principalele aspecte sunt următoarele puncte:
- Aspirina nu trebuie utilizat pentru prevenirea evenimentelor tromboembolice la pacienții cu FA
- pacienții cu valoarea indicelui CHA2DS2-Vasc de 1 la bărbați și 2 femei ar trebui să ia în considerare numirea anticoagulant (nu aspirina)
- la pacienții cu non-valvulară prima linie de droguri sunt „noi“ anticoagulante orale
Figura 2. Riscul de prevenire accident vascular cerebral la pacienții cu FA.
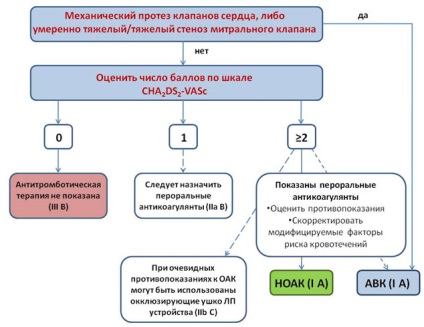
- Care iau anticoagulante pentru prevenirea evenimentelor tromboembolice este indicată la pacienții cu AF-VASc2 indeksomCHA2DS2 și mai mult pentru bărbați, 3 femei și mai multe (klassIA).
- La barbati, cu o valoare indeksaCHA2DS2-VASc1 și femei cu o valoare indeksaCHA2DS2-VASc2 posibila numire a anticoagulantelor după o evaluare a caracteristicilor pacientului și preferințele individuale (klassIIaB).
- Atunci când terapia anticoagulantă pentru prima dată numit pentru pacienții care pot primi PLA (apixaban, dabigatran, rivaroxaban, edoksaban), luându-i mai degrabă decât AVK (klassIA).
- Oamenii care iau AVK șederea INR în intervalul țintă trebuie monitorizați cu atenție, ar trebui să depună eforturi pentru valoarea sa maximă (klassIA).
- În cazul în care un pacient este deja a lua AVK, du-te la primirea PLA poate fi în cazul în care timpul de staționare a INR-ului în intervalul țintă este slabă, în ciuda buna aderenta la tratament, sau concentrându-se pe preferințele pacientului (dacă nu există contraindicații, cum ar fi proteze valvulare artificiala) (klassIIbA ).
Ocluzia sau izola apendice atriul stâng
- Izolarea chirurgicală sau ocluzie apendice stanga atriala pot fi efectuate în timpul intervenției pe cord deschis la un pacient cu AF (klassIIbV).
- Izolarea chirurgicală sau ocluzie apendice stanga atriala poate fi format în timpul intervențiilor toracoscopic pentru AF (klassIIbV).
În cazul LP incomplet izolarea abalone și prezența fluxului sanguin rezidual poate crește riscul de accident vascular cerebral, astfel:
- După efectuarea chirurgicală ocluzie sau izolarea fila PL PT pacient cu risc ridicat de accident vascular cerebral și ar trebui să continue sub tratament cu anticoagulante (klassIV).
- Ocluzia apendice stanga atriala pentru prevenirea accident vascular cerebral pot fi efectuate la pacienții cu contraindicații la terapia anticoagulantă pe termen lung (de exemplu, o istorie - cu viața în pericol cauza fatală sângerare) (klassIIbB).
ingrijire accident vascular cerebral
Eficiente și aprobate pentru utilizare de către tratamentul de accident vascular cerebral ischemic este introducerea de activator de plasminogen tisular recombinant (rtPA) timp de 4,5 ore de la debutul simptomelor. tromboliza sistemică este contraindicat la pacienții care iau anticoagulante orale, dar poate fi configurat, în cazul în care pacienții AVC care primesc mai puțin de 1,7 INR, sau dacă sunt tratați cu dabigatran PTT în cadrul valorilor normale și la administrarea ultimei doze de medicament pentru mai mult de 48 de ore. Celeritatea antidotului la PLA, urmat de tromboliza necesită un studiu în studiile clinice. Pacienții cu ocluzie a arterei carotide interne distale sau anticoagulante ale arterei cerebrale medii primit poate efectua trombectomia în decurs de 6 ore de la manifestarea simptomelor.
Prevenirea secundară de accident vascular cerebral
Începutul sau reluarea tratamentului anticoagulant dupa accident vascular cerebral ischemic sau AIT
Cu cat mai mare de accident vascular cerebral, cu atat mai mare riscul de complicații hemoragice în cazul administrării precoce a anticoagulante. De aceea, specialistii recomanda anticoagulantele de pornire 1 până la 12 ore, în funcție de mărimea cursei; la pacienții cu accidente vasculare cerebrale mari inainte de inceperea tratamentului anticoagulant trebuie re-tomografică studiu pentru a exclude transformarea hemoragica (Figura 3). accident vascular cerebral sau AIT - factorul cel mai important de risc pentru accident vascular cerebral recurente, si sunt susceptibile de a avea cele mai multe beneficii din utilizarea de anticoagulante. Poate fi utilizat ca antagoniști ai vitaminei K, și PLA. Primirea PLA însoțite rezultate ceva mai bune, datorită, în primul rând, cu un număr mai mic de hemoragie intracraniană. În cazul în care pacientul a suferit un AIT sau un accident vascular cerebral pe un fond de tratament anticoagulant, este recomandabil să se schimbe medicația.
Figura 3. Inceputul sau reluarea tratamentului anticoagulant după un accident vascular cerebral ischemic sau AIT.
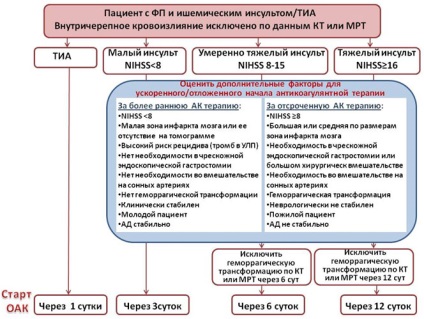
(Aceste recomandări se bazează în mare măsură pe opinia experților și nu pe rezultatele studiilor prospective)
Începerea tratamentului anticoagulant după hemoragie intracraniană
In unele situatii, anticoagulantele pot fi prescrise 4-8 săptămâni după hemoragie intracraniană (în special în cazul în care a fost eliminată sau sângerare asociate factorilor de risc (Tabelul 1)., Cum ar fi hipertensiune necontrolată, au fost ajustate). Terapia anticoagulantă în această situație reduce riscul de accident vascular cerebral ischemic recurente și mortalitate. În cazul în care decizia de tratament anticoagulant, este preferabil să se aleagă produsul cu cel mai bun profil de siguranță. Decizia privind reluarea anticoagulare ar trebui să fie luate în comun de către cardiolog / neurolog / neurochirurg. Figura 4 prezintă o diagramă flux de anticoagulante de destinație, după hemoragie intracraniană, în baza opiniilor experților și studii retrospective.
Figura 4. Începerea sau reluarea tratamentului anticoagulant după hemoragie intracraniană.
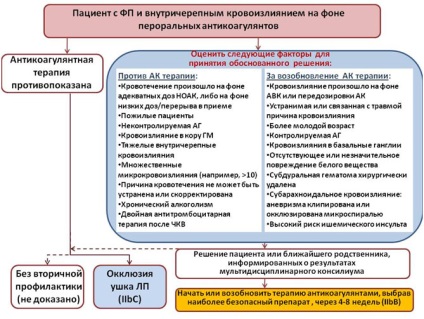
Recomandări Rezumat pentru prevenirea accident vascular cerebral secundare la pacientii cu fibrilatie atriala:
- La pacienții cu fibrilație atrială imediat HGMM sau HNF terapie nu este recomandată după un accident vascular cerebral ischemic (rekomendatsiyIII nivel de clasa dokazannostiA).
- Pentru acei pacienți care au avut un AIT sau un accident vascular cerebral pe un fond de tratament anticoagulant, ar trebui să fie evaluate și pentru a optimiza aderenta la tratament (IIaC).
- La pacienții care primesc anticoagulante care au suferit un accident vascular cerebral moderat severe sau severe, tratamentul anticoagulant trebuie întrerupt 3-12 zile, în funcție de rezultatele evaluării riscului de sângerare și de accident vascular cerebral recurente echipă multidisciplinară de specialiști (IIaC).
- Înainte de începerea sau reluarea anticoagulării pentru prevenirea accident vascular cerebral secundare ar trebui să desemneze aspirina (IIaB).
- tromboliza sistemică nu trebuie efectuată la pacienții cu INR de 1,7, precum și pacienți pe dabigatran dacă APTT peste normal (IIIC).
- PLA sunt medicamente decât AVC sau aspirina preferat pentru pacienții care au suferit un accident vascular cerebral anterior (IB).
- Dupa un accident vascular cerebral sau AIT nu este recomandat pentru terapia combinată anticoagulant antiagregant oral + (IIIB).
- Dupa hemoragie intracraniană la pacienții cu FA, anticoagularea orală poate fi reluat după 4-8 săptămâni, în cazul îndepărtării cauzei hemoragiei sau corectarea factorilor de risc (IIBB).
Abordări la tratamentul pacienților cu sângerare la fondul de anticoagulante orale
Figura 5. Managementul pacienților cu hemoragii acute în timpul tratamentului anticoagulant.
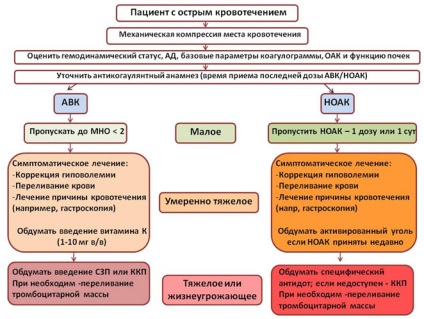
FFP - plasmă proaspătă congelată; PAC - concentrat de complex de protrombină.
Testele de coagulare standard nu furnizează informații suplimentare la pacienții tratați cu PLA (cu excepția celor care iau dabigatran aPTT). Teste specifice este timpul de trombină diluată (HEMOCLOT) pentru dabigatran calibrat și determinarea cantitativă a activității anti-Xa pentru inhibitori ai factorului Xa. Cu toate acestea, testele enumerate de multe ori nu sunt disponibile pentru utilizarea de rutină, și de multe ori nu au nici o valoare în tratamentul hemoragiilor acute.
Dacă ultima doză de PLA a fost adoptată recent (2-4 ore înainte de sângerare) poate fi administrarea adecvată de cărbune activat și / sau lavajul gastric. Pentru scoaterea din circulație a dabigatran pot fi utilizate dializa.
În prezent, utilizarea clinică a antidot specific la dabigatran - idarutsizumab de droguri.
Administrarea de anticoagulante orale la pacienții care au suferit o sângerare sau are un risc crescut de sângerare
Deși anticoagulante trebuie întrerupt în momentul de sângerare activă, anulați-le după necesare în situații rare. În cazul în care pacientul a suferit sângerare pe fundalul unui medicament anticoagulant trebuie schimbat. Cele mai multe dintre cauzele sângerărilor majore, cum ar fi hipertensiune necontrolată, ulcer peptic sau microane- intracraniene pot fi eliminate.
Recomandări cu privire la tactica de gestionare a pacienților cu hemoragie pe fondul anticoagulantele orale și prevenirea complicațiilor hemoragice:
- Pacienții tratați cu anticoagulante trebuie să caute hipertensiune arterială de control pentru a reduce riscul de sângerare (clasa rekomendatsiyIIA, nivelul de evidență B).
- Pacienții cu vârsta peste 75 de ani de dabigatran trebuie administrat într-o doză redusă de 110 mg de 2 ori pe zi, pentru a reduce riscul de sângerare (IIBB).
- La pacienții cu risc crescut de hemoragie gastro-intestinală etexilat 150 mg de 2 ori pe zi, rivaroxaban 20 mg 1 dată pe zi și enoksabanu 60 mg pe zi trebuie să fie preferată AVC sau alte PLA (IIAB).
- sfaturi adecvate și de tratament pentru a preveni excesele alcoolice trebuie să se asigure că pacienții care au anticoagulante orale (IIaB) vor fi alocate.
- Înainte de a începe tratamentul cu AVK nu se recomandă efectuarea testelor genetice (IIIB).
- Re-numirea de anticoagulante dupa un episod de sângerare poate la majoritatea pacienților, după evaluarea situației de către o echipă multidisciplinară, cu toate caracteristicile terapiei anticoagulante și alte intervenții pentru prevenirea accidentului vascular cerebral și după îmbunătățirea corecției factorilor de risc de sângerare și de accident vascular cerebral (IIaB).
- În cazul hemoragiei acute a abort tratamentului activ recomandat cu anticoagulante orale pentru a elimina cauza sângerare (IC).
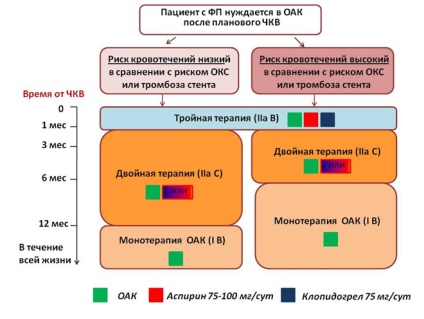
Terapia asociată: anticoagulante orale și antiagregante plachetare
Aproximativ 15% dintre pacienții cu FA au suferit vreodată infarct miocardic; 5-15% dintre pacientii cu fibrilatie atriala poate necesita PCI. Administrarea concomitentă de medicamente antitrombotice crește semnificativ riscul de sangerare majore. Adăugarea PLA la mono - sau terapia duala antiplachetare creste riscul de sangerare majore la 79-134%, respectiv, reducând doar ușor riscul complicațiilor ischemice. Prin urmare, în general, ar trebui să încercați să reducă la minimum timpul terapiei antitrombotice tripla posibil (figurile 6 și 7). Nu utilizați PLA ca parte a terapiei combinate la doze mai mici decât cele care s-au dovedit eficiența în prevenirea accidentului vascular cerebral. Ca parte a unei terapii combinate trebuie evitată primirea prasugrel și ticagrelor, favorizând clopidogrel (cu excepția acelor situații în care drogurile urmează să fie atribuite, de exemplu, în cazul trombozei stent la pacienții tratați cu acid acetilsalicilic și clopidogrel).
Figura 6. Terapia antitrombotică dupa ACS la pacientii cu fibrilatie atriala care au nevoie de anticoagulare.
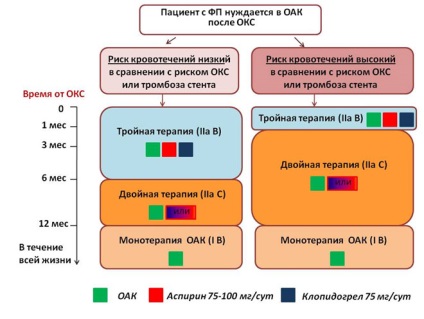
Figura 7. Terapia antitrombotică după PCI electiva la pacientii cu fibrilatie atriala care au nevoie de anticoagulare.
Anticoagulantele în timpul și după ablatie cateter AF peste
Ablația poate fi efectuată fără nici o anulare AVC (INR 2-3). Acumulat suficiente date de la centrele de înaltă calificare cu privire la desfășurarea în siguranță a ablație pe fundalul PLA. In timpul ablatia se administrează HNF menținerea timpului de coagulare activ de 300 de secunde. După ablația anticoagulante orale trebuie administrat cel puțin 8 săptămâni, la toți pacienții. În viitor, terapia anticoagulantă este prescris în funcție de riscul de accident vascular cerebral (deoarece riscul de recurență a FA este menținută, inclusiv - asimptomatic).
Terapia anticoagulantă la femeile gravide
- Pacientele cu FA și cu risc de accident vascular cerebral este prezentat antikogulyantnaya terapie. Pentru a minimiza efectul teratogen și riscul de sângerare în timpul nașterii, în primul trimestru de sarcină și de 2-4 săptămâni înainte de data estimată a nașterii ar trebui să fie administrat heparină (la o doză corectată pentru greutatea corporală a pacientului). Alteori, poate fi utilizat ca heparină și AVC (IB).
- PLA nu ar trebui să fie administrat femeilor gravide și femeilor care planifică o sarcină (III).
În al treilea trimestru este nevoie de o monitorizare mai frecventă a coagulării, ori de câte ori gravidă pe acest termen necesită doze mari de heparină sau AVC pentru a realiza anticoagulantă adecvată. În cazul în care femeile însărcinate cu proteze valvulare mecanice au decis să-și întrerupă warfarina timp de 6-12 săptămâni de sarcină, acestea trebuie să primească în mod necesar HNF sau HGMM cu o ajustare a dozelor adecvate.
Material pregătit de către laboratorul de probleme clinice aterotromboza Departamentul de Angiologie Cardiologie ei. AL Myasnikov Ph.D. Shakhmatovo OO