Eșecul ventriculului stâng la infarctul miocardic - diagnostic, tratament
Complicațiile sindromului coronarian acut (ACS) sunt mai frecvente cu infarctul miocardic cu creșterea ST (IM pST). Strategiile moderne pentru tratamentul reperfuziei, inclusiv utilizarea din ce în ce mai frecventă a CKB, în ultimul deceniu au contribuit la o reducere accentuată a incidenței infarctului miocardic recurent și a mortalității. Acest lucru a condus în mod natural la o scădere a numărului de complicații ale ACS.
Mai des, acest lucru se observă la admiterea târzie a pacientului, la vârstnici (peste 75 de ani) și la diabetici. Acești pacienți au adesea o funcție redusă a LV și o leziune obișnuită a patului coronarian, care nu permite întotdeauna revascularizarea completă. Funcția redusă de LV este asociată direct cu o scădere a supraviețuirii și, prin urmare, complicațiile mecanice și aritmii sunt mai predispuse la pacienții cu boală miocardică avansată.
La pacienții cu disfuncție severă a VS (EFT <30% ), несмотря на реваскуляризацию при ИМ пST, наличие на ЭКГ патологических зубцов Q и признаков сердечной недостаточности служит клиническим маркером плохого восстановления миокарда и тяжелого прогноза. Важно уже на ранних этапах идентифицировать таких пациентов, чтобы в дальнейшем обеспечить более тщательное наблюдение за их состоянием и возможность оказания своевременной помощи.
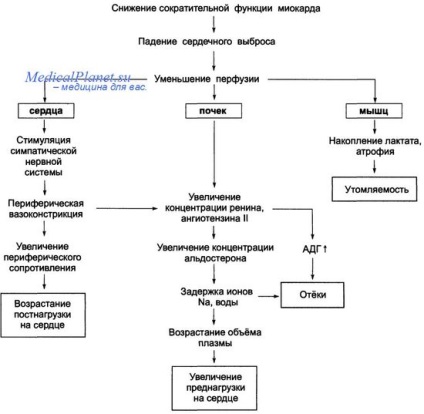
insuficiență ventriculară stângă (LZHN) din cauza miocardic Infarct-segment ST (MI Pst) se dezvoltă destul de des. Pacienții cu un volum mic de leziune miocardică creșterea mediată de catecolamină frecvenței cardiace și contractilității porțiuni neafectate LV perete compensează o descreștere în zona infarctului contractilitatea și previne dezvoltarea decompensării.
Pacienții cu infarct miocardic mai extinse, aceste mecanisme sunt inadecvate, ceea ce duce la o creștere a presiunii diastolice finale în ventriculul stâng și dezvoltarea de edem pulmonar. În unele cazuri, LZHN cauzate sau agravate de complicații, cum ar fi aritmii cardiace, insuficienta mitrala sau defect IVS. Disponibilitatea LZHN este un semn de prognostic prost și severitatea acesteia se corelează strâns cu mortalitate (mortalitate spital la pacienții fără LZHN este de numai 6% și crește la 38% la cei cu raluri intense in plamani).
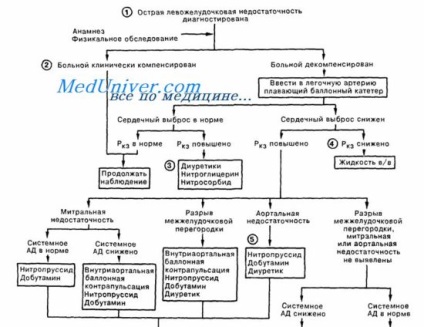
Diagnosticarea și interpretarea insuficienței ventriculului stâng în infarctul miocardic
Diagnosticul clinic al insuficienței ventriculului stâng (LVH) pe fundalul ACS este adesea dificil. Semnele clinice și datele anchetei sunt foarte variabile, instabile și combinate între ele în orice combinație. De exemplu, în crepitație bazal adesea gasite la pacientii cu boli pulmonare, indiferent de LZHN și-a exprimat semne radiologice de congestie pulmonară la pacienți cu auscultație detectat complet „curat“ plamani.
LZHN trebuie să fie suspectată la toți pacienții cu SCA și disfuncție severă a ventriculului stâng (din cauza vastitatea acestui mic infarct miocardic focal, sau pe fondul suferinței înainte de distrugerea pe scară largă a LV miocard), care dezvolta dificultati de respiratie, combinate cu patologice III inima ton si pocnituri in plamani.
Semnele fizice se pot schimba rapid, prin urmare, în perioada de început a MI-ului, auscultarea inimii și plămânilor ar trebui efectuată în mod regulat. Atunci când radiografia poate detecta un număr de semne patologice, inclusiv cardiomegalie, un model vascular crescut și o diminuare radicală a norului. Când apar semne de oboseală a VS, este necesară o evaluare clinică aprofundată, inclusiv (dacă este posibil) EchoCG pentru a exclude complicațiile mecanice cum ar fi regurgitarea mitrală acută severă sau ruptura MZV.
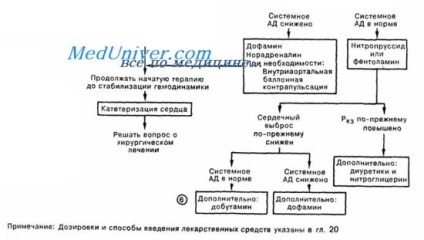
Tratamentul insuficienței ventriculului stâng în infarctul miocardic
Tratamentul insuficienței ventriculare stângi (LZHN) constă în activități care vizează ameliorarea anxietății, presiune redusă umplerea camerelor inimii (folosind vasodilatatoare) și volumul de fluid în ventricule (prin adăugarea de diuretice), ceea ce duce în final la o scădere a presiunii ventriculare stângi diastolic și rezoluția de edem pulmonar . Terapia continuă are drept scop prevenirea reapariției simptomelor în cazul utilizării eplerenonă poate reduce mortalitatea. S-a demonstrat că antagonistul de aldosteron reduce mortalitatea la pacienții cu insuficiență cardiacă după infarct miocardic și FEVS <40%.
Aceasta se poate datora încetinirii dezvoltării fibrozei miocardice sau scăderii incidenței hipopotasemiei, care poate fi un factor important care contribuie la apariția aritmiilor letale. În plus, la unii pacienți, funcția LV se îmbunătățește după restabilirea funcției miocardului "uluit", ceea ce ajută la prevenirea reapariției simptomelor după un episod de AF acute. Tratamentul LV acut este după cum urmează:
• acordarea unui loc de ședere pacientului și numirea terapiei cu oxigen; acest lucru va reduce congestia venoasă într-un cerc mic de circulație a sângelui și va îmbunătăți oxigenarea sângelui în plămâni;
• administrarea de morfină prin injectare lentă intravenoasă la 2,0 mg în asociere cu un antiemetic (de exemplu, metoclopramid 10 mg); morfina acționează ca sedativ (facilitează anxietatea) și, de asemenea, ca vasodilatator (reduce severitatea edemului pulmonar);
• numirea unui diuretic cu buclă (de exemplu, furosemid în doză de 80-160 mg sub formă de injecție intravenoasă lentă); injectat în / în diuretice burete după diureză provoacă vasodilatație, ceea ce ajută la reducerea manifestărilor de LV acută cu două mecanisme;
• cu o tensiune arterială acceptabilă (BP sistolică> 100 mmHg), trebuie administrată o perfuzie intravenoasă de nitrat, așa cum este descris într-un articol separat pe site (vă recomandăm să utilizați formularul de căutare de mai sus); Vasodilatarea indusă de nitrați poate reduce întoarcerea venoasă la inima dreaptă, ceea ce duce la o reducere a presiunii diastolice end-diastolice și la o scădere a manifestărilor edemului pulmonar; Infuzia de nitrați trebuie să înceapă cu doze mici, cu o creștere ulterioară a ratei de administrare;
• monitorizarea atentă a diurezei, care permite perfuzia renală adecvată și evaluarea răspunsului la un diuretic.
Dacă aceste măsuri nu vă permit să monitorizați situația. trebuie să intrați / în alt bolus de furosemid și să vă consultați cu mai mulți colegi cu experiență. În cazul în care rezultatul inspecției nu poate identifica tratamentul chirurgical supuse complicațiilor infarctului miocardic (de exemplu, severă insuficiență mitrală acută sau decalaj IVS), apoi se stabilizează pacientul pe timpul necesar pentru intervenția de corectare poate fi prin IABP sau ventilație auxiliară (care poate fi efectuată noninvaziv - folosind o mască specială). În absența unor complicații potențial corectabile prognosticul la LZHN severă, cu nici un efect de diamorfină, diuretice și nitrați rău.
Tratamentul de urgență pentru insuficiența acută a ventriculului stâng