Infecția în unitatea de terapie intensivă.
1. Pacienții din unitatea de terapie intensivă prezintă un risc crescut de expunere la infecții nosocomiale (spitale). Imunitatea deficitară rezultată poate fi o consecință a bolii însăși și a măsurilor de tratament care se desfășoară. În plus, numeroase proceduri invazive pentru a monitoriza pentru observație și tratament în încălcarea mecanismelor normale de apărare și să permită pătrunderea microorganismelor în inaccesibile pentru ei în părți normale ale corpului. Agenții patogeni ai infecțiilor nosocomiale au adesea rezistență multiplă la antibiotice; ambii purtători asimptomatici și pacienții bolnavi pot fi o sursă de bacterii rezistente. Procesul infecțios se poate dezvolta datorită introducerii unor corpuri străine pe o perioadă lungă de timp, precum și imobilizării pacientului.
2. Un procent ridicat de complicații infecțioase în UTI pot fi atribuite mai multor factori, inclusiv plasarea atentă a pacienților, lipsa spațiului pentru echipamente, prezența unui număr mare de personal, precum și camere deschise, care oferă cea mai bună monitorizare a pacienților, dar în același timp crește posibilitatea de contaminare reciprocă. Procedurile efectuate în mod aparent în condiții sterile nu oferă adesea protecție împotriva infecțiilor, deoarece acestea se desfășoară ca parte a îngrijirii de urgență.
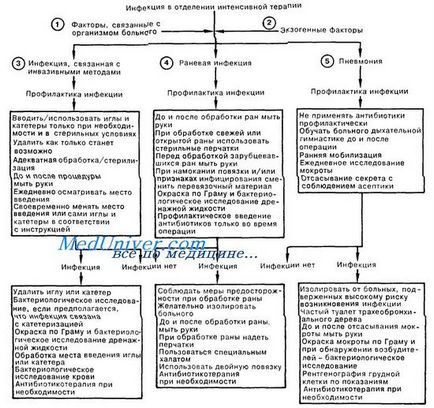
3. Există adesea o infecție. asociate cu metode invazive. Dispozitivele pentru perfuzie intravenoasă și controlul monitorizării uneori conduc la tromboflebită purulentă sau bacteremie; acest lucru ar trebui să fie amintit atunci când examinați pacienții cu sepsis sau febră de etiologie necunoscută. Probabilitatea de infectare crește în cazul cateterelor raman in vasele periferice de mai mult de 48-72 de ore. Staphylococcus aureus este agentul cauzator în 30% din cazuri și a bacteriilor Gram-negative, în aproximativ 50% din infecții asociate cu instalarea canula în vas. Orice cateter trebuie retras imediat ce dispare. Procesele infecțioase în tractul urinar, care apar mai des după cateterizare, reprezintă mai mult de 40% din infecțiile nosocomiale; frecvența complicațiilor infecțioase depinde de durata cateterismului, precum și de prezența sau lipsa de etanșeitate în sistem. Dezvoltarea cateterizare datorită proceselor infecțioase pot fi cauzate de un soi de microorganisme (de exemplu, E. coli, Klebsiella sp. Proteus sp. Pseudomonas sp. Enterobacter sp. Serratia sp. Candida sp.). Mulți dintre acești agenți patogeni fac parte din propria lor floră intestinală, dar pot fi, de asemenea, obținuți prin contaminare încrucișată de la alți pacienți sau personal.
4. O rană chirurgicală este considerată infectată în prezența puroiului care trece prin canalul de scurgere, indiferent de rezultatele negative ale examenului bacteriologic. Complicațiile infecțioase postoperatorii sunt a doua cea mai frecventă dintre infecțiile nosocomiale. Pentru a prezice probabilitatea infecției în plagă chirurgii americani Corporation a dezvoltat următoarea clasificare, bazată pe care prejudiciul este împărțit în curat, curat-contaminate, contaminate și murdar. Atunci când infecția monomicrobiană este izolată cel mai adesea, Staphylococcus aureus; De la rănile chirurgicale cu o infecție mixtă, bacteriile gram-negative sunt deseori izolate.
5. Pneumonia este a treia dintre cele mai frecvente și prima în ceea ce privește probabilitatea unui rezultat letal în rândul infecțiilor nosocomiale. Infecția are loc ca rezultat al aspirațiilor de agenți patogeni din orofaringe sau prin calea hematogenă din focare. Diagnosticul este determinat de combinația semnelor clinice (febră, tuse, spută purulentă) și date din examenul radiografic (infiltrate pulmonare). Patogenii sunt bacterii aerobe gram-negative (68%), aerobic coci gram pozitivi (24%) și fungi (5%). Gram-negativ bacterii formează adesea colonii în căile respiratorii ale pacienților spitalizați, care predispune la apariția factorului de pneumonie.