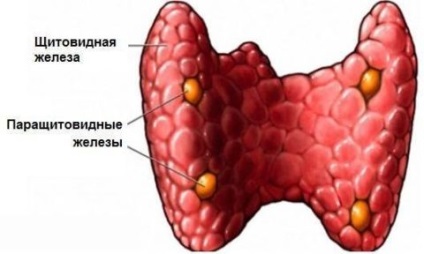
Glandele paratiroide sunt localizate pe suprafețele posterioare ale glandei tiroide prin una sau ambele părți. Numărul glandelor paratiroide la femei pot fi foarte diferite, de la 1 la 8. În comparație cu boli tiroidiene, nu sunt de multe ori boala paratiroidian - simptome la femei poate fi o lungă perioadă de timp, nici o modalitate de a se exprima, iar încălcările vor fi detectate doar în timpul studiilor de diagnostic .
În acest articol vom fi familiarizați cu funcțiile glandelor paratiroide, precum și despre bolile care le afectează, despre cauzele și imaginea clinică a acestor boli.
Funcțiile glandei paratiroide
Glandele paratiroide sunt responsabile pentru reglarea nivelului de calciu din organism într-o asemenea măsură încât funcționează normal sistemul nervos și cel motor. Acest lucru se datorează hormonului paratiroidian secretat de glandele paratiroide. Cu absența sau subdezvoltarea congenitală a glandelor, se dezvoltă patologiile metabolismului fosfor-calciu, care implică boli endocrine și cataractă.
Parathormonul este responsabil pentru menținerea nivelului fiziologic al ionilor de calciu în serul sanguin, cu scăderea nivelului calciului ionizat în producerea PTH în sânge are loc activarea, datorită căruia a crescut eliberarea de calciu din oase de activare datorită osteoclastelor.
Procesele patologice ale glandelor paratiroide și cauzele acestora
Boala care afectează glandele paratiroide se numește hiperparatiroidism. Această boală este endocrinopatia, baza de patologie este secreția crescută de hormon paratiroidian. Datorită dezvoltării hiperparatiroidismului, procesele patologice apar în rinichi și țesuturi osoase. Sa observat că persoanele de sex feminin cu vârsta cuprinsă între 25 și 50 de ani au o probabilitate de 3 ori mai mare de a suferi această boală.
Cauzele hiperparatiroidismului sunt:
- adenoame ale glandei paratiroide;
- extinderea difuza a glandei tiroide;
- prezența neoplaziei maligne hormonale active;
- scăderea prelungită a nivelului de calciu din sânge;
- insuficiența vitaminei D;
- sindrom de malabsorbție;
- insuficiență renală cronică;
- prezența paratiroidismului;
- osteomalacie.
Clasificarea formelor de hiperparatiroidism
Pentru a alege corect tratamentul, aveți nevoie de o instrucțiune prin care puteți determina forma bolii. În primul rând, merită înțeleasă faptul că hiperparatiroidismul este împărțit în primar, secundar și terțiar.
- Subclinic - poate apărea în stadiul biochimic sau asimptomatic.
Hiperparatiroidismul clinic are mai multe forme - os, visceropatic, gastrointestinal, renal și mixt:
- Cu formă osoasă (boala lui Recklinghausen) există o deformare a mâinilor și picioarelor, rezultatul fiind invaliditatea. Fracturile apar spontan, fără leziuni traumatice anterioare, vindecarea nu are loc ușor și pentru o lungă perioadă de timp, densitatea țesutului osos scade, datorită cărora apare osteoporoza.
- Forma visceropatică se caracterizează prin prezența simptomelor nespecifice și a unui debut treptat.
- Forma renală este însoțită de atacuri severe de urolitiază și de apariția ulterioară a insuficienței renale.
- Forma gastrointestinală se manifestă prin ulcerații ale stomacului și duodenului, colecistopancreatitei.
- Acută (criză hipercalcemie) - apare atunci când o creștere bruscă a cantității de calciu din sânge și este însoțită de o slăbiciune generală, polidipsie, și scăderea în greutate a apetitului, greață și vărsături, tulburări ale sistemului nervos funcții centrale, mialgii și artralgii, o cantitate mai mare de urină cu sânge.
- Ereditar - cel mai adesea însoțit de alte endocrinopatii.
Hiperparatiroidismul secundar este un mijloc de echilibrare a organismului în urma unei lipse prelungite de calciu în sânge. Calciul din oase este excretat în sânge, ceea ce provoacă o afecțiune cum ar fi osteodistrofia fibroasă.
Oasele devin fragile, apar deformări, fracturi patologice și dureri în oase. În plus, este posibilă depunerea anormală a calciului în diferite părți ale corpului, ceea ce duce la apariția artritei, aterosclerozei și bolilor cardiace valvulare.
Hiperparatiroidismul terțiar apare dacă hiperparatiroidismul secundar a durat mult timp, dar nu a fost diagnosticat și vindecat în timp.
De asemenea, este posibil să se dezvolte pseudo-hiperparatiroidismul în prezența neoplasmelor maligne în bronhii sau glandele mamare, care produce o substanță similară structurii cu hormonul paratiroidian.
Simptome generale ale hiperparatiroidismului
Hiperparatiroidismul este o boală în care sunt simultan afectate câteva sisteme ale corpului.
Important! Această boală poate să nu se manifeste în nici un fel și să apară accidental, în timpul examinării.
Prin semnele precoce ale bolii includ oboseala in timpul exercitiilor fizice, slăbiciune musculară, dureri de cap, dificultăți de mers pe jos (în special atunci când urca și mersul pe jos distante lungi), mersul devine waddling. Multe femei se plâng de dezechilibru emoțional, apariția de anxietate și depresie nefondate, dar nu întotdeauna, aceste simptome indica, legându-le cu modificări hormonale, ignorând astfel problema începe.
Pielea devine gri pământesc, oasele se înmoaie, curl, fracturile patologice apar chiar și cu mișcări minime. Excesul de durere în oasele membrelor și coloanei vertebrale, chiar și dinții sănătoși, scad și creșterea poate scădea.
Fracturile patologice se vindecă lent și tind să deformeze membrele și să formeze articulații false. Toropează greață și vărsături, dureri de stomac, anorexie și o pierdere în greutate brută.
Boala este însoțită de formarea ulcerului peptic cu sângerare, localizarea căreia poate fi orice. Astfel de ulcere adesea se agravează și se repetă.
În plus, procesele patologice din pancreas și vezica biliară progresează, densitatea urinei devine mai puțină, sunteți în sete constant, se dezvoltă poliuria. În fazele ulterioare, hiperparatiroidismul este însoțit de nefrocalcinoză și insuficiență renală.
Datorită hipercalciuriei și hipercalcemiei, dezvoltării calcifierii și sclerozei vaselor, există un eșec în trofismul țesuturilor și al organelor. Creșterea cantității de calciu în sânge provoacă dezvoltarea leziunilor vaselor sanguine și a inimii, creșterea tensiunii arteriale și apariția atacurilor de angină pectorală. În cazul în care se dezvoltă calcifierea în zona conjunctivului și a corneei, se menționează denumirea sindromului "ochiului roșu".
Fiți atenți! Cu hiperparatiroidismul, se poate dezvolta o criză hipercalcemică, care apare brusc și este însoțită de o exacerbare accentuată a tuturor simptomelor asociate bolii.
Cum să diagnosticați și să vindecați hiperparatiroidismul?
Manifestările clinice ale hiperparatiroidismului primar nu se disting prin prezența simptomelor caracteristice, astfel încât diagnosticul se face numai după examinarea atentă și observarea de către endocrinolog. Prețul unor studii, de exemplu, cum ar fi CT sau RMN, este mult mai mare decât media, dar acestea sunt necesare pentru a confirma diagnosticul și a detecta unele simptome.
Pentru a obține rezultatele necesare, utilizați următoarele metode:
Tratamentul hiperparatiroidismului este combinat și include tratamentul medicamentos și chirurgical. Este demn de remarcat faptul că tratamentul cu propriile mâini în această boală este extrem de descurajat și plin de consecințe negative.
Tratamentul chirurgical implică îndepărtarea ariilor patologice modificate ale glandei tiroide. Terapia medicamentoasă este prescrisă în cazul în care, după intervenția chirurgicală, nu sa obținut rezultatul dorit. În astfel de cazuri, prescrieți fosfați, estrogeni și gestageni, bifosfonați și calcimimetice.