Diagnosticul endoscopic al esofagului lui Barrett
Zhegalov PS Samoylenko AV Denisova AB
Departamentul endoscopic al Spitalului Clinic Regional Krasnoyarsk
Krasnoyarsk
În 1950, chirurgul englez N. Barrett a prezentat un raport [2], care a atras atenția cercetătorilor în ulcerul esofagian distal înconjurat de un cilindric ( „columnare“, „columnar“) epiteliu. El credea că membrana mucoasă este tubular ( „tub“, glandulară) segment al stomacului la pacientii cu esofag scurt este căptușit cu scuamoase (scuamoase, scuamoase) epiteliu stratificat. Mai târziu, în 1957 N. Barrett a spus [3] că nu va aluneca în cavitatea toracică a stomacului și dezvoltarea defectului esofagian in care mucoasa este format prin epiteliul glandular. In prezent, cu toate acestea, cel mai adesea se crede că esofag Barrett - dobândită patologie care se produce din cauza reflux acid prelungit, în care epiteliul scuamos stratificat captuseala esofagului terminale suferă metaplazia epiteliului columnar care seamănă cu mucoasa gastrică sau intestinală [1, 4, 6].
esofag Barrett este o complicație a bolii de reflux gastroesofagian (GERD). boala refluxului asociate modificări secundare ale mucoasei esofagiene divizate în inflamatorii (esofagita, strictura) si displazice (esofag Barrett, adenocarcinom Barrett). Cu toate acestea, astfel de sistematizare este condiționată, deoarece de multe ori observat combinație a acestor procese. Printre aceste complicații ale esofagului Barrett GERD, este de cel mai mare interes teoretic și practic. semnificație clinică excepțională a acestei condiții se datorează rolului său dovedit în dezvoltarea carcinomului extrem de nefavorabil prognostic glandulară a esofagului (adenocarcinom Barrett). Prevalența bolii variază de la 2,2-8,5%, într-o populație, de screening fibroezofagogastroskopiyu trecut, până la 10-20% dintre pacienții care suferă de GERD.
Metaplazia (tranziția unui tip de țesut în altul în cadrul unui germen germinant unic) este o reacție adaptivă care se dezvoltă atunci când apar anumite condiții nefavorabile. În ceea ce privește procesul de esofag Barrett sunt directionate substituției susceptibili la derivați ai acizilor biliari și esofagiene (esofagiene) epiteliu scuamos la o formă cilindrică constantă. Rezultatele predominanță reflyuktate component de acid în dezvoltarea gastric tip metaplazie alcaline (biliară) - intestinală.
Cu realizarea naturală a mecanismelor histogenetice de transformare a epiteliului glandular, zonele de metaplazie a mucoasei esofagiene sunt structurale normale. Cu toate acestea, încălcările aduse adesea a proceselor de diferențiere și de determinare a țesuturilor pot duce la apariția unor modificări displazice care cresc dramatic riscul de apariție a adenocarcinomului. Conform studiilor statistice, riscul malignității epiteliului metaplazic în esofagul Barrett variază de la 5,4 până la 12% în timpul vieții sau de la 1 până la 50-200 pacienți-ani de urmărire.
Cu toate acestea, acești factori determină severitatea bolii și natura complicațiilor care apar, mai degrabă decât apariția acesteia. Cea mai mare importanță pentru manifestarea sindromului de reflux este eșecul barierelor mecanice pentru turnarea conținutului gastric în esofag, care este aproape întotdeauna rezultatul unei hernie hiatala (hernie hiatala). Mutarea gastro-esofagian mediastin de tranziție duce la o schimbare în relațiile anatomice naturale în această zonă și distrugerea tuturor componentelor majore mecanism antireflux.
În marea majoritate a cazurilor, GERD se caracterizează prin simptome clasice: arsuri la stomac, gust neplăcut în gură, râs, durere epigastrică sau în spatele sânului. De cele mai multe ori, manifestările clinice se intensifică noaptea, după masă sau în timpul efortului fizic. Dezvoltarea metaplaziei epiteliului esofagian nu are simptome specifice. În cursul latent al bolii de reflux gastroesofagian, esofagul lui Barrett poate fi o descoperire aleatorie în examinarea endoscopică.
Endoscopia este cheia diagnosticului de esofag Barrett. În timp ce alte metode (raze X, scintigrafia) poate presupune doar acest diagnostic, metoda endoscopică poate foarte probabil să-l setați (trebuie din nou remarcat faptul că un diagnostic definitiv al esofagului Barrett este stabilit la studiul morfologic biopsie).
Criteriile Praga includ niveluri de referință, necesare pentru descrierea LE diagnosticul endoscopic al esofagului determinare si precisa Barrett a lungimii epiteliului columnar patologice la nivelul esofagului distal (Fig. 1).
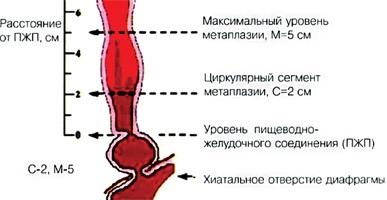
- Nivelul pasajului esofagian-gastric (PZH) sau locul în care esofagul se termină anatomic și începe stomacul.
- Hyatus sau deschiderea esofagiană a diafragmei.
- "C" este criteriul ca distanța de la PZP la nivelul de acoperire circulară de către linia Z a mucoasei esofagiene.
- "M" este criteriul ca distanța de la PWP la punctul cel mai apropiat al liniei Z a limbii celei mai înalte posibile a epiteliului cilindric.
Pentru a crește sensibilitatea diagnosticului endoscopic al esofagului Barrett, este necesar să se dezvolte tehnici de perfecționare ca principală condiție prealabilă pentru biopsia țintită.
Cromoendoscopia este o tehnică relativ simplă, este ieftină, sigură, însă prelungește timpul de inspecție și necesită consumabile suplimentare. În plus, parametrii cum ar fi gradul de dilatare a spălării mucoasei, concentrația și volumul vopselei, timpul de colorare, intensitatea spălării vopselei nu sunt complet standardizate. Rezultatele metodei sunt afectate de factori aleatorii și subiectivi, care pot duce la rezultate eronate. Interpretarea rezultatelor colorării este de asemenea foarte subiectivă.
Următorul pas în îmbunătățirea diagnosticului esofagului Barrett este utilizarea endoscopiei cu un grad ridicat de mărire (endoscopie de mărire). În acest scop, s-au utilizat endoscoape speciale cu lentile suplimentare în partea optică a capătului distal al aparatului, care permit lucrul în intervalul de la mărirea standard la mărirea foarte mare. Un cap transparent este pus pe capătul distal al dispozitivului pentru a menține o lungime focală constantă la mucoasă.
Pentru a îmbunătăți diagnosticul focarelor de displazie în esofagul Barrett, Endlicher și colab. [7] a fost utilizată endoscopia fotodinamică fluorescentă. Metoda se bazează pe luminescență sub influența undelor cu o anumită lungime de focare de displazie, care acumulează în mod selectiv fotosensibilizatorul.
Cele mai utilizate pe scară largă, printre alte tehnici inovatoare a primit uzkospektralnaya endoscopie (interval de undă de lumină 415 nm), [8] permite să studieze în detaliu modelul vascular al straturilor mucoaselor și submucoasei, caracteristic mucoasei modificări minime Barrett (mod GIFQ180H NBI Olympus).
La 82 rezultatele endoscopie suspectate esofagului Barrett (deplasarea în zone de detectare linie proksimalnolm Z-direcție cu epiteliu columnar cu uzkospektalnoy chromoscopy și endoscopie).
Confirmarea histologică a primit doar 58 de cazuri, care au reprezentat 13,6% din numărul total examinat. În 3 cazuri, a fost detectată displazie cu severitate variabilă. Incidența ridicată în grup se datorează probabil faptului că pacienții anchetați inițial aveau o patologie a tractului gastro-intestinal superior (bazată pe clinică).
Coincidența incompletă (70,7%) a imaginii macroscopice și a rezultatelor histologice se datorează inexactității tehnicii de examinare și colectare a materialului (toate studiile au fost efectuate fără sedare și aplicarea măririi).
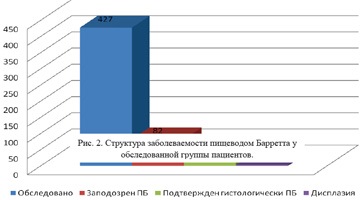
Fig. 2. Structura incidenței esofagului Barrett în grupul examinat de pacienți
Mulți cercetători străini au raportat recent o incidență scăzută a adenocarcinomului esofagului Barrett pe fundalul unui număr mare de observații la pacienții cu esofag Barrett. Prin urmare, diagnosticul de esofag Barrett în țara noastră în timpul inspecțiilor de rutină și monitorizarea ulterioară a pacientilor cu esofag Barrett este necesar, în primul rând, pentru a obține statistici fiabile privind prevalența esofagului Barrett în Rusia și evaluarea riscului real al acestui adenocarcinom de fond.