Medicamente pentru tratamentul epilepsiei la nou-născuți - anticonvulsivante
În ciuda introducerii în practica neurologică a unui număr de noi medicamente antiepileptice, alegerea pentru tratamentul diferitelor forme de epilepsie la sugari în ultimele două decenii a crescut ușor. În cazul în care medicamentele anti-epileptice (medicamente antiepileptice), utilizate în neurologie copilarie, în general, corespund anticonvulsiv utilizat în tratamentul epilepsiei la adulți și copii mai mari, neonatală Epileptology există o serie de limitări și contraindicații pentru utilizarea de medicamente individuale.
Multe medicamente anti-epileptice (medicamente antiepileptice), I și II generații în tratamentul epilepsiei la sugari nu sunt aplicabile din cauza vârstei sau a altor restricții. De exemplu, în neurologie neonatală nu utilizează medicamente mai vechi: bromuri, metsuksimid, fenatsemid și trimetadionă (ca inadecvat și potențial toxic).
În neurologie neonatală nu își găsesc aplicare, astfel de medicamente tradiționale antiepileptice (medicamente antiepileptice), cum ar fi benzobarbital (Benzonalum *), primidona (hexamidină *) și ehosuximida (suksilep *) și adăugată - lamotrigină (lamiktal * konvulsan * lamolep *), topiramat ( Topamax * * maksitopir, topsaver *), pregabalin (lyric *) lakosamid (vipmat *) și gabapentin (Neurontin * gabagamma * * tebantin, Katena *).
Levetiracetam de droguri (Keppra *) având contraindicații pentru utilizarea la vârsta de 4 ani, cu toate acestea, pot avea eficacitate terapeutică în maligne migrând crize parțiale copilarie.
În prezent, Federația Rusă și țările CSI nu sunt înregistrate și / sau nu sunt disponibile la următoarele AEP preparat: (ospolot), clobazam (frizium), fosfenitoina (tserebiks), tiagabin (Gabitril) zonisamid (zonigran) și felbamat (felbatol). Nu există, de asemenea, posibilitatea de a utiliza astfel de AEP-uri ca mebobarbital, etotoin și mefenitoin.
Este firesc ca în tratamentul nou-născuților se aplică, de asemenea, relativ multe "experimental" AEP (rufinamid, lozigamon, remacemida, stiripentol, talampanel, brivaratsetam, karizbamat, eslikarbazepin, fluorofelbamat, ganaksolon, izovleramidei, retigabina, safinamidă, seletratsetam și valrotsemid).
Atunci când se prescrie un tratament antiepileptic pentru copiii din prima lună de viață, medicul trebuie să fie conștient de mecanismele de acțiune ale unui anumit medicament, de locul aplicării acestuia și de posibilitatea de a interacționa cu alte medicamente antiepileptice. Din păcate, trebuie să recunoaștem că marea majoritate a mecanismelor de acțiune a medicamentelor antiepileptice, în ciuda cercetărilor în domeniul metabolismului neuronal, stimularea-neuromediation specifică a receptorului, precum și parametrii dependenți de vârstă nu pot fi studiate definitiv.
La fel de prost studiate sunt reacțiile adverse și fenomenele nedorite. care apare atunci când se utilizează atât AED tradițional cât și nou (caracteristici somatoneurologice, fenomene dependente de vârstă etc.). De aceea, numirea tratamentului antiepileptic la nou-născuți trebuie luată în considerare numai din punctul de vedere al medicamentelor bazate pe dovezi. Scopul terapiei antiepileptice este de a preveni apariția convulsiilor prin utilizarea AED selectate (cu doza lor terapeutică constantă și concentrația în sânge) pentru o lungă perioadă de timp.
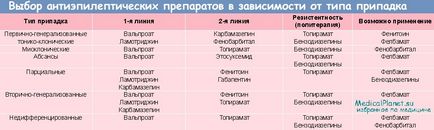
Principiile de bază ale terapiei cu epilepsie la nou-născuți, în general, nu diferă de prevederile generale privind tratamentul epilepsiei la copiii mai mari.
1) Numirea uneia dintre medicamentele de primă linie (monoterapie) adecvată pentru aceste tipuri de convulsii și sindroame epileptice de terapie. Tratamentul începe cu o doză mică și crește treptat, până când convulsiile se opresc sau apar semne de supradozaj.
Dacă efectul clinic al tratamentului este insuficient, se clarifică forma de epilepsie, se verifică regularitatea consumului de medicament și se atinge doza maximă tolerată.
2) Medicamentele de alegere pentru crizele focale (fără generalizare secundară sau generalizată secundară) sunt în mod tradițional considerate valproat sau carbamazepină. În plus, cu convulsii focale, fenitoina și fenobarbitalul (în ciuda efectelor secundare) sunt destul de eficiente.
Noile AED (topiramat și oxcarbazepină) sunt utilizate ca terapie adjuvantă sau monoterapie.
3) În crize generalizate - tonico-clonice, crize generalizate primare absență (în special în combinație cu crize generalizate in cadrul sindroame idiopatice epilepsie generalizată), crize mioclonice valproatul sunt medicamente de alegere (sau topiramat); carbamazepina și fenitoina sunt contraindicate în absențe și convulsiile mioclonice. Cu absențe simple, medicamentele de alegere sunt valproatul (etosuximida nu este utilizată în perioada neonatală).
Absențele atipice, crizele atonice și tonice sunt adesea rezistente la tratament. In cazuri individuale, poate fi eficient într-una dintre următoarele medicamente: fenitoin, valproat, klonaze-memorie, fenobarbital, acetazolamida și glucocorticoizi (sau o combinație a acestora). În convulsiile mioclonice, medicamentul ales este valproatul de sodiu, și se folosește și clonazepamul (nu se utilizează la-motrinina). În cazul eficacității insuficiente sau a toleranței reduse la AED tradiționale, se utilizează noi anticonvulsivante (de exemplu, oxcarbazepină sau topiramat).
4) Pentru crizele nediferențiate la nou-născuți, ar trebui utilizate medicamente cu spectru larg (fenobarbital, valproat, etc.).
5) Numai în cazuri de ineficacitate selectat în mod adecvat cu monoterapie (după cel puțin de două ori consecutiv, utilizarea de medicamente în monoterapie) poate fi utilizat politerapia (este medicamentul de primă alegere considerat adecvat pentru un anumit tip de crize epileptice).
Odată cu continuarea convulsiilor pe fundalul monoterapiei, administrarea în timp util a celui de-al doilea medicament este eficientă. Cu un efect clinic bun, primul medicament poate fi retras. Tratamentul pe termen lung cu două medicamente se efectuează numai dacă este imposibil să se efectueze o monoterapie adecvată. În plus, este posibilă înlocuirea treptată a primului medicament suplimentar (dacă este ineficient) cu un alt supliment. Tratamentul cu trei medicamente este adecvat numai dacă terapia este ineficientă cu două medicamente adecvate.
6) Este necesar să se țină seama de posibilitatea interacțiunilor adverse cu efecte secundare asociate.
7) Este necesar să se ia în considerare interesele unui copil bolnav și aspectele economice ale tratamentului (echilibrul eficacității, efectele secundare și costul drogurilor).
Frecvența medicamentului antiepileptic (AEP) este determinată de momentul eliminării lor pe jumătate. În toate cazurile, trebuie să se încerce o multiplicitate minimă acceptabilă de administrare a anumitor medicamente.
De mult timp sa știut că numărul de efecte secundare la utilizarea formelor prelungite de AED este semnificativ redus comparativ cu utilizarea formelor lor convenționale. În același timp, în timpul perioadei neonatale și în primele luni de viață, practica utilizării formelor prelungite de AED este aproape complet absentă.
Timpul care primesc medicamente antiepileptice (medicamente antiepileptice) sunt determinate nu numai de caracteristicile sindromului epileptic (timpul de apariție și caracteristici ale atacurilor, etc.), dar și caracteristicile inerente ale medicamentelor folosite (efecte secundare, etc.). Astfel, de exemplu, fenobarbital (și derivații acestora) având un timp relativ lung de înjumătățire plasmatică și efect sedativ pronunțat de asemenea, poate fi administrat o dată seara. Cu toate acestea, mai preferabil dublu fenobarbital recepție, evitând fluctuațiile bruște ale concentrației din sânge a medicamentului. Unele medicamente antiepileptice, în special la doze mari prescrise, trebuie luate de 3 ori pe zi (pentru a se evita efectele secundare).
Se știe că la nou-născuți și sugari, AED-urile sunt metabolizate mai repede decât la pacienții mai în vârstă (și la adulți). De aceea, în numirea tratamentului la nou-născuți, este recomandabil să luați AED mai frecvent și să utilizați doze mai mari (pentru 1 kg greutate corporală).
Avantajul monoterapiei (un medicament) în comparație cu politerapia este dovedit în mod convingător. Prin urmare, politerapia epilepsiei (două sau mai multe AED) poate fi considerată justificată doar în cazurile în care este imposibil să se efectueze o monoterapie adecvată (fără efect clinic atunci când este utilizat). Este bine cunoscut faptul că, cu epilepsie politerapie, riscul de interacțiune nedorită a AED utilizate și, în consecință, dezvoltarea efectelor secundare ale tratamentului este semnificativ crescut.
Interacțiunea medicamentului antiepileptic (AEP) în marea majoritate a cazurilor se datorează efectului asupra sistemului enzimelor microzomale ale ficatului (prin inducție sau inhibare). În plus, AED pot interacționa cu alte medicamente luate de nou-născuți.
Determinarea concentrației de medicament antiepileptic (AEP) în sânge este una dintre principalele cerințe ale Standardelor Internaționale pentru Managementul Epilepsiei, cu o importanță deosebită în tratamentul nou-născuților. Monitorizarea concentrației AEP în sânge este considerată necesară atunci când se utilizează fenitoină, carbamazepină, valproat, fenobarbital și primidonă. În farmacoterapia monitorizării epilepsiei declarat dobândite ca fiind esențială datorită faptului că pentru majoritatea medicamente antiepileptice menționate mai sus s-au găsit o corelație semnificativă statistic între efectul clinic și concentrația sanguină a pacienților examinați.
Este necesar să se cunoască și să se țină cont de particularitățile farmacocineticii și farmacodinamicii diferitelor AED în perioada neonatală. În neurologie pediatrică, împreună cu probleme pur medicale, o importanță deosebită o acordă contactele și cooperarea cu părinții pacientului (și alți membri ai familiei sale), explicând scopul tratamentului, necesitatea de a se conforma cu aportul regulat de droguri, precum și posibilele manifestări ale reacțiilor adverse.
Dificultăți Farmacoterapia sindroame epileptice la nou-născuți și sugari tineri sunt asociate cu etiologia epilepsiei de patologii concomitente AEP pentru a interacționa cu alte medicamente luate de copii, precum și vârsta de absorbție și metabolismul medicamentelor.
Alegerea medicamentului antiepileptic (AEP) pentru nou-născuți este determinată de clasificarea crizelor disponibile, istoricul și datele studiului EEG. După cum sa arătat deja, obiectivul principal al terapiei este utilizarea unui singur AED (eficient) în controlul convulsiilor. Acest medicament ar trebui să fie adecvat pentru utilizare ținând seama de vârsta pacientului și, de asemenea, să aibă un număr minim de efecte secundare.
Particularitatea utilizării medicamentelor antiepileptice (medicamente antiepileptice) in neurologie neonatale este, de asemenea, necesitatea unor măsuri de rutină preventive și corective pentru evitarea efectelor secundare nedorite atunci când sunt folosite anticonvulsivantele (format din mono- și politerapia).
Directorul AEP, mai mult sau mai puțin frecvent utilizate în prezent în tratamentul epilepsiei la sugari: tradiționale - fenobarbital, fenitoină (difenilhidantoinei *), valproat (Konvuleks * Depakinum *), carbamazepină (Finlepsinum *, Tegretol *), clonazepam (Rivotril *), precum și medicamente mai noi au apărut în sfârșitul lui XX și începutul secolului XXI - oxcarbazepină (Trileptal *) și topiramat (Topamax *).
Notă: în perioada neonatală principalele AEP sunt fenobarbital și fenitoină. Nevoia de medicamente cu valproat (valproat) apare regulat în tratamentul copiilor din prima lună de viață, iar oxcarbazepina este considerată una dintre cele mai promițătoare AED noi în tratamentul epilepsiei la nou-născuți. Astfel de medicamente precum clonazepam și carbamazepina sunt relativ rare.
