Tratamentul conservator efectuat la birou include terapie medicamentoasă, kinetoterapie, metode extracorporale (plasmafereză, UV-sânge), metode gemodelyutsii (reopoligljukin, Refortan, reohes, reamberin), aplicând închideri de spațiu pterygopalatine retrobulbară ganglion cateterizare.
Pentru a îmbunătăți rezultatele tratamentului pacienților cu patologie a retinei si a nervului optic tehnici imbunatatite electro-, magneto, stimularea luminii, electroforeza și Phoresis cu laser cu medicamente.
Aceste metode sunt utilizate pentru a trata următoarea patologie a ochilor:
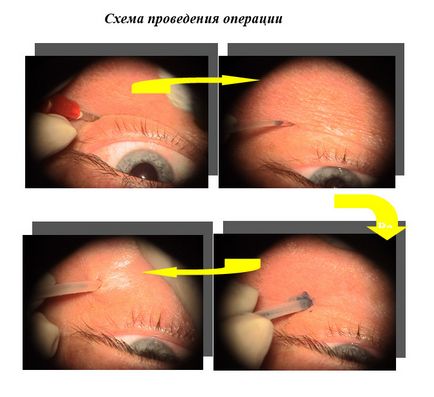
Esența - implantarea sistemului de irigare în spațiul retrobulbar al ochiului și perfuzarea frecventă a medicamentelor
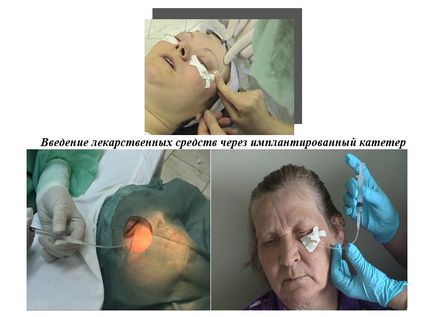
Avantajele metodei
implantarea sistemului de irigare în spațiul retrobulbar al ochiului
- Posibilitatea administrării multiple (de până la 6-8 ori) a medicamentelor.
- Mențineți o concentrație terapeutică constantă a medicamentelor în spațiul retrobulbar pe tot parcursul tratamentului.
- Volumul minim al medicamentului administrat.
- Simplitatea tehnică a introducerii unui cateter.
- Medicatie fara durere.
Orientarea farmacologică a preparatelor medicinale în tratamentul nevrită optică
- Doza de corticosteroizi la șoc.
- Decongestionante.
- Antibiotice conform indicațiilor.
- Mikrotsirkulyanty.
- Medicamente antiinflamatoare nesteroidiene.
- Desensibilizante.
- Agenți neuroprotectori.
Atrofia nervului vizual
(clinică, diagnostic, tratament)
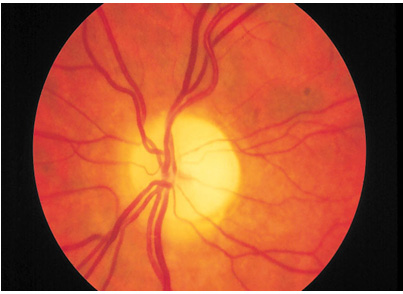
Atrofia nervului optic (AZN) este una dintre principalele cauze ale orbirii ireversibile (21%) și invalidității (68%) din cauza patologiei organului de vedere. Printre persoanele cu dizabilități din cauza AZN, predomină persoanele în vârstă de muncă (75%) - la examenul inițial, 82% - în contingentul "acumulat".
Atrofia nervului optic într-un contingent al orbilor este de 20,5%.
Etiologia atrofiei optice
- Bolile inflamatorii infecțioase ale bolii centrale
sistemul nervos și nervul optic (până la 40-50%): meningită,
arachenoencefalită, arachnoidită opto-chiasmică, nevrită;
- Trauma craniocerebrală - lacrimi, rupturi ale ZN în partea intracanală sau intracraniană a acesteia,
hemoragii în spațiile intercelulare ale nervului,
compresia nervului cu fragmente osoase, intracraniene
- Leziuni ale globului ocular și ale orbitei - perturbări ale perturbațiilor
- Deformările craniului (acrocefalie, displazie fibroasă,
craniofacial disostoze), boli cerebrale și
anomalii (micro- și macrocefalie, aplazie cerebrală,
diverse leucodistrofii, ataxie cerebrală);
- Procesele volumetrice ale creierului (tumori, abcese,
hematoame, hidrocefalie congenitală și dobândită
- Afecțiunile comune (diabet, hemoragie,
boli ale sângelui, beriberi, botulină și altele);
- Infecții pentru copii, tulburări metabolice (lipoidoză,
încălcarea metabolismului triptofanului). Mai rar la copii
atrofia de vârstă din cauza intoxicării,
otrăvire cu medicamente;
- Boli globul ocular - leziunii vasculare retiniene (vasculita inflamatorie și alergică), boli degenerative ale retinei (degenerare pigmentar), complicații ale uveita (papilită, corioretinită), dezlipire de retină, glaucom.
Manifestări clinice generale ale atrofiei optice
- Blanarea discului optic (de la ușoară la intensă);
- Îmbinarea vaselor discului optic;
- Scăderea acuității vizuale;
- Modificări în câmpurile de vizualizare.
Metode pentru tratarea atrofiei optice
Tratament complex, care include:
- farmacoterapie; Etapa I
- Efectul fizioterapeutic; Etapa a II-a
- Intervenție chirurgicală. Etapa III
- Tratamentul complex al pacienților cu AZN se realizează în conformitate cu principiul includerii treptate a măsurilor terapeutice complementare direcționate patogenetic.
Tratamentul medicamentos al atrofiei optice
- medicamente neuroprotectoare - CEREPRO, cortexin Cerebrolysin cytoflavin, aktovegin, gliatilin, Semax, emoksipin, cavinton, Tanakan, mexidol mildronat pikamilon, vazobral, instenon, glicină, piracetam, omaron;
- Medicamentele vasculare care vizează îmbunătățirea microcirculației și a proprietăților reologice ale sângelui - eufilină, un adevărat anti-agregant trental;
- Autoritatea de reglementare a homeostaziei ionice Ca + 2 - cinnarizină;
- Vitaminele vitale B sau milgamma (injecție IM).
Bolile vasculare ale nervului optic
patologiei vasculare a nervului optic - una dintre cele mai dificile probleme de oftalmologie datorită complexității extreme a structurii și arteriovenoase fluxului sanguin structural și funcțional în diferite părți ale nervului optic.
Există două forme:
Afecțiunile vasculare ale nervului optic sunt legate de procesele dureroase polietiologice.
Etiologia ischemiei - tromboză, embolie, stenoză și obliterație a vaselor de sânge, spasme prelungite, încălcări ale proprietăților reologice ale sângelui, diabet zaharat.
Suferi mai frecvent pacienți vârstnici cu boli vasculare comune, cu ateroscleroză severă și hipertensiune arterială.
- În inima sunt încălcări (scăderea) fluxului sanguin în vasele care hrănesc nervul optic.
- Neuropatia ischemica optică - deficit de aprovizionare cu sânge țesutul nervos, reducând numărul de capilare funcționale, închiderea acestora, alterarea metabolismului țesuturilor, iar creșterea în hipoxie apariției neoxidat produselor metabolice (acid lactic și piruvat).
- Circulația ZN se caracterizează prin complexitatea angioarhitectonicii sale.
Principalii trei factori patogeni sunt:
1) Încălcarea hemodinamicii generale;
2) Schimbări vasculare locale;
3) Deteriorarea proceselor microcirculative (schimbări ale coagulării și lipoproteinelor în sânge).
- Primul factor se datorează hipertensiunii, hipotensiunii, aterosclerozei, diabetului, bolilor ocluzive ale vaselor mari, bolilor de sânge.
- Cel de-al doilea factor se datorează ateromatozei vaselor, disfuncției endoteliale vasculare.
Anterior neuropatie ischemică
(PIN)
UDI - tulburări circulatorii acute în departamentul intrabulbar
nervul optic. Boala are un caracter politeologic,
fiind un simptom ocular al diferitelor boli sistemice.
- La 1/3 dintre pacienți - hipertensiune arterială;
- În 18-20% - ateroscleroza generalizată (cardiovasculară,
modificări cerebrale, ateroscleroza vaselor care hrănesc vizualul
nervului și retinei);
- La 5% dintre pacienți - diabet zaharat, hipotensiune sistemică, reumatism, arterită temporală;
- Rar - boli de sânge (leucemie cronică), patologie endocrină
(tirotoxicoză), intervenții chirurgicale (complicații după anestezie
sau extracția cataractei).
Semne clinice și simptome ale UDI
- Vârsta pacienților variază de la 30 la 85 de ani.
- Cel mai adesea boala are o natură unilaterală, dar
la 1/3 dintre pacienți, ambii ochi pot fi afectați.
- Cel de-al doilea ochi poate fi afectat după un timp (de la câteva zile la mai mulți ani), în medie după 2-5 ani.
- Există combinații frecvente de UDI cu alte leziuni vasculare: ocluzia CAC, neuropatia ischemică posterioară etc.
- Debutul acut al bolii după somn, ridicarea greutăților grele, cu hipotensiune.
Cu o înfrângere totală a ZN, acuitatea vizuală scade la sute sau chiar la orbire.
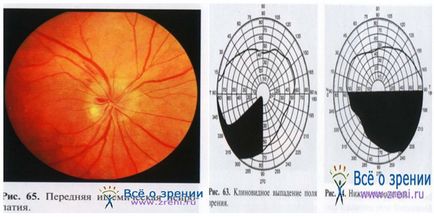
Diagnosticul UDI acut este destul de complicat și se bazează pe o evaluare cuprinzătoare:
- Starea generală a pacientului;
- Date anamnestice;
- Rezultatele oftalmoscopiei, perimetriei și angiografiei fluorescente;
- Rezultatele dopplerografiei vaselor mari (carotide, vertebrate).
Datorită deteriorării rapide a acuității vizuale, este necesară tratamentul precoce, inclusiv spitalizarea urgentă a pacientului în departamentul de ochi.
- Imediat după diagnostic este prescris vasodilatator, medicamente trombolitice și anticoagulante.
- Dați o tabletă de nitroglicerină (0,0005 g) sau soluția 1% de 3 picături pe bucată de zahăr sub limbă.
- Recomandați inhalarea nitrilului de amil (aplicați 2-3 picături din fiolă pe batistă).
- În timpul dezvoltării edemului discului nervului optic, pacientul trebuie
va suferi o terapie anti-edematoasă (diacarb, lazix, hipotiazidă, GCS).
- Tratamentul continuă timp de 1,5-2 luni.
- Pacienții trebuie consultați de un terapeut și un neurolog.
Înapoi neuropatia ischemică
(ZIN)
- ZIN este mult mai puțin cunoscută decât UDI.
- Tulburările ischemice acute se dezvoltă de-a lungul nervului optic din spatele globului ocular, în diviziunea intraorbitală.
- Procesul în majoritatea covârșitoare
Etiologia, semnele clinice și simptomele ZIN
- Etiologia și cursul clinic al ZIN sunt similare cu cele ale UDI, cu toate acestea, diagnosticul corect este dificil, deoarece în perioada acută nu există modificări asupra fondului.
- Discul nervului optic are o culoare normală, cu limite clare. După 4-6 săptămâni de la debutul bolii, se detectează decolorarea discului și începe formarea atrofiei nervului optic.
- Modificările vasculare retinale corespund celor în cazul bolii hipertensive și aterosclerozei.
Semne clinice și simptome ale ZIN
- Defectele din câmpul vizual sunt foarte diverse: îngustarea concentrică a câmpului vizual, prolapsurile sectoriale, mai mult în regiunea nazală inferioară; scotomul paracentral, defecte brute cu un mic patch conservat în sectorul temporal.
- Adesea, un ochi este afectat, dar după un timp pe celelalte ochi, tulburările vasculare pot apărea sub formă de ocluzie a ramurilor sau CVS.
- Acuitatea vizuală este de obicei redusă la sute, după tratament sau nu se modifică sau crește cu 0,1-0,2.
Tratamentul trebuie să fie complex, orientat patogenetic, ținând cont de patologia sistemică vasculară generală.
- Pentru tratamentul de urgență este obligatorie efectuarea unei terapii antiedematoase (diacarb, lazix, hipotiazidă, GCS).
- In continuare sunt prezentate: antispastice (TRENTAL®, Cavintonum, Sermion, Xantinol și colab.), Medicamente trombolitica (fibrinolizinei, urokinaza, gemaza), anticoagulante (heparină, fenilin), vitamine
Rezultatele tratamentului ZIN
- În ciuda tratamentului în curs de desfășurare, acuitatea vizuală rămâne adesea scăzută, iar defectele persistente sunt determinate în câmpul vizual - scotoame absolute.
- Treptat, se dezvoltă o atrofie descendentă simplă a nervului optic.
Chorioretinita include afecțiuni inflamatorii ale retinei și coroidelor.
Etiologia chorioretinitei poate fi împărțită în:
- infecțios-alergică
- infecțioase,
- alergice neinfecțioase,
- Chorioretinita în afecțiunile sindromice și sistemice,
- stresului post-traumatic.
Infecțio-alergice și infecțioase chorioretinite pot fi cauzate de viruși, bacterii, paraziți, ciuperci.
diagnosticare
Diagnosticul se bazează pe date
- istorie,
- biomicroscopie,
- ophthalmoscopy,
- FAGD,
- examinarea imunologică a sângelui
- rezultatele unei examinări generale detaliate a pacientului.
Totuși, în acest caz, nu este întotdeauna posibil să se stabilească în toate cazurile cauza procesului inflamator.
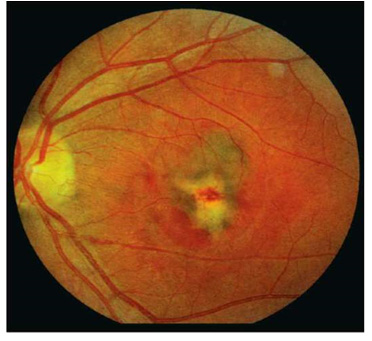
La începutul dezvoltării sale, chorioretinita seroasă se caracterizează prin vedere încețoșată și câteva zile mai târziu apare o pată întunecată înaintea ochilor. Uneori, percepția culorii se modifică. Etapele inițiale ale chorioretinitei se caracterizează prin următoarele simptome:
- reducerea vederii (în special la chorioretinita purulentă);
- apariția de "mișcări" înaintea ochilor;
- distorsiunea vederii (metamorfoza);
- orbire pe timp de noapte (vedere slabă la amurg);
- "Zboară" înaintea ochilor;
- opacifierea retinei;
- durere la nivelul ochilor;
- creșterea fotosensibilității.
Partea anterioară a globului ocular în caz de boală, de regulă, nu este afectată.
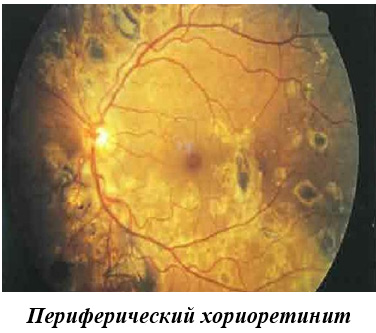
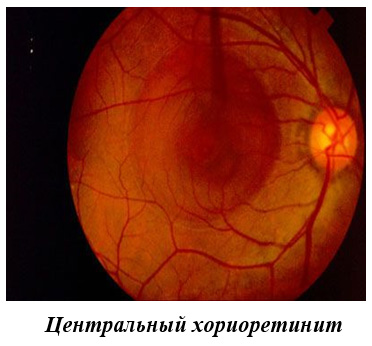
Focalizarea inflamației în spatele mărului poate fi una sau mai multe. O astfel de corioretinită focală este localizată în centru sau pe periferie - chorioretinită periferică. Boala poate afecta alte zone și apoi poate vorbi despre chorioretinita peripapilară și ecuatorie. Este locația și numărul de astfel de focare care afectează simptomele bolii.
Complicațiile bolilor inflamatorii ale retinei și ale coroidului pot fi:
- cataracta,
- endoftalmită,
- detașarea retiniană exudativă,
- cu un rezultat nefavorabil - atrofia globului ocular.
Tratamentul depinde de etiologia procesului și include în mod necesar cursuri de terapie specifică, antibiotice și corticosteroizi. Ar trebui acordată prioritate antibioticelor aminoglicozidice (gentamicina, netromycin), deoarece acestea sunt mai bine penetrează bariera apoasă de sânge. Corticosteroizii pot fi administrați atât local, cât și sistemic. Atunci când manifestările acute ale bolii se diminuează, este posibilă coagularea directă cu laser a focarelor pe retină.