Stimați colegi!
La seminarul certificatul de participant care va fi generat în cazul implementării cu succes a sarcinii de test va fi specificată data calendaristică de participare online la seminar.
Organizator: Universitatea Națională Medical
Sindromul Bronchoobstructive (BOS) - manifestări clinice complexe rezultate din etiologie diferită bronhoconstrictoare generalizată. Ingustare a cailor respiratorii mici necesită o presiune intratoracică mai pozitiv pentru producerea expirația, ceea ce contribuie la o mai mare compresie a bronhiilor mari; Acest lucru duce la vibrații și apariția fluierând. Manifestările clinice constau din spu expirare alungire, apariția expirator de zgomot (wheezing), atacuri de astm, implicarea mușchilor auxiliari în respirație, tuse neproductivă. În obstrucție severă poate vedea o crestere a frecventei respiratorii, dezvoltarea oboselii musculare respiratorii si a scazut de oxigen din sange presiune parțială.
La copii, există aproximativ 100 de boli care implică biofeedback. Printre acestea putem menționa următoarele:
· Boli respiratorii: infecțioase inflamatorii (acute respiratorii virale infecții, bronșită, bronșiolită, pneumonie), alergice (astm), displazia bronhopulmonară, malformații ale sistemului respirator, bronșiolită obliterantă, tuberculoza, tumori ale traheei și bronhiilor;
· Trahee de corp străin, bronhii, esofag;
· Boli ale tractului gastrointestinal (GIT): reflux gastro-esofagian, fistula tracheoesophageal, malformații ale tractului gastro-intestinal, hernie diafragmatica;
· Boli ale sistemului cardiovascular al naturii înnăscute și adaptive: bolile cardiace congenitale cu hipertensiune, circulatie pulmonara, anomalii ale vaselor mari, congenitale cardita non-reumatice;
· Neurologice si psihiatrice boli: leziuni ale coloanei traumatice, paralizie cerebrală, miopatie, CNS (. Polio et al), Hysteria, epilepsia;
· Boala ereditara: fibroza chistica, sindrom de malabsorbție, boala rahitism, mucopolizaharidoze, deficit de antitripsina α1, dischinezia ciliară primară;
· Congenitale și dobândite imunodeficiente, precum și traume, arsuri, efecte de otrăvire ale diferiților factori fizici și chimici de mediu, trahee de compresie și de origine extrapulmonară bronhiilor (Thymomegalia și colab.).
acută pediatrică distinge biofeedback (BFB manifestările clinice nu sunt stocate timp de mai mult de 10 zile), prelungite, recurente și recurent-continuu (în cazul displaziei bronhopulmonare, bronșiolită obliterantă, etc.). Prin obstrucția severitate disting: ușoară, moderată, severă și latentă obstrucție bronșică. Criteriile de severitatea biofeedback sunt: prezența wheezing, dispnee, cianoză, mușchii auxiliari implicați în respirație, funcția respiratorie (FER) și gazele sanguine. Tusea se observă la un anumit grad de severitate al biofeedback. Pentru un flux ușor de BOS este caracterizat prin wheezing pe auscultare, nici scurtarea respirației în repaus și cianoză. Indicatorii de gazele sanguine în limite normale, indicatori FVD (expirator fortat volumul la 1 sec. (FEV1) și debitul maxim expirator) peste 80% din normal. Starea de sănătate a copilului, de regulă, nu suferă. În cadrul SPU însoțită de posibilitatea de a modera prezenta dispnee expiratorie în repaus sau mixt, cianoză triunghi nazolabiale, locuri vtjazhenija conforme torace. Respirație șuierătoare auzit în depărtare. Performanța este 60-80 FER% din norma, presiunea parțială a oxigenului (PaO2) și dioxid de carbon (PaCO2) în sângele arterial, respectiv, mai mare de 60 mm Hg. Art. și mai mică de 45 mm Hg. Art. În atac sever al copilului bronhoobstructiv bunăstării suferă, caracterizată prin dificultăți de respirație zgomotoase care implică mușchi auxiliare, prezența cianoză. Performanță sub 60% FER din normal, PaO2 mai mică de 60 mm Hg. Art. PaCO2 45 mm Hg. Art. Când obstrucție bronșică latentă nu este determinată de semne clinice și fizice biofeedback, dar studiul ERF a înregistrat un test pozitiv cu un bronhodilatator (o creștere a FEV1 de mai mult de 12% după bronhodilatator inhalate și / sau o creștere a cantității de creștere a ratelor maxime de expirație volumetrice (MOS25-75) 37 % sau mai mult).
Diagnosticul de astm bronșic (BA) este o sarcină extrem de dificilă la copii cu vârsta sub 5 ani. Diagnosticul se bazează pe plângerile de tuse sau respirație șuierătoare repetitive cauzate de efort fizic, tuse pe timp de noapte, în absența infecției virale, istoricul de date, arătând spre manifestări de atopie, antecedente familiale de astm sau alergii de la părinți și de inspecție lor. Simptomele de obstrucție bronșică provocat de mulți declanșatori și includ infecțiile virale, alergeni interni si externi, exercitii fizice, fumul de tutun și a poluării aerului. Contactul cu un alergen la sugari duce la sensibilizare timpurie, și o combinație de sensibilizare cu alergeni pe tot parcursul anului de expunere ridicată la locul de reședință duce la persistența simptomelor de obstrucție bronșică. Pe fondul dermatitei atopice și / sau IgE-anticorpi specifici la alergeni alimentari creste riscul de sensibilizare la alergeni inhalat, care poate fi un predictor pentru dezvoltarea astmului. Adesea, diagnosticul se poate face numai în lung proces de urmărire, diagnosticul diferențial și evaluarea răspunsului copilului la bronhodilatator, și / sau un tratament anti-inflamator.
In dezvoltarea bronhoobstructiv joaca un rol semnificativ epiteliul cailor respiratorii. La pacienții cu astm bronhodilatatoare a redus factori de producție datorită deteriorării epiteliului. descuamare epitelială duce la expunerea terminațiilor nervoase, precum și impactul asupra lor de mediatori inflamatori duce la hiperreactivitate bronșică și bronhospasm reflex.
contactul pasivă cu fumul de tutun este cel mai important declanșator pentru dezvoltarea tusei / wheezing și astm simptome recurente la copii, mai ales la o vârstă fragedă. fumatul mamei in timpul sarcinii duce la o perturbare a creșterii pulmonare la fat in curs de dezvoltare, combinat cu formarea de reactivitate bronșic la o vârstă fragedă. Fumul de tutun crește severitatea stresului oxidativ și crește activitatea procesului inflamator atât inferior și tractului respirator superior, contribuie la persistența bolii.
β2 adrenergici sunt reprezentate abundent în căile respiratorii și sunt prezente pe celulele musculare netede, glande epiteliului submucoase, alveolelor etc. nervi presinaptici. Efectul principal al agoniștilor p2 este stimularea receptorilor adrenergici p2 a musculaturii netede, ceea ce duce la o bronhodilatație. Funcția fiziologică a receptorilor adrenergici β2 realizat printr-o creștere a nivelului de AMP ciclic (cAMP) în celulă. Nivelurile crescute de AMPc, cu excepția relaxarea musculaturii netede bronșice, inhibă eliberarea de mediatori de reacții de hipersensibilitate imediată, în special din celulele mast, care este important la copiii cu atopie.
Neurotransmitatorului acetilcolina este eliberat în terminațiile nervoase colinergice, având ca rezultat contracția musculaturii netede, crește secreția glandelor submucoase. Declanșează exacerbare, cum ar fi histamina, aerul rece, exercitarea, poate provoca obstrucția prin acțiune directă asupra receptorilor colinergici și calea de activare, amplificând hiperreactivitate bronșică. Celulele musculare netede sunt capabile de a produce interleukine căilor respiratorii, factorul de creștere și citokine proinflamatorii, care pot iniția și susține inflamația. Ca răspuns la sensibilizarea celulelor musculare netede din γ-interferon alocate, care pot interacționa cu receptorul m2, inhibând funcția sa, ceea ce duce la creșterea eliberării de acetilcolină.
În AD perturbat echilibrul normal între bronhoconstricție și bronhodilatare. Cu efect insuficient bronhodilatatoarelor agoniste p2 introducerea suplimentară de bromură de ipratropiu cu acțiune anticolinergică, are ca rezultat un efect sinergic. Blocuri de bromură de ipratropiu m-colinergici receptorilor bronhii, elimină efectul bronhoconstrictor al nervului vag, în care doza de aerosol depozitată în gură și gât și în stomac, este slab absorbit din intestin, iar medicamentul practic nici o acțiune anticolinergică sistemică.
Utilizarea pe scară largă în medicină a găsit preparat combinat care conține fenoterol -adrenomimetik β2 și bromură de ipratropiu este un anticolinergic. Mecanismul de acțiune al fenoterol asociat cu activarea receptorului de conjugat la adenilat ciclaza, ceea ce conduce la creșterea formării de cAMP, care stimulează pompa de calciu. Așa cum apare și dilatarea bronhiilor urmare a concentrației reduse de calciu în myofibrils. Fenoterol relaxeaza musculare și vasele de sânge netede bronșice și previne dezvoltarea reacțiilor bronhospastice, cauzate de histamină, metacolină, aer și alergeni rece (reacție de hipersensibilitate imediată). Acesta blochează eliberarea de mediatori ai inflamației și bronșică din mastocite și îmbunătățește, de asemenea, clearance-ul mucociliar nu este supus la metilare, și nu se transformă în metaboliți cu activitate de blocare a β. La rândul său, bromura de ipratropiu elimină efectiv bronhospasmului asociat cu influența nervului vag, reduce secreția glandelor, inclusiv bronhial. Combinația acestor agenți potențează efectul bronhodilatator și mărește durata. Acțiunea complementară este astfel încât pentru a obține efectul dorit necesită o doză mai mică de componentă β-adrenergici, care permite evitarea aproape complet efectele secundare.
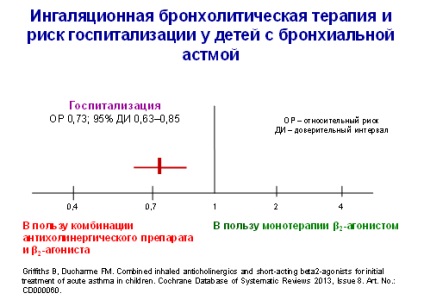
În moderne de tratament de urgență algoritm p2-agoniști sunt prima linie de tratament bronhoobstructiv cu astm usoara, moderata sau chiar severa, asigurarea reversibilității bronhospasm. exacerbări ale tratamentului astmului este pornit, indiferent de locul în care este tratat pacientul - la domiciliu, la un medic generalist sau în spital:
- inhalați agonistii scurt p2 (distanțiere): două sau patru respirații (echivalent cu 200 micrograme salbutamol) la fiecare 10-20 minute timp de o oră; în absența îmbunătățirii - spitalizare;
- agoniștii p2 nebulizate (se poate repeta la fiecare 20-30 minute);
- Soluții combinate p2 bromură de ipratropiu și agonisti: inhalat nebulizat la fiecare 20-30 de minute;
- oxigen pentru oxigenare normala;
- steroizi pe cale orală / intravenoasă: prednisolon doză - 1-2 mg / kg (în general, suficientă pentru 3 zile de tratament).
În exacerbare ușoare / moderate de p2-agoniști inhalatori acțiune scurtă utilizat cu un volum mare de distanțare (cu mască de față la sugari) (1 respirație la fiecare 15-30 de secunde) sau prin nebulizare. Într-un atac sever al terapiei nebulizator preferate. În cazul în care pacientul primește o terapie programată, și, astfel, rămâne o necesitate pentru administrarea suplimentară de simpatomimetice inhalat, de multe ori există o întrebare cu privire la caracterul inadecvat al terapiei. Utilizarea simpatomimeticele inhalat trebuie menținute la un nivel minim și acestea ar trebui să numească după cum este necesar ca un mijloc de „prim ajutor“, ca și pentru astm controlat, de regulă, nu necesită utilizarea frecventă a acestora. Sentiment de ameliorare care apare în timpul tratamentului cu p2-agoniști, nu trebuie să conducă la întreruperea terapiei anti-inflamator. Atenție la numirea beta-agoniste în mod regulat, din cauza temerilor și dezvoltarea tahifilaxiei la bronhodilatator.
La copiii mici cu risc de rezervă de ventilație limitată insuficiență respiratorie este mai mare. În cazul în care starea se deteriorează în mod progresiv și suficientă oxigenării nu este acceptată, copilul ar trebui să fie transferate la UTI.
Creșterea activității nervului parasimpatic la copiii cu astm găsit la BOS, cauzate de o infecție respiratorie virală. Aceasta se caracterizează prin obstrucția reversibilă a căilor respiratorii, hipersecreție de mucus, vasodilatația și permeabilitatea vasculară crescută. In studiile experimentale au demonstrat disfunctia receptorilor m2 asupra modelului hiperreactivitate bronșică induse de diferite declanseaza, inclusiv virusuri, poluanți atmosferici și alergeni. Aceste mecanisme explică eficacitatea bromură de ipratropiu inhalat în cazul în care cele mai frecvente boli respiratorii la copii. Medicamentele anticolinergice și combinarea lor cu -adrenomimetikami β2 recomandat pentru biofeedback la copii în primii ani de viață. Receptorii M-colinergici sunt formate dintr-o vârstă fragedă, deoarece copiii infecție virală respiratorie acută este adesea însoțită de dezvoltarea obstrucției cauzate de edeme ale bronhiilor și produsele secrețiile bronșice foarte vâscoase. Prin urmare, utilizați ca bronhodilatatori, agenți antimuscarinici cu efect de la acești pacienți pare a fi foarte promițătoare. Induse de virus (majoritatea rinovirusuri), obstrucție bronșică asociată în primul rând cu formarea unui mare număr de mediatori inflamatori, care irită terminațiile nervoase ale vagului la blocarea M2 și activarea M1 și receptorii M3-colinergici, ceea ce duce la dezvoltarea hipersensibilității parasimpatic. Acest efect poate persista timp de câteva săptămâni după rezolvarea infecției acute.
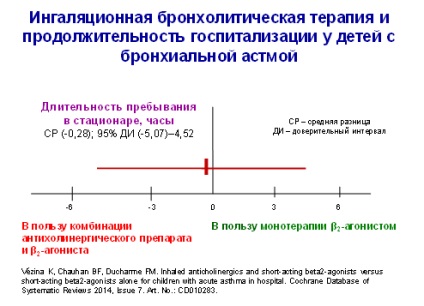
Inhalare combinație fixă bromură de fenoterol / ipratropiu pot fi completate cu administrarea de ambroxol 2-3 zile exacerbare, ameliorând mai rapidă a bronhoobstructiv datorită obstrucției bronșice îmbunătățită datorită unei descărcări cât mai rapidă a efectului expectorant spută al medicamentului, clearance-ul mucociliar accelerează, ceea ce reduce vâscozitatea sputei.
În practică pediatrică, o combinație fixă de fenoterol / bromură de ipratropiu poate fi utilizat la copii mai mari de 12 ani, la aceeași doză ca și la adulți; la copii 6-12 ani în exacerbările ușoare până la moderate severitate doza aplicată de 0,5-1 ml, în cazul acute severe, poate fi crescută până la 2 ml. Doza maximă de medicament pentru copii de 3 ml și utilizate exclusiv in setarile de spital. combinație cu doză fixă recomandată de diluat imediat înainte de utilizare cu o soluție salină, la un volum de 3-4 ml și inhalat prin nebulizare timp de câteva minute până când soluția este epuizat complet. Dacă este necesar, inhalarea repetată efectuate la intervale de cel puțin 4 ore.
Având în vedere cele de mai sus, o combinație fixă de fenoterol / bromură de ipratropiu este un mijloc eficient pentru ameliorarea dezvoltării acute la SPU pacientii cu astm bronsic si alte situatii clinice. Acest medicament combinație originală, în ciuda apariției unor noi bronhodilatatoare cu acțiune prelungită, are încă un loc în tratamentul pacienților cu astm bronșic, în primul rând pe o baza in ambulatoriu. Ca un medicament foarte eficient și sigur, o combinație fixă de fenoterol / bromură de ipratropiu este indicat pentru prevenirea si simptomatice tratamentul bolilor căilor respiratorii care implica obstructia reversibila.