Boala Postresuscitation (PWB) - starea corpului după ce au fost moarte clinică (stop cardiac), urmată de reducerea funcției de organe și sisteme.
Primul care a descris în detaliu starea organismului în patologia postresuscitational a fost om de știință rus, Academician al AMS VA Negovskiy.On si colegii sai AM Gurvich și ES Zolotokrylin lansat ulterior monografia „boala postresuscitative“ (1979, 1987), care a fost tradus în limba engleză.
epidemiologie
Aproximativ 25% din totalul deceselor nu sunt legate de boli incurabile sau modificări senile sau distructive din creier. În Europa, ea a înregistrat anual aproximativ 700.000, iar in Statele Unite ale Americii - 400.000 de cazuri de moarte subită.
Ca rezultat al terapiei intensive la prespitalicești și spital etapele despre mai mult de jumătate din cazuri este posibilă restabilirea circulației spontane. Cu toate acestea 50% dintre acești pacienți au murit ulterior, în principal din cauza afectării cardiace sau cerebrale.
Nivelul de supraviețuire a pacienților (număr de supraviețuitori după resuscitare a pacienților care au fost evacuate din spital), în curs de arest circulator in spital, variază de 0-29% (media 14%) și a dobândit-comunitate - 0-40%. Factorul principal care influențează rata de supraviețuire - durata de timp de la stop cardiac la inițierea CPR. predictor important al SLTSR rezultat este mecanismul primar de stop cardiac. La vârsta mai mică de 10 ani, o rată de supraviețuire mai mare decât mai vechi de 10 ani; rata de supraviețuire nu este diferită la pacienții cu vârsta cuprinsă între 10-70 de ani și este progresiv redusă la persoanele cu vârsta peste 70 de ani.
Etiologia bolii este combinația ischemia totală postresuscitational cu reperfuzie și reoxigenare. Reoxigenare și reperfuzie nu face numai cu consecințele efectelor patologice primare, dar, de asemenea, declanșa o cascadă de noi leziuni.
Printre supraviețuitorii au doar 15-20% restabilirea rapidă a nivelurilor adecvate de conștiință, restul trec prin boala postresuscitative. Pentru pacienții cu rate PWB clinice tipice de mortalitate foarte mare ajungând la 80% în prima jumătate perioada postresuscitative. A treia cauze cardiace fatale, 1/3 - disfuncție diferitelor organe și extracerebrală 1/3 - neurologice (deces în perioada târzie a PWB).
Clinica. PRB Etapa:
stadiul II (10-12 ore) - perioada de stabilizare principalelor funcții temporare ale corpului și îmbunătățirea pacienților. Salvat perturbările exprimate ale perfuziei tisulare, acidoză lactică, există o creștere suplimentară a nivelului de PDF și crește semnificativ RKFM încetinește fibrinoliza - semne de hipercoagulabilitate. Această etapă a „furtuni metabolice“, cu simptome de giperfermentemii severă.
Etapa III (sfarsitul x 1 - 2 ore) se caracterizează prin degradare pacienți repetate prin dinamica datelor clinice și de laborator. Dezvolta hipoxemie, tahipnee, tahicardie, hipertensiune arterială, la persoanele de vârstă tânără și mijlocie - simptome ale sindromului de leziuni pulmonare acute sau sindrom de detresă respiratorie acută (LFCCs / ARDS) cu creșterea șunturi de sânge.
Cele mai multe semne pronunțate de DIC: thrombinemia, hipercoagulabilitate, crește nivelul de PDF pe un fundal de fibrinolizai de reducere progresivă, duce la mikrotrombozov dezvoltare și microcirculația de blocare. Pierderile apar rinichii, plămânii și ficatul, dar ei încă mai sunt funcționale și sunt reversibile în timpul tratamentului adecvat.
stadiul IV (3 - 4 zile), în timpul acestei sau o stabilizare ulterioară și îmbunătățirea funcțiilor organismului cu recuperare uneventful; sau o perioadă de deteriorare suplimentară a pacienților cu creșterea insuficienței multiple de organe (MODS) în legătură cu progresia sindromului de răspuns inflamator sistemic (SIRS). hipercatabolismul Caracterizata, dezvoltarea de edem pulmonar interstițial și hipoxie țesutului cerebral și nișă hipercoagulabilitatea cu dezvoltarea de simptome multiple insuficienta de organ: sângerări la nivelul tractului gastrointestinal, psihoza cu sindrom halucinogen, insuficiență cardiacă secundară, pancreatită și tulburări ale funcției hepatice.
Etapa V (5-7-a zi sau mai mult) apare numai la un dezavantaj în timpul PRB: progresia proceselor inflamatorii purulente (pneumonie, adesea abces, răni purulente, peritonite la pacienții operați și așa mai departe.), Generalizarea infecție - dezvoltarea sindromului sepsis, în ciuda deținerea timpurie a terapiei cu antibiotice adecvate. În acest stadiu, organele parenchimatoase înfrângere este deja o degenerativă și distructivă.
Cele mai frecvente variante ale PSR - encefalopatia postanoksicheskaya, care, în diferite grade apare la toți pacienții care au suferit un stop cardiac.
Postanoksicheskaya (postresuscitation) encefalopatie - leziuni ale creierului, capabil de o dezvoltare progresivă a anoxice după expunerea pe termen scurt. Este o combinație de tulburări neurologice și psihiatrice observate în toate fazele perioadei postanoksicheskogo formate pe fondul reperfuzie cerebral după stop cardiac prelungit.
Izolați 3 tipuri de recuperare a stării neurologice în perioada postanoksicheskom:
- Recuperarea are loc după o scurtă (3:00) a perioadei de absență a conștiinței, și se caracterizează prin normalizarea rapidă a activității mentale adecvate timp de 24 de ore după y majoritatea (70%) pacienți moarte clinică.
- După ieșirea din starea patologică acută la 50% dintre pacienți dezvoltă sindromul nevroze, convulsii intermitente, cardiopsychoneurosis împrăștiate simptome focale mici (pierdere).
- recuperare întârziată a sistemului nervos central. afectarea stării de conștiență (somnolență, stupoare, comă de diferite grade) poate continua timp de mai multe zile și depinde de dezvoltarea de edem cerebral. Faptul că pacienții cu treilea tip de recuperare a sistemului nervos central se dezvolta manifestări neurologice pronunțate pe termen lung (2-3 luni) .. Cea mai comună manifestare (în 63,6%) este un caracter psihotica nevroza ca sindromul astenie și slăbiciune iritabil. Tulburărilor psihice caracter psihotice tulburări intelectuale-mentale cele mai frecvente (15,6%).
Fiziopatologie postanoksicheskoy encefalopatie
Deteriorarea neuronilor din PWB este multifactorială și este în curs de dezvoltare și la momentul de stop cardiac, și în timpul CPR, și în timpul revenirea circulației spontane:
- în timpul ischemiei-anoxia la momentul lipsei circulației sanguine în perioada de moarte clinică (fără curgere);
- Perioada de hipoperfuzie hipoxie artificială menținerea circulației în timpul CPR (low-flux), deoarece nivelul debitului cardiac (CO) ajunge la doar 25% din original;
- Perioada de reperfuzie. care cuprinde fază secvențială în curs de dezvoltare: no-reflow, iar apoi faza de spălare următoare și ulterioare și hipoperfuzia multifocale global.
Marea majoritate a proceselor de leziuni neuronale nu va avea loc la momentul de stop cardiac sau CPR, si in timpul reperfuzie.
Stadiul de tulburări ale perfuziei cerebrale după revenirea circulației spontane în perioada postoperatorie:
- Dezvoltarea primară a lipsei multifocale de reperfuzie (fenomenul nu-reflow).
- Etapa tranzitorie hiperemia la nivel mondial se dezvoltă în 5-40 minutul de circulatie spontane. Mecanismul de dezvoltare asociat cu vasodilatație cerebrală vaselor prin creșterea concentrației intracelulare de Na + și adenozina și reducerea pH-ului intracelular și 2+ nivel Ca. Durata ischemiei cerebrale determină durata etapei de congestie, care la rândul său este caracterul eterogen al diferitelor regiuni ale creierului.
- Pasul hipoperfuzie global și multifocale prelungit se dezvoltă de la 2 până la 12 ore postoperator. rata metabolismului glucozei cerebral este redus la 50%, dar consumul global de oxigen de creier revine la nivelul normal (sau mai mare). Vasospasm, edem, sladzhirovanie eritrocite și endoteliinov excesive de producție se reduce la un nivel critic cerebral PO2 venos (sub 20 mm Hg), reflectând livrarea și violarea consumul de oxigen.
- Această etapă poate avea loc în mai multe moduri:
- Normalizarea fluxului sanguin cerebral si consumul de oxigen al țesutului cerebral, urmat de reducerea conștiinței.
- Depozitarea comă persistentă, în timp ce fluxul de sânge și oxigen consumul total cerebral a ramas redus.
- Re-dezvoltarea de congestie cerebrală, asociată cu o scădere a consumului de oxigen și dezvoltarea morții neuronale.
Coma timp de 48 de ore sau mai multe acte predictor de prognostic neurologic saraci. Dacă 72 de ore după deficite neurologice stop cardiac este ≤ 5 puncte pe scala Glasgow coma, în absența reacției motorii ca răspuns la stimuli dureroase sau reflex pupilar, este un predictor de stare vegetativă persistentă la toți pacienții.
Plasma concentrație neuron enolaza (NSE)> 22 g / l (sensibilitate 80% și 100% specificitate), care este determinată pentru I th săptămână după ce au fost stop cardiac este asociat cu dezvoltarea comei persistente.
proteină astrogliilor S-100 de nivel> 0,7 mg / l în perioada postoperatorie primele 24 de ore, asociat cu un pronostic neurologic slabe.
Principiile moderne de terapie intensivă
postresuscitation terapeutice efectuate în conformitate cu următoarele principii: eveniment extracranian și intracraniană.
1. Deoarece nivelul sanguin cerebral devine dependentă de nivelul presiunii arteriale medii în primele 15-30 de minute după resuscitare de succes a recomandat ca hipertensiunea (SBP 37 ° C
4. Menținerea normoglycemia (4,4-6,1 mmol / l). Hiperglicemia este asociata cu prognostic prost neurologice.
5. Menținerea nivelului hematocritului în intervalul de 30-35%. Ținând hemodilution moale furnizează scăderea vâscozității sângelui, care crește semnificativ microvasculature după ischemie.
6. Controlul activității convulsivante introducerea de benzodiazepine.
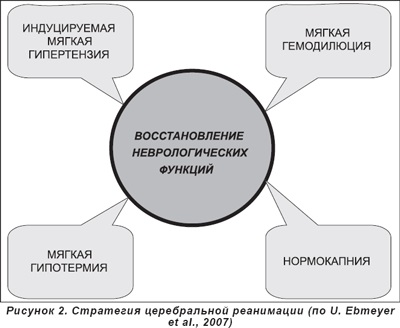
Conceptul modern de resuscitare cerebrale prezentate în Figura
evenimente intracerebrală
- Metode farmacologice. În acest moment, nu, în ceea ce privește bazate pe dovezi, metode eficiente și sigure de efecte farmacologice asupra creierului în perioada postoperatorie. Este recomandabil să se utilizeze perfluorane: reduce edemul cerebral, severitatea postresuscitational encefalopatie și crește activitatea cortexul cerebral și structurile subcorticale care contribuie la ieșirea rapidă a statului în comă.
- Metode fizice. Hipotermia este metoda cea mai promițătoare de protecție a creierului neuroprotector.
Efectul terapeutic al hipotermie prevăzut realizarea următoarelor mecanisme:
- păstrarea piscina ATP și de a îmbunătăți utilizarea glucozei a tesutului cerebral;
- inhibarea reacțiilor enzimatice distructive;
- supresia reacțiilor radicalilor liberi și a acumulării de inhibare a produșilor peroxidării lipidelor;
- reducerea mobilizării intracelulare a Ca2 +;
- patronaj plasticitate lipoproteină cu membrana citoplasmatică;
- reducerea consumului de O2 in regiunile creierului cu fluxul sanguin scăzut;
- reducerea acidoză lactică intracelular;
- Inhibarea biosintezei și producerea de neurotransmitatori excitotoxice;
- reducerea migrării neutrofilelor în zonele de ischemie;
- reducerea riscului de citotoxice și edem cerebral vasogen.
Aceasta a arătat că scăderea temperaturii corpului până la 1 ° C, în medie, scade rata metabolismului cerebral cu 6-7%.
Reabilitare în clinica „Anotimpuri“
Posibil și din comă în așa-numita stare de „minte mici“, care este, de asemenea, numit stare vegetativă. Este un termen colectiv care combină o serie de sindroame neurologice (mutism akinetic, sindromul appalichesky, „tăcere funcțională electrică“, etc.). Principala caracteristică distinctivă a acestui stat este lipsa de conștientizare de sine și a mediului înconjurător pacientului cu o lipsă totală de activitate mentală. stare vegetativa este împărțit în persistente, în care șansa teoretică stocată pentru a restabili caracteristicile personale, și cronică, atunci când probabilitatea modificărilor neurologice minime pozitive. Criterii pentru a estima foarte precis probabilitatea unui rezultat favorabil neurologice, nu există în prezent.
Tratamentul pacienților cu stare vegetativă persistentă sau cronică este de a efectua complex de reabilitare, prevenirea și tratamentul complicațiilor, de îngrijire.
A se vedea, de asemenea,
resuscitare de succes - KOMA cu o ieșire într-o stare vegetativă, ( „minte mici“ sindromul „appalichesky“ cidru „mutism akinetic“) - terminologie care nu nedumerește numai rude, dar mulți medici.
Finalizarea unității de terapie intensivă și conectarea unor metode moderne de reabilitare fizică poate depăși deficite neurologice și recapete treptat conștiința, activitatea motorie a pacientului, și, în unele cazuri, auto-serviciu elementar. ...

Pe cine tratăm?
Specializarea principală a clinicii „Four Seasons“ - restaurarea funcțiilor corpului uman a pierdut din cauza creierului si a maduvei spinarii leziuni la copii și adulți. Indicații medicale pentru tratamentul restaurativ (Neuroreabilitare) în clinica „Seasons“ pentru copii și adulți ...

paralizie flască (pareză) cu leziuni ale coloanei vertebrale
paralizie Sluggish, spre deosebire de forma spastic, caracterizat printr-un sistem de tulburări funcționale musculoscheletal profunde și trophism musculare.