sănătatea reproducerii de sex masculin este din ce în ce vine în prim-plan în medicina modernă. De o importanță capitală este diagnosticul precoce și de încredere a bolilor, care pot oferi cu ultrasunete a scrotului, si glanda prostatei. Investigarea sistemului reproductiv masculin prin ultrasunete relevă leziuni patologice variind în mărime de la 2-4 mm, ceea ce indică o inspecție de înaltă calitate.
Ce poate fi văzut în timpul inspecției
Scrotul - l recipient pentru glandele în formă de sac de sex masculin - testiculele, care sunt asociate de organe, este format în întregime din tubilor seminiferi. În ele, formarea spermei, care apoi introduceți epididimului, în cazul în care mature, și apoi ajunge la obiectivele lor prin deferent.
Scrot si spermatic cordonul trece, care include:
- navele de alimentare ou: plexul venos si artere;
- vaselor limfatice;
- plexurilor nervoase;
- canalului deferent.
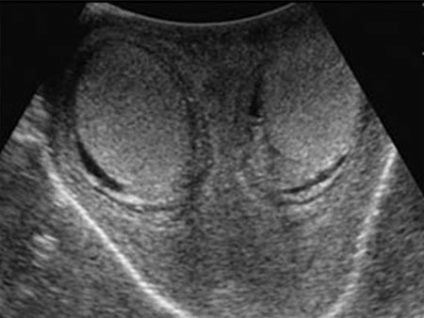
Atunci când autoritățile americane situate în scrot, medicul vizibilizeaza în mod clar ou și a structurilor adiacente acesteia, determină fluxul de sânge în vasele de ea. Protocolul de studiu descrie caracteristicile anatomice ale structurii interne a glandelor, având ca rezultat posibil să evalueze în mod indirect funcția lor.
Datorită faptului că 90% din volumul celulelor de formă testicul implicate in spermatogeneza, dimensiunile sale normale sunt indicele importante. Testiculele de masculi adulți în mod normal:
Volumul unui glande variază în funcție de vârstă:
- 12 ani, volumul mediu de 4 ml;
- în 14 - 12 ml;
- în 16 - 15 ml;
- timp de 19-20 ani - 16-22 ml.
Cunoscând cele trei dimensiuni de ouă, suma poate fi calculată în mod independent, prin înmulțirea lungimii, lățimii și grosimii, iar numărul rezultat este multiplicat cu coeficientul 0,52.
Un ou obișnuit are o structură omogenă, netedă, contur clar. În jurul definit în mod normal, la 3 ml.

Motivele pentru care ar trebui să caute sfatul medicului și să efectueze un studiu al testiculelor, pot fi următoarele:
- plângeri de durere în scrot;
- mări sau micșora dimensiunea acesteia;
- nou apărut asimetrie a scrot;
- de detecție volumetric autoformare;
- roșeață a pielii în scrot.
De asemenea, generează o listă de condiții patologice în care este recomandat să efectueze ultrasunete scrot cu Doppler, printre care:
- scrot traumatice;
- semne de inflamație;
- semne de tulburări hormonale;
- material seminal de infertilitate și modificate;
- pregătirea pentru chirurgie și monitorizarea post-operatorie ulterioară.
Contraindicații pentru a efectua ultrasunete nu, ca ultrasunete este utilizat în scopuri medicale, nu are efecte adverse asupra organismului. Acest aspect pozitiv permite studiul unui număr de ori fără restricții.
preliminarii
Pregătirea pentru ultrasunete a scrotului nu necesită măsuri speciale. Uneori, înainte este necesară cercetarea pentru a pregăti psihologic.
Pentru a vizualiza medicul ar trebui să ia o direcție și / sau judecata profesională. Acest lucru este de a se asigura că diagnosticul medicului cu ultrasunete a atras atenția asupra posibila cauza a bolii.
Dacă este o observație dinamică, că furnizarea protocoalelor de inspecție anterioare vor aprecia schimbările, este important să se determine strategia de tratament în continuare.
Pentru ultrasunete a trecut într-un mediu confortabil, pacientul ar trebui să aducă un prosop mare sau scutec. Scutece nevoie să se stabilească o canapea și scoate gelul de pe piele, după încheierea inspecției.
Ținând cu ultrasunete a scrotului
Pentru a inspecta linia este utilizat senzor, deoarece scrot este situat structura surfactant.
Ultrasunete se face cu pacientul culcat pe spate, după zona de studiu va fi eliberat din îmbrăcăminte.
Medicul va pune gel pe senzor, mâna liberă, țineți scrot și examinarea testiculelor efectuarea alternativ. După determinarea mărimii prostatei se efectuează inspectarea structurii lor transversale, longitudinale și secțiuni oblice.
Vascular ecografie Doppler a scrotului este etapa finală a studiului, care este necesară pentru a evalua gradul de adecvare al fluxului sanguin.
După o scurtă așteptare, puteți obține rezultatul inspecției și de a pune întrebări la medic și a avut un diagnostic.

Modificări patologice frecvente
Toate bolile care se dezvoltă în testicule și structurile din jur pot fi împărțite în:
- malformații;
- boala non-tumorale;
- procese inflamatorii;
- formării plajelor;
- patologie vasculară.
anomalii de dezvoltare
Prin boli congenitale includ absența unuia sau a ambelor testicule. Este rar si pur si simplu diagnosticat urolog în timpul palparea scrotului. Examinarea cu ultrasunete este efectuat pentru a confirma diagnosticul.
De asemenea, în această secțiune includ criptorhidism - o boala care se manifesta lipsa de fier într-un loc tipic, care este în testiculul scrot nu este vizualizat. În acest caz, medicul examinează inghinală, în cazul în care acesta este redus de ou cu o structură de câteva non-uniform.
boli benigne
Acest grup de boli includ acumularea excesivă de chisturi fluide și testicular.
Hidrocel sau hidrocel - este de a crește cantitatea de lichid în jurul testiculului nealterat. În cazul în care aceste modificări sunt cauzate de inflamarea prostatei, iar testicul este afectată.
Testiculara chist - o acumulare limitată a fluidului în interiorul testiculului. Chist arata ca un „loc“ negru cu contururi clare netede pe fondul cancerului nemodificat.
procesele inflamatorii
Epididimita numit inflamatie a epididimului, ca urmare a care devine, mai multe creșteri întunecate și eterogene în dimensiune, contururile devin neclare.
Dacă procedeul continuă ou, apoi a dezvoltat orhita, caracterizate caracteristici tipice ultrasonici: creșterea prostatei, contururi neclare, eterogenitatea și scăderea structurii ecogenicitate, adică oul se întunecă. De asemenea, este posibilă acumularea excesivă de lichid, ceea ce duce la hidrocel.
formarea tumorilor
Tumorile în testicule pot avea o varietate de structuri, dar de cele mai multe ori sunt caracterizate prin:
- formă neregulată;
- structură puternic neomogen;
- schiță indistinct;
- calcificări (incluziuni de calciu).
De asemenea, tumorile prezintă adesea semne de organe scrotal Doppler a fluxului sanguin, care poate fi un semn de prognostic prost.
Detectarea oricărei mase tumorale necesită o biopsie pentru a determina compoziția celulară a tumorii.
patologie vasculară
O cauza frecventa de infertilitate de sex masculin este de oua plexul venos varicocel sau varicoase. În cazul detectării tardivă a acestei boli conduce la modificări atrofice ireversibile datorită încălcări ale fluxului de sânge venos.
Varicose plexde expansiunii bine vizualizate cu ultrasunete si apare structura heterogenă ca întuneric expandat celulară a trecut în spatele testicul.

Rezumând
acces în timp util la un medic și efectuarea de diagnostic necesar get scăpa de multe schimbări ireversibile în sistemul de reproducere de masculi. Ecografia scrotul este metoda are o serie de avantaje asociate cu un non-invaziva, de securitate, informativ și accesibil.