
- episcleral,
Partea exterioară - episcleral - constă dintr-un strat subțire de fibre conectate slab cuprinde vase separate și toroane asociate cu capsula Tenon. Partea interioară - maro placă - constă dintr-o multitudine de fibre elastice și celule care conțin pigment (cromatofori), din interior, din coroida, este acoperit de endoteliu. Denivelat grosime sclerotică: grosime maximă (aproximativ 1,0 mm) este definit la polul posterior al ochiului, sclera la ecuator semnificativ mai subțire (0,4-0,5 mm). Antero Grosimea sclerei este de 0,8 mm (fig. 1.1).
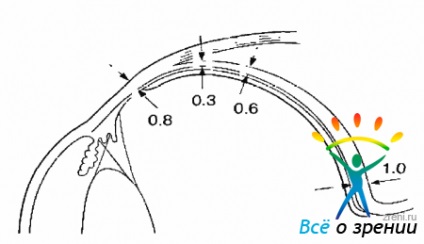
Fig. 1.1. Grosimea sclerei în diferite părți ale globului ocular
O semnificativă (până la 0,3 mm) este marcat subțierea direct la partea din spate a inserției mușchilor oculari drepte care sunt atașate la sclera la o distanță diferită de limbul (fig. 1.2).
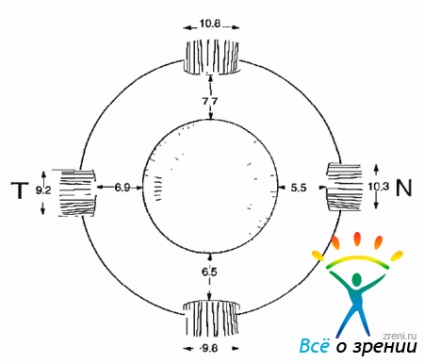
Fig. 1.2. Site-ul de atașare a mușchilor oculari directe la sclera și lățimea lor
Cel mai aproape este un loc de atașare la sclerotica mușchiului rectus intern, cel mai departe - partea de sus. Desemnate mușchii de fixare oblice sunt în regiunea ecuatorială și parțial închis mușchiul drept superior și inferior (fig. 1.3).
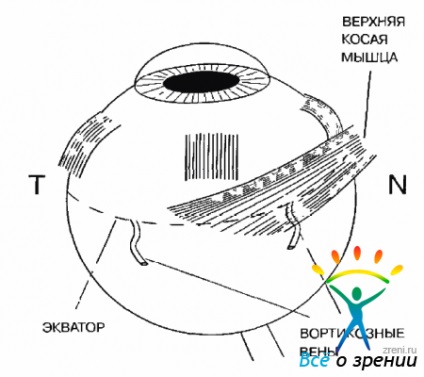
Fig. 1.3. Atașarea mușchiului oblic superior sclera
marginea Temporal fixarea mușchiului oblic superior situat în imediata vecinătate a marginii temporale a rectus superior. atașament poziție inferioară mușchiului oblic aproape coincide cu marginea inferioară a mușchiului rectus lateral (fig. 1.4).
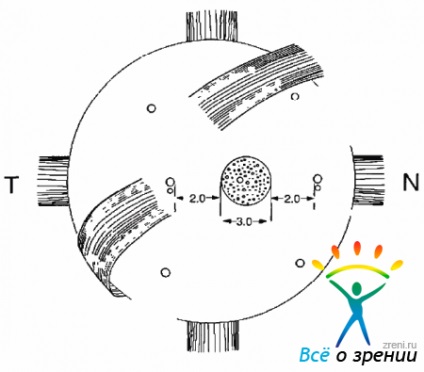
Fig. 1.4. polul posterior al ochiului diagramei de
Coroida - coroida - strâns legat de epiteliul pigmentar al retinei și a servi g pentru metabolismul la nivelul retinei. Coroida ferm conectat la cojile la nervul optic (disc optic). La ecuator este fixat de yen tic sclera hoț. Continuând mai departe, în linia coroidă zimțat trece în partea plată a corpului ciliar. Grosimea alimentarii cu sange coroidian de înregistrare și g variază de 0.2-0.4 mm.
coroida ophthalmoscopy este vizibil prin retina transparenta. Are un anumit tipar. în funcție de stratul de condiție horiokapilyarnogo și prezența pigmentului. În părțile centrale ale desen mai monotonă, așa cum este nave mai compacte. La periferia coroidiene imaginii fundului de ochi mai pronunțată. Caracteristici individuale, densitatea de pigmentare atât a coroidei și a epiteliului pigmentar retinian, gradul de vascular sclerozei stratului status horiokapilyarnogo definesc imaginea de ansamblu a fundusului. Persoanele în vârstă, ca urmare a sclerozei vaselor mici și spălare de pigment coroida devine mai ușoară. schimbări foarte mari sunt observate la miopie de mare. Deoarece semnificativ strat atrofie horiokapilyarnogo si pierderea locurilor de pigment devine vase aproape fundului de ochi albe, vizibile coroidiene de fiole mari, bine sesizabile vortikoznyh vene, artere si nervi ciliare lungi și scurte.
Zona de locație vortikoznyh venele fundus împarte în două părți: periferice și centrale. Fiole vortikoznyh venele de colectare de sânge venos, trec în vortikoznye venele care scleral prin canale dispuse în vecinătatea ecuatorului și care se extinde oblic din față spre spate afară din ochi.
arterelor ciliare lungi și nervul trece în meridianul orizontal și este bine perceptibil mai ales la periferie sub forma unei benzi înguste, ușor colorate vorbit asemănătoare, treptat devine mai subțire spre centru. Pa periferie este uneori posibil să se găsească și scurt nervi ciliare si artere, ele sunt vizibile sub forma unor fâșii înguste de albicioasă, este mai bine distinse în meridianul vertical (fig. 1.5).
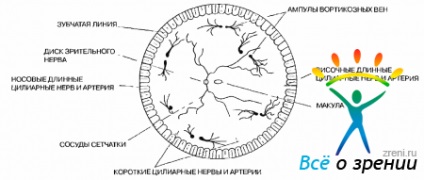
Fig. 1.5. bazei ochiului
Retina - ochii shell interioare. situat între coroidă și corpul vitros (CT). Retina are capacitatea de a percepe lumina prin munca unui dispozitiv OPC complex. Se extinde de pe discul optic la linia dintata, unde tranziția într-un singur strat de celule epiteliale captuseala partea plată a corpului ciliar (fig. 1.6).
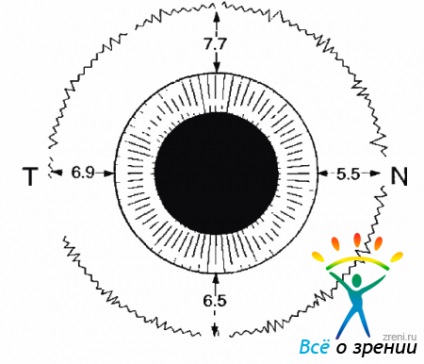
Fig. 1.6. Proiecția liniei dintata la sclera, distanța de la limbus
In mod normal, retina este transparent, ea strălucește prin coroida.
Ophthalmoscopy atrage atenția a două porțiuni - macula (macula lutea) și ONH. In domeniul maculare etsya adâncire IME - fovea central (fovea Centralis), situat pe axa optică a ochiului. Ea are o formă ovală și dimensiunea de 2.0-2.9 mm. Macula este centrul de adâncire suplimentare - foveola (foveola).
Grosimea retiniene în diferite regiuni diferite: D3N margine - 0,4-0,5 mm în foveola - 0.07 - 0.08 mm de la linia dintata - 0,14 mm.
ONH apare sub formă ovală, cu un diametru de 1,5-2,0 mm roz pal. Acesta este situat 4,0 mm nasally din centrul zonei maculare. La marginea retinei disc este cel mai puternic asociat cu scoici. Un alt loc de conexiuni de durată cu membrane retiniene este o linie crestat. Dupa ONH in retina include artera centrala a retinei, sunt localizate - centrale Viena si fibrele nervoase retiniene cuprinzând nervul optic.
vase mari ale retinei din jurul zonei maculare, denumit arcade ca vasculare. In aceasta zona a retinei poate avea o legătură adezivă pe spatele membranei sticlos (BMS), în plus, există fibre nervoase de pe disc optic maculei, care ies în evidență ca grinzi makulopapillyarny având o valoare funcțională ridicată. Orice procese patologice în zona maculară și în fascicul makulopapillyarnogo reduce brusc vederii centrale (Fig. 1.5).
corpul vitros
Media PT este format un gel transparent fibrile rasa de colagen. fibrile întrepătrunse formează o rețea tridimensională, în care celulele sunt conținute într-o cantitate mare mare (0,2-0,5 microni în diametru) al unei molecule de acid hialuronic, care rețin cantități mari de apă. Până la 99,68% din PT este apa. straturile corticale parietale PT au o consistență mai groasă decât centrală. ST subțire limitată membrană sticlos - o placă constând dintr-un compact fibrile de colagen interconectate.
In mod normal, membrana sticlos este strans aderent la membrana de limitare internă (BPM) a retinei. In linia de colagen dințat fibrele aranjate mai compacte și mai strâns asociate cu membrane ale ochilor. Această zonă este menționată ca o bază SC. Limita din față se află na 2,0 mm înainte de linia dintata, spate - 2,0 mm posterior. Astfel, lățimea CT bază - aproximativ 4,0 mm. Folosit acest domeniu este ferm conectat la epiteliul ciliar și a retinei. Sticlos membrană bază împărțită ST pe partea din față și din spate (GMP și GMP) (Fig. 1.8).
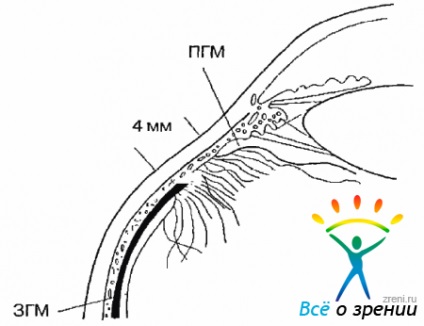
Fig. 1.8. Baza vitros
CT este încă două zone în care este în strânsă legătură cu cochilii - este marginea discului optic si zona maculara. Cu toate acestea, aici membrana sticlos este fixat cojile sunt mult mai slabe și pot exfolia în anumite condiții. Foarte rar găsit site-uri de conectare ușoară membrana sticlos a retinei la ecuator. Retin-A este lipit de ST în zonele de degenerare în cicatrici, leziuni chorioretinal. Toate zonele de cusătură PT retinei potențial periculoase, deoarece este în aceste locuri pot fi formate lacrimi retiniene.
CT variază în funcție de vârstă, din cauza unei încălcări a acidului hialuronic datorită fibrelor de colagen. Ca rezultat, CT, pe de o parte, diluată - sinhizis, iar pe de altă parte - există un sigiliu fibre - iperezis. Lichefiere începe pe părțile centrale ale ST, în mod progresiv surprinde periferic, incluzând straturile corticale. La baza subțierii CT nu este de obicei observată. Concomitent cu procesul de lichefiere este o etanșare, acumularea de fibre de colagen. ceea ce poate duce la desprinderea PT, care de obicei începe la polul posterior și se poate extinde la baza CT. Între CT membranei sticlos și ILM retiniene cavitatea formată umplută cu umoare apoasă. De obicei, acest proces are loc treptat și fără simptome. Uneori, pacienții se plâng de apariția flotoare sub formă de „compensare“, „inel“, „oval“. De obicei, prezența găurilor rotunjite în exfolierii membranei sticlos la punctul de conectare la discul optic (inelul Weiss). Reducerea semnificativă a vederii în acest obicei nu se întâmplă. Înapoi dezlipire vitroasă (PVD) este asociată cu o reducere semnificativă a fibrelor de colagen și creșterea forțelor de tracțiune îndreptate spre baza ST. În aceste cazuri, se poate deteriora retina. Violarea integrității retinei, se rupe și detașare se produce în zone ale fuziunii membranei sticlos cu ILM retiniene. Acest lucru se întâmplă cel mai adesea la periferie la baza ST, cel puțin în zona de ecuator, macula, și aproape niciodată în ONH, deoarece retina este mai durabil.