... un mit circulat în rândul publicului că, în timpul sarcinii trebuie să „mănânce pentru doi“, pentru „copil mare - un copil sănătos.“
În ultimii ani, creșterea numărului de copii cu greutate mare la nastere observate în lume (macrosomiei). Aproximativ 5 - 10% din copiii născuți cu o greutate corporală mai mare de 4000 g; în care fructul mare numit fructele cu o greutate de 4000 g și peste, și greutatea fructelor de 5000 g și mai numit gigant. Starea fetale intrauterine cu macrosomie (fetale) nu diferă de cea în normosomii, dar din cauza complicatiilor in timpul copiilor la nastere de multe ori se nasc cu fracturi de clavicula, sau stilouri, hematoame, asfixie nastere, perturbarea circulației cerebrale (prin urmare, nou-născuții mari ar trebui să fie atribuite grupului riscul de complicații în curs de dezvoltare, in special neurologice). Este o legătură macrosomiei dovedită cu un risc crescut de complicatii pentru mama: slăbiciunea forței de muncă, nașterii prejudiciu canal, o sângerare după nașterea copilului, simfiza pubiană, etc greutate la nastere mare are, de asemenea, consecințe pe termen lung pentru copil - un risc crescut de obezitate și diabet zaharat (DM). cu vârsta.
copii mari se nasc mai des multipare și nulipare mai vechi de 30 de ani, femeile cu 3 sau mai multe sarcini în istoria dacă înălțimea mamei mai mult de 170 cm, tatăl creștere de mai mult de 180 cm, în cazul în care tatăl unui copil în vârstă de 40 de ani, iar dacă părinții au avut greutate la nastere mare (inclusiv în cazul în care o femeie are rude apropiate de la naștere a avut o masă mare). Factorii de risc pentru sarcina sunt: creșterea în greutate totală de 16 kg sau mai mult, puterea cu o cantitate crescută de carbohidrați ușor digerabili, și grăsimi. copii mari se nasc mai frecvent la femeile cu boli endocrine: printre factorii de risc pentru macrosomie este lider de sindrom metabolic la mama, inclusiv excesul de greutate (IMC> 25.7 + 5,1 kg / m2) și obezitate, rezistenta la insulina, diabet de tip 2 si de tip diabet gestational (GDM). Pe baza studiilor metabolismului glucidic în sistemul „mama - fat - lichid amniotic“, a constatat ca, atunci cand un fat mare la nivelul de glucoza din sange mamei a crescut în mod semnificativ, care se datorează, aparent, deficiență relativă de insulină. Acest lucru facilitează o mai mare penetrare a glucozei în corpul fătului, cauzând pancreas începe să funcționeze cu sarcină crescută, ceea ce conduce la dezvoltarea macrosomiei. Lipsa activității fizice în timpul sarcinii este, de asemenea, un factor de risc pentru macrosomie fetală. Exercitiile regulate (cel putin de 3 ori pe săptămână) în timpul sarcinii reduce riscul macrosomiei cu 20 - 30%. Destinația unor agenți farmacologici în timpul sarcinii (de exemplu, tocolytics [2 -Adrenomimetiki] corticosteroizi) stimulează divizarea glicogen în ficat (înainte de glucoză) și creșterea nivelului de glucoză din sânge poate duce la macrosomia fetale, deci cu atenție ar trebui să trateze destinate prevenirii declarat macrosomi peste agenti farmacologici in timpul sarcinii.
Din cauza riscului ridicat de rănire macrosomiei materne si fetale generice la obstetrica moderne mare importanta determinarea greutății fătului în uter. In clinica de femei au nevoie pentru a găsi o istorie de familie (cu o greutate de femeie născut, născut în cazul în care ea a avut copii mai mari), antecedente familiale de diabet. O atenție deosebită trebuie acordată prezența unei gravide obezitate, sarcina prelungită, creșterea rapidă a circumferința abdominală și înălțimea de picioare în uter II și III trimestru de sarcină (cu excepția Polihidramnios, sarcina multipla). Este necesar să se efectueze un studiu al metabolismului glucidic prin efectuarea unui test de toleranță la glucoză (TSH) sau fluctuațiile zilnice de zahăr din sânge (BAC), dacă este posibil, pentru a determina spectrul de lipoproteine (trigliceride, colesterol, acizi grași neesterificați și altele.).
Diagnosticul prenatal al macrosomiei trebuie să fie utilizarea completă a ultrasunete și metode clinice. Valoarea specială este acordată dinamica SUA (greutate, eventual, determinarea în timpul IRM, dacă există o nevoie clinică). Următoarele criterii sunt recomandate pentru diagnosticul macrosomiei fetale:
Înălțimea fundică (SFH) de 40 cm sau mai mult, și circumferința abdominală (MO) de 110 cm sau mai mult (în ultima parte a sarcinii sau la livrare devreme), în timp ce în conformitate cu RMG și lichidul de răcire cu ajutorul formulei IF Jordania (M = OZHVDM) poate calcula greutatea estimată a fătului; Atentie: o femeie eclozat de fructe de mare, deoarece 24-a săptămână de exces semnificativ din înălțimea de picioare uterului și circumferința abdominală este de 3 - 3,5 cm sau mai mult din norma pentru acest stadiu al sarcinii, iar această tendință a continuat până la livrare (în special exacte „atributul“, aceste valori sunt exprimate în absența edemului și obezitate);
prin ultrasunete (începând cu mijlocul trimestru III - 32 - 34 săptămâni): BDP - 96,52,5 mm; OG - 345,56,7 mm; Lichid de răcire - 358,910,9 mm; DBC - 77,82,4 mm, care tind să indice macrosomie fetală.
La deficit de greutate corporală de sex feminin, se recomandă să se mărească greutatea estimată a fătului IF Jordania (supra.) Până la 10%, iar obezitatea - a redus cu 10%, iar apoi utilizați o determinare formulă de greutate a fatului folosind fetometry ultrasunete (facut nu mai mult de 14 zile înainte de livrare), care îmbunătățește semnificativ calitatea diagnosticului macrosomiei fetale ( determinarea fetusul asumat greutate mare numai prin formula IF și Jordania conform fetometry ultrasonic la fel de scăzut informativ):
M = (BDP + MO + + agent de răcire + LZR DBC) / 4 x R
M - greutatea estimată a fătului;
BDP - marimea biparietal capului fetal, mm;
OG - circumferința capului fetal, mm;
LZR - fronto-occipital marimea capului fetal, mm;
Lichid de răcire - circumferința abdominală fetală, mm;
DBC - lungimea femurului fetale, mm;
K - coeficient la greutatea prevăzută pe fetale IF Jordania: 3800 - 4000 g - 16,1 (exprimate obezitate - 15,1), 4001-4500 g - 16,8, 4501-4900 17,4 g, 4901 g sau mai mult - 18.8 (obezitate exprimate - 19,8).
Dacă există un mare fruct spitalizare prenatală adecvată în 38 - 39 săptămâni de sarcină pentru aprofundat examen clinic și obstetricale, pregătirea pentru naștere și selectarea timpului și metoda de livrare optime. Examinarea gravidă include: un studiu obstetricale exterior, gradul de „maturitate“ al colului uterin, kolpotsitogramma, măsurarea circumferința abdominală, înălțimea de picioare uter deasupra vaginului, TTG sau BAC hemostasiological lipoproteine cu spectru de studiu, cu ultrasunete (pentru determinarea greutății fetale, poziția, previa, localizarea placentei), studiul Doppler, cardiotocografia. Indicația pentru cezariană în prezența greutății fetale majore așteptate, în special mai mult de 4500 g sunt anatomică pelvis înguste, istoria obstetricale si ginecologice împovărate, nulipare mai vechi de 30 de ani, prezentarea pelviană a fătului, cicatrice pe uter.
În cazul în care nu există indicații absolute pentru cezariană plumb secțiunea de livrare cu evaluarea functionala pelviene, prevenirea hipoxiei fetale, traumatisme perineu, sângerare. În cazul unor complicații la naștere prematură: ruptură de apă, introducerea incorectă a părții care prezintă, discrepanță clinică, anomalie a forței de muncă, placenta abruptio, hipoxie fetală - necesare pentru a finaliza livrarea cezariana.
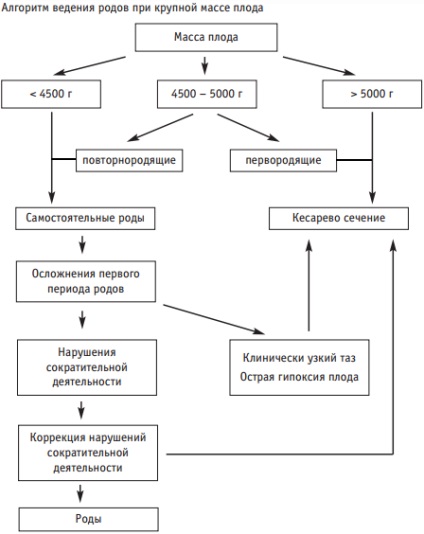
Una dintre complicațiile în a doua etapă a muncii este scurtimea nașterea brâul de umăr, care este traumatică pentru nou-născut, deoarece de multe ori duce la deteriorarea coloanei cervicale, brahial pareza de plex, leziuni traumatice ale SNC, clavicula fracturată. În a treia etapă a muncii și în perioada postpartum precoce, tulburări de înaltă frecvență placentare separare, hipotensiune arterială și sângerări uterine, precum rupturile de țesut moale naștere canal. În legătură cu un număr mare de complicații în timpul nașterii marcate creștere a numărului de cazuri în perioada puerperală (subinvoljutcija uterin, hemometra, lohiometra, endometrita). Pentru a preveni tulburările contractilității uterine funcționează III stadiul travaliului, postpartum demonstrat obligatorie introducerea uterotonic.