Din acest articol veți afla: ce patologii și factori de risc provoacă dezvoltarea unui atac de cord. Cele mai frecvente cauze ale infarctului miocardic: o revizuire.
Pentru dezvoltarea ischemiei acute (infometarea cu oxigen și moartea celulelor miocardice) - sau infarctul miocardic - este necesară restrângerea arterelor coronare care alimentează inima, la starea critică (mai mult de 70%). În astfel de circumstanțe, scade drastic volumul de sânge necesar pentru excitabilitate normală, conductivitate și contractilitatea de cardiomiocite, ceea ce duce la moartea lor într-o perioadă scurtă de timp (aproximativ 20-30 minute după restricția).
În vetre, a căror aprovizionare cu sânge a fost perturbată, țesutul inimii vindecă în timp, cicatrici, dar proprietățile sale nu sunt restabilite - nu este capabil să efectueze impulsuri și contract. Acest lucru duce la abateri grave, adesea amenințătoare, în activitatea mușchiului cardiac (diferite aritmii, blocade).
- Patologie.
- Factorii care contribuie la dezvoltarea stenozei amenințătoare.
Patologiile necesită un tratament obligatoriu, factori - eliminare, deoarece pe fondul lor se poate recidiva ischemia miocardică acută.
Cele mai frecvente cauze și factori de risc (în ordine descrescătoare):
Leziuni la piept
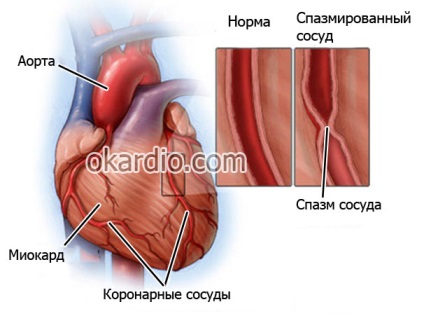
Cauzele infarct miocardic care sa produs la bărbați și femei sunt la fel, diferența constă numai în faptul că, pe fondul a numeroși factori de risc (în principal, fumatul, stresul și alcool), barbatii incep sa doara ateroscleroza 10-15 ani mai devreme.
Dacă pacientul este suspectat de a avea un infarct, este necesară o spitalizare de urgență a pacientului în recuperarea cardiacă, în viitor (în timpul perioadei de recuperare și după) pacientul este supravegheat și supervizat de un cardiolog.
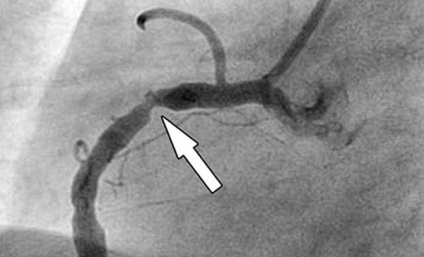
1. Principala cauză a ischemiei acute este ateroscleroza
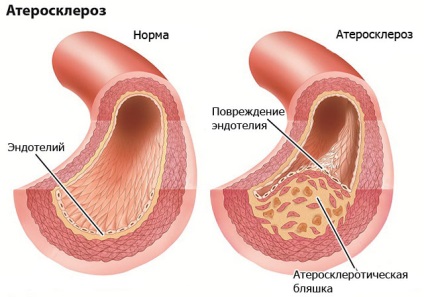
Leziunile vasculare aterosclerotice sunt cea mai frecventă cauză a fluxului sanguin afectat la nivelul mușchiului cardiac. În 90-95% este formarea plăcilor aterosclerotice care determină o îngustare critică a arterelor coronare (sânge care alimentează inima) și a necrozei cardiomiocitelor.
Cum arterioscleroza vaselor de sânge conduce la aprovizionarea insuficientă a sângelui și la ischemie? Mecanismul se bazează pe o încălcare a permeabilității pereților vasculari, ceea ce duce la formarea plăcilor de la lipide speciale (colesterol) și proteine (fibrină, colagen, elastină) din plasmă.
Cu o combinație de tulburări metabolice (echilibru de colesterol) și factorii de risc care cresc permeabilitatea peretelui vascular patologice (fumat):
- Placile de colesterol cresc în mărime până la o stare critică, se dezintegrează și conținutul lor se suprapune peste fluxul sanguin, creând o obstrucție a fluxului sanguin (embolie la conținutul plăcii aterosclerotice);
- uneori fragilitatea și friabilitatea pereților vasculari devin o cauză de perturbare a integrității stratului interior al vasului (endoteliu);
- partea proteică a plăcii (fibrinogen) determină ca plachetele și eritrocitele să adere la locul de ruptură;
- ca urmare, se formează un tromb care poate bloca complet sau parțial patul vascular și poate provoca tulburări de flux sanguin.
stenoza Uneori (în angina vasospastică) o îngustare critica a aterosclerozei arterei coronare apare în porțiunea expusă nu este încă format placa mare apare pe un fundal de sensibilitate crescută a pereților vasculari substanțelor care sunt eliberate sub influența stresului nervos sau fizic (tromboxanic angiotensinei).
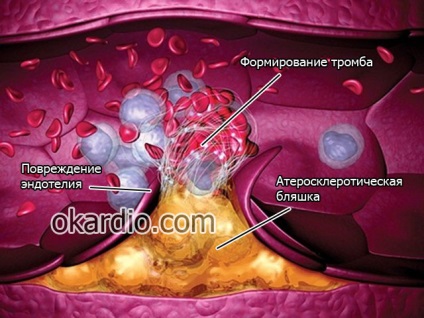
2. Tromboza
Cea de-a doua cauză cea mai importantă a infarctului miocardic și formarea tulburărilor critice ale alimentării cu sânge a trombozei cardiace pe fondul modificărilor în proprietățile sângelui și o creștere patologică a numărului de trombocite. Procesul este, de obicei, combinat cu aterosclerotice, orice deteriorare organică sau post-traumatică a pereților vasculare.
Mecanismul de formare a trombului, care poate bloca canalul vasului:
- Placa aterosclerotică sau alte daune (traume) din pereții vasului coronarian creează condiții pentru încetinirea fluxului sanguin;
- vâscozitatea crescută provoacă agregarea (lipirea, aglomerarea) eritrocitelor în "bare de monezi" sau în bucăți neregulate;
- deteriorarea peretelui vasului la locul plăcii aterosclerotice sau orice altă leziune organică promovează formarea de trombi primare (plachetelor aderate și fibrina), care este apoi „lipit“ lipite între ele sau eritrocite separate.
Viscozitatea sângelui poate crește cu pierderi mari de lichid și cu utilizarea diureticelor (diureză rapidă, transpirație excesivă, vărsături și diaree la infecțiile intestinale etc.).
În trombogeneza un rol important îl joacă modificarea numărului de trombocite (o creștere a tuberculozei, anemie) sau defectele funcționale (agregare crescută). În încălcarea integrității peretelui vascular, excesul de trombocite contribuie la formarea unui trombus primar și la o coagulare crescută a sângelui (coagularea, formarea cheagurilor).
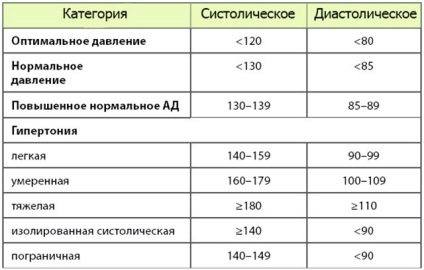
3. Hipertensiune arterială
Creșterea tensiunii arteriale provoacă apariția reacției pereților mușchiului neted - contracție, strângere, spasm. Acest mecanism se dezvoltă pentru a proteja patul vascular de la leziuni:
- Modificările profunde (creșterea presiunii) provoacă un spasm puternic al vaselor mari. care cauzează încălcarea fluxului sanguin și a ischemiei acute de miocard.
- Dacă presiunea persistă (cu hipertensiune), eventual spasmul vascular devine permanent, stratul interior al vaselor (endoteliul) crește în mărime, crește, diminuează lumenul vaselor.
- Se creează condiții pentru formarea trombilor și tulburărilor de aprovizionare cu sânge ale organului.
Hipertensiunea arterială în combinație cu fumatul, hipodinamia, obezitatea și arteroscleroza vaselor conduc la apariția unui atac de cord la 25% în următorii 5 ani.
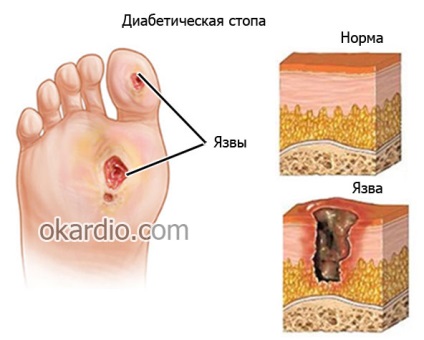
4. Diabetul zaharat
În încălcarea metabolismului carbohidraților:
- modificări ale echilibrului acido-bazic (pH-ul mediului intern);
- sub influența unui complex de procese chimice, abilitatea mușchilor musculaturii netede să scadă metabolismul (metabolismul) normal;
- acest lucru inhibă recuperarea celulelor și provoacă o permeabilitate crescută a pereților;
- structura pereților vasculari se schimbă, ele devin fragile, fragile, sensibilitatea lor la diferite substanțe vasoconstrictoare crește;
- acest lucru contribuie la dezvoltarea procesului inflamator, la formarea de leziuni aterosclerotice sau cheaguri de sânge.
Diabetul zaharat și alte tulburări ale metabolismului glucidic (toleranta la glucoza) - cauza angiopatiei diabetice a vaselor mari și mici (boli vasculare, care este însoțită de spasme și pereți paralizie musculară).
5. Spasmul vascular
Reducerea vaselor mari la o stare critică (mai mult de 70%) determină dezvoltarea infarctului miocardic la angina pectorală și în alte cazuri (administrarea de medicamente psihotrope):
- sub influența diverșilor factori (de exemplu, fumatul), pereții vasculari capătă sensibilitate crescută la vasoconstrictorii, care sunt eliberați în sânge cu stres nervos, fizic și mental (adrenalină, 33%);
- spasm vascular poate provoca sistemului nervos autonom (disfuncție simpatic și parasimpatic diviziunile care sunt responsabile pentru răspunsurile automate ale organismului - reglementa respirație, procesul de digestie, tensiune și relaxarea mușchilor netezi);
- în unele cazuri (12%) mecanismul de dezvoltare a stenozei critice este necunoscut, deoarece este imposibil să se stabilească o legătură cu factorii provocatori (activitate fizică, stres psihoemoțional etc.).
Majoritatea îngustărilor patologice se dezvoltă pe un segment al vasului coronarian cu modificări organice (ireversibile) (56%).
6. Boala arterei coronare, care nu este asociată cu ateroscleroza
Uneori, deficitul de oxigen acut și necroza miocardică se dezvoltă pe fundalul bolilor și vicii care nu sunt asociate cu ateroscleroza:
- Coronariană (inflamație autoimună, infecțioasă, reumatică a vaselor de sânge).
- Defecte congenitale ale dezvoltării arterelor coronare (îngustare).
- Deteriorarea organică (ireversibilă) a peretelui vascular împotriva tulburărilor metabolice (calcificarea, amiloidoza, mucopolizaharidoza).
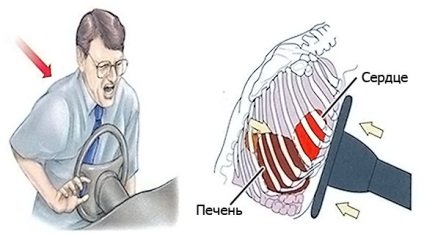
Leziuni la piept
Leziuni mecanice, accidente vasculare severe și leziuni toracice pot provoca dezvoltarea infarctului miocardic:
- când arterele coronare sunt deformate, deteriorate sau însoțite de deformări ale arterelor coronare mari;
- cu expunere directă la orice parte a inimii (deteriorarea mecanică a vaselor de sânge, întreruperea muncii, alimentarea cu sânge, necroza posttraumatică a țesutului miocardic).
Uneori, aceleași consecințe sunt cauzate de complicațiile postoperatorii (suprapunerea lumenului vaselor de sânge cu tromb după angioplastie, manevrarea aortocoronară, instalarea stimulatoarelor cardiace).
Factori de risc
Este imposibil să numim factori de risc cauza directă a atacului de cord la bărbați sau femei. Cu toate acestea, se poate spune cu încredere că influența lor:
- pregătește treptat "solul" pentru dezvoltarea bolii;
- în prezența oricăror procese patologice ale sistemului cardiovascular, o combinație de factori negativi stimulează progresul rapid de la etape ușoare până la severe.
Bărbații sunt expuși riscului mai devreme decât femeile (aproximativ 10-15 ani) din cauza fumatului, dependenței de alcool și tulburărilor metabolismului lipidic.
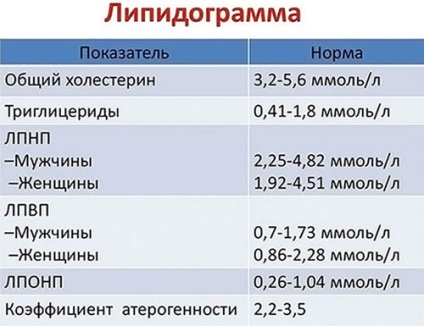
Tulburări metabolice - hiperlipidemie
Aproximativ un sfert din populația lumii deranjat echilibrul de lipoproteine din sânge (procentul de densitate înaltă și joasă) colesterol, ceea ce duce la dezvoltarea aterosclerozei.
De obicei, motivele sunt:
- Dieta neechilibrată, hrană bogată în grăsimi animale și trigliceride.
- Fumatul.
- Încălcarea metabolismului pancreasului și a carbohidraților.
- Excesul de greutate.
- Reorganizarea hormonală a organismului în timpul sarcinii.
- Disfuncție tiroidiană.
- Ereditatea.
- Accesoriu sexual (la bărbați mai des decât la femei).
- Lipsa de activitate fizica.
Unii dintre acești factori nu pot fi eliminați (sex, ereditate, vârstă), dar ajustarea dietă zilnică, reducerea excesului de greutate, renunțarea la fumat - este vitală.
Dependența de nicotină
Fumatul - al doilea factor de risc cel mai frecvent, împotriva căruia există o varietate de deteriorări ale zidurilor vasculare. 47% dintre fumători sunt garantați pentru a dezvolta boală ischemică de severitate diferită, inclusiv infarct miocardic.
Nicotină în țigări și tutun:
- crește sensibilitatea vaselor de sânge la vasoconstrictoare (adrenalină, aldosteron);
- afectează permeabilitatea pereților;
- leagă fierul activ în hemoglobină (rezultatul - cu hemoglobină crescută, anemie cu deficit de fier se dezvoltă);
- afectează negativ metabolismul celular;
- provoacă spasme pe termen scurt și relaxarea vaselor de sânge, ceea ce duce în cele din urmă la o îngustare stabilă a patului vascular.
La fumatori grele, după o funcție miocardică extinsă infarct cardiac restaurat mai rău, și de multe ori a dezvolta complicatii (reinfarctizare, aritmii maligne).
Stresul psihoemoțional
Mecanismul de dezvoltare a spasmului vascular în stresul nervos se datorează reglementării neurohumorale a procesului:
- sub influența stresului, sunt incluse mecanismele de protecție ale sistemului nervos central și autonom;
- acestea stimulează eliberarea de substanțe care produc spasm vascular (adrenalină) care crește tensiunea arterială, stimulează inima și creșterea fluxului sanguin la nivelul creierului si a altor organe;
- într-o stare de stres, corpul folosește rezerve și adaptează corpul (crește rezistența, metabolismul celular, rata de reacție etc.);
- cu rezerve repetate psihoemoționale de stres ale corpului sunt epuizate, stresul duce la disfuncții ale sistemului nervos și reglarea numeroaselor procese, inclusiv reducerea și relaxarea vaselor de sânge.
Același lucru se întâmplă atunci când suprasolicitare fizică excesivă, ore lungi de formare profesională: eliberare regulată a substanțelor chimice (adrenalina), îndemnând asupra tensiunii arteriale, poate duce în cele din urmă la dezvoltarea de vasospasm și ischemie.
Hipodinamia și activitatea fizică
- Inhibă metabolismul celular, provoacă tulburări metabolice.
- Afectează negativ activitatea oricărui sistem corporal (reduce funcția contractilă a inimii, reduce tonusul muscular, vasele și intestinele, dezvoltă disfuncții ale sistemului nervos autonom).
- Tonul muscular slabificat duce la dezvoltarea insuficienței vasculare și a încălcărilor alimentării cu sânge a organelor, osteoporoza osoasă.
- Pe fondul hypodynamia orice activitate fizică poate provoca vasospasm critică, deoarece din cauza tulburări metabolice pereții vasculari devin mai sensibili la agenti vasoconstrictoare (adrenalină, care însoțește emisia de stres fizic).
Pentru a elimina hipodinamia, se recomandă un exercițiu moderat, dar regulat.
Alcoolismul cronic
Alcoolismul cronic, ca boală, afectează dezvoltarea patologiilor vasculare nu mai puțin decât alți factori de risc.
Mecanismul de deteriorare a patului vascular cu utilizare constanta:
- rezultatul oxidării etanolului (alcool etilic) este un compus chimic toxic - acetaldehidă;
- acetaldehida afecteaza negativ peretii vaselor de sange ale sistemului circulator (creste permeabilitatea acestora, metabolismul celular si regenerarea suprafetelor deteriorate sunt intarziate);
- intoxicația generală a organismului, leziunea aterosclerotică a vaselor mari și mici, sensibilitatea excesivă a pereților vasculari la substanțele vasoconstrictoare;
- disfuncția sistemului nervos central și autonom se dezvoltă în timp.
Ca urmare, orice doză de alcool sau intoxicație post-alcool poate duce la un vasospasm critic și la dezvoltarea ischemiei miocardice acute.
Evaluați articolul: (votat 1, rating mediu: 5.00)