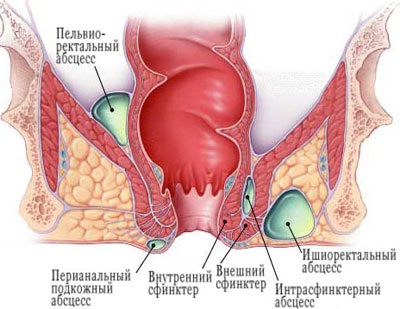
Țesutul fibrotic rectal este împărțit în trei secțiuni: superficial, ischio-rectal sciatic și pelvi-rectal spațial. Suprafața include țesut subcutanat și submucosal.
Departamentul sciatic și rectul constă într-o acumulare mare de țesut gras localizat pe părțile laterale ale rectului, între tuberculul ischial și rect, sub mm. levatores ani. Această fibră servește ca o continuare directă a subcutanatului. Compartimentul pelvian-rect reprezintă fibra situată între rect și mm. levatores ani.
Un imens microorganisme virulente cantitative conținute în anus și rect, frecventă încălcare a epiteliului intactă mucoasa rectală sau pielea anusului (pentru strecurat in timpul unei mișcări intestinale, atunci când este afectat corpurile străine mici, mai ales atunci când recto, hemoroizi), creează condiții favorabile pentru penetrarea microbilor în țesutul intestinului și de acolo la țesutul intestinal peritumoral.
Aceasta explică frecvența paraproctitei. Toți microbii pyogenici pot fi cauza inflamației, în special a E. coli. Deseori găsite și anaerobe. Microbii intra pe calea cea dreaptă paraproctium în răni și operații în rect, în cele mai multe cazuri, limfatic, cel puțin pe vene (noduri tromboflebita externe hemoroidale) și cu atât mai puțin cu fluxul sanguin generală (pyemia).
Uneori, procesele inflamatorii din organele vecine (podea pelviană pelvină sistolică, prostatita purulentă, parametritis purulent) s-au răspândit în fibroza optică.
Există forme difuze și limitate de paraproctită.
Formele varsate apărute după leziuni și operații atunci când rupte integritatea pe tot peretele intestinului și fecale cade direct în țesutul, trece rapid cu temperatură ridicată, starea generală severă și adesea sunt infecția sângelui fatale. În forma difuză a paraproctitei, se produce adesea infecție anaerobă.
În aceste cazuri, procesul este însoțit de formarea de gaze, în regiunea zonei inflamate se găsește o crepitație caracteristică. Starea generală a pacientului este foarte severă, dar temperatura crește ușor.
Incomparabil mai des există forme limitate, complicând procita, hemoroizi. Procesul flegmonos din celuloză este limitat și se termină cu formarea unui abces care se deschide spre exterior sau în cavitatea intestinală sau în ambele direcții.
Locația distinge între abcesele superficiale, ischial-rectal și pelvian-rectal.
Formele de suprafață mai ușoare de paraproctită sunt mai frecvente. Focalizarea focală în forma superficială este o umflare foarte dureroasă, situată în apropierea anusului. Umflarea se transformă rapid într-un abces relativ mic subcutanat sau submucosal.
Atunci când un ischiorectal rar paraproctită inflamatorii localizate mai adânc focare, iar procesul este dificil, cu febră mare, frisoane, uneori la septicemie totală și moarte. Urina este adesea dificilă.
În stadiul inițial al paraproctitei sciatic-rectale (și, de asemenea, pelvian-rectal), focalizarea inflamatorie poate fi determinată numai prin examinarea prin anus.
High-rectal paraproctită pelvine (abcese), și chiar mai complicație rară a rănilor sunt secțiunile superioare ale mucoasei rectului, prostatei, parametrite. Abcesele abdominale, după deschidere, în special spontane, părăsesc frecvent fistulele.
Paraproctita: tratament
Cu toate formele de paraproctitate, terapia cu penicilină și incizii timpurii sunt necesare, cu flegmon de gaz, în plus, introducerea serului anti-gangrenos. În forme limitate, de preferință o deschidere precoce a abcesului format, tăierea pentru a evita fistula ulterioară este purtată de la un capăt la altul, de preferință transversal.
Incizii cu abcese sciatice și pelvine-rectale trebuie efectuate astfel încât să nu deterioreze pulpa. Cu ulcere pelvine-rectale profunde, o incizie laterală arcuită este expusă mușchiului care ridică anusul. După ce a detectat o puncție cu puroi, o brățară hemostatică închisă trece prin mușchi în abces și deschizându-l dă o ieșire.