VIAȚA VIEȚII
Înainte de a începe prezentarea subiectului de interes pentru noi, trebuie să facem o mică explicație. Prima dată când vă familiarizați cu acest subiect, puteți obține impresia că este supraîncărcat cu termeni medicali necunoscuți, ceea ce face dificilă percepția. Da, într-adevăr, abundența termenilor latini și greci face ca citirea cărților medicale să nu fie mai ușor de înțeles decât celebra poezie citată în epigraf. Cu toate acestea, nu putem face fără termeni, iar pentru ca prezentarea să fie accesibilă și concisă, acestea sunt explicate o dată în text. Dacă, totuși, când treceți prin această carte, vă veți întâlni cu un cuvânt necunoscut, nu vă grăbiți să-l amânați, căutați o explicație în dicționar, care este prezentată în Anexă. Aproape toți termenii sunt explicați acolo.
O LITTLE DATE DESPRE ANATOMIA ȘI FIZIOLOGIA DEPARTAMENTULUI INIȚIAL AL TRACTULUI GASTROINTESTINAL
Anatomia stomacului și a duodenului
Înainte de a trece la o examinare directă a ulcerului peptic al stomacului și al duodenului, este necesar să reamintim anatomia și fiziologia
departamentul inițial al tractului gastro-intestinal. Mai întâi, definiți topografia peretelui anterior abdominal, care este împărțit în mai multe domenii (Figura 1.): - partea superioară de o treime (1) - epigastru (epigastrică), numit oblastyu1 epigastrică; infomă medie a treia (2) - ombilical; - treia treime (3) - hipogastric (suprapubic).
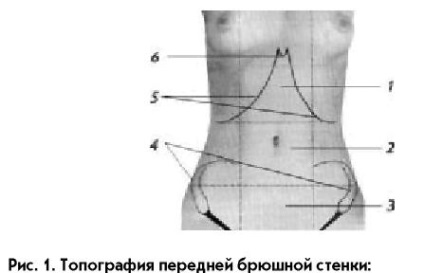
Fig. 1. Topografia peretelui abdominal anterior:
1 - zona epigastrică (epigastrică, epigastrică); 2 - regiunea ombilicală; 3-zona suprapubic (hipogastric); 4 - oase pelvine; 5 - coaste; 6 - proces xiphoid
Acum, să trecem la o examinare a anatomiei stomacului și a formațiunilor adiacente (figura 2). Stomacul se află în regiunea epigastrică și se află între capătul esofagului și duoden (9). Este format din două pereți și, prin urmare, are două suprafețe: partea din față și spatele. Marginile pereților, care se unesc între ele, formează, pe de o parte, o curbură mare a stomacului (5), iar pe de altă parte o mică curbură
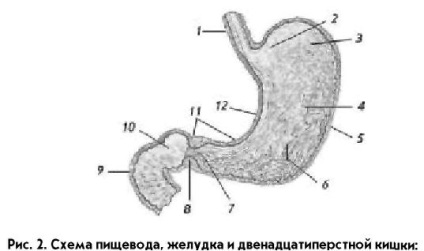
Fig. 2. Schema esofagului, stomacului și duodenului:
1- esofag; 2-parte cardiacă a stomacului (cardia); 3 - fundul stomacului (bolta); 4 - corpul stomacului; 5- curbura mare a stomacului; 6 - falduri ale mucoasei; 7 - departamentul antral al pilorului (partea pilorică); 8 canale ale portarului (partea piloră); 9 - duoden; 10-bec al duodenului;
11 - pilor (secția pilorică); 12 - curbura mica a stomacului
În pereții duodenului sunt glandele, care produc o cantitate mare de mucus alcalin. Acest mucus protejează duodenul de expunerea la conținutul acid al bucății alimentare care se încadrează în acesta din stomac. În duodenum vine bilele din vezica biliară și sucul din pancreas.
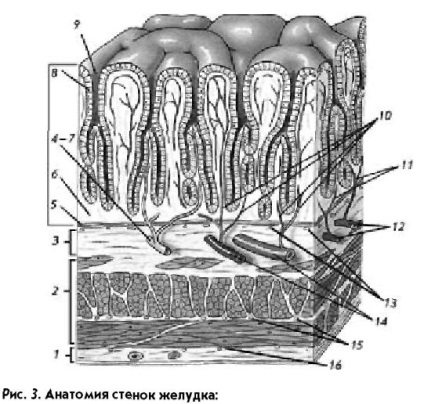
Pereții stomacului (figura 3) constau din patru straturi. Primul strat este membrana mucoasă (4), care acoperă stomacul din interior. În acest strat sunt speciale
membrana (baza submucoasă a membranei mucoase); 4 - membrană mucoasă; Placa musculară a mucoasei; 6-propria mucoasei; 7 - vasul limfatic; Epithelul cilindric al mucoasei; 9 - gura glandei stomacului; 10, 11 - vasele de sânge ale mucoasei; 12 - vena și artera submucoasă; 13 - ramurile plexului submucosal; 14 - vena și artera; 15 - ramuri ale plexului muscular; 16 - ramuri ale plexului subserpsic
(8, 9), producând sucuri gastrice, mucus special de protecție și alte substanțe necesare pentru funcționarea normală a digestiei în stomac. Apoi urmează submucoasa 5 (3), conținând vasele sanguine și limfatice (7, 12) și nervii (13). Apoi urmează cochilia musculară (2), prin care stomacul realizează amestecarea, măcinarea și mutarea alimentelor de la esofag până la duoden. Stratul exterior, al patrulea este numit serosa (1), care acoperă stomacul din exterior. În interiorul pereților stomacului există vase arteriale, venoase și limfatice, precum și plexuri nervoase (13, 15, 16). Vasele de sânge, ramificate și diminuate în diametru, pătrund în straturile submucoase (12, 13, 14) și mucoase (10, 11).
Fiziologia stomacului și a duodenului
În stomac, prelucrarea mecanică și chimică primară a alimentelor apare și o pregătește pentru digestie în intestin.
Prelucrarea mecanică (măcinarea, amestecarea cu sucul gastric și promovarea alimentelor în duoden) se efectuează folosind stratul muscular al stomacului.
Tratamentul chimic se efectuează prin sucuri gastrice (Figura 4), care conține enzime speciale și acid clorhidric. Acesta este un mediu foarte agresiv, iar prezența acestuia implică și mecanisme de protecție, astfel încât celulele stomacului să nu sufere. În mod normal, factorii agresivi și de protecție sunt echilibrați și, prin urmare, nu are loc deteriorarea celulelor stomacului. La o patologie, echilibrul dintre factorii de agresiune și protecție este rupt. Ca urmare, se dezvoltă leziuni ale mucoasei gastrice sub formă de eroziuni și (sau) ulcere.

Fig. 4. Straturile de conținut gastric și epiteliul gastric:
1 - suc gastric; 2 straturi de mucus insolubil, barieră mucus-alcalină; 3 - mucoasă
Componenta cea mai agresivă a sucului gastric este acidul clorhidric. Această substanță chimică, având formula HCI, denumită științific acid clorhidric. Este nevoie de acid clorhidric pentru a crea un mediu optim pentru digestia alimentelor cauzeaza defalcare a primit de proteine produse alimentare, regleaza activitatea motorie a stomacului și distruge bacteriile care intră în stomac.
Pentru a măsura gradul de aciditate, se folosește pH-ul (acesta este logaritmul zecimal negativ al concentrației de ioni de hidrogen). Cu cât este mai mare gradul de aciditate, cu atât este mai scăzută valoarea pH-ului.
Se formează acid clorhidric datorită transferului de ioni de hidrogen (protoni) și clor în tubulii secretori. Acest transfer se realizează cu ajutorul unei enzime speciale, care se numește pompă de protoni (pompă). Pentru o zi în stomac a format aproximativ 2,5 litri de acid clorhidric.
În funcție de ritmul consumului de alimente, secreția gastrică principală (bazală) care apare între mese este stimulată atunci când se eliberează sucuri gastrice suplimentare atunci când se mănâncă. Între mese se consideră că pH-ul este de 1,6-2,0 (comparați, de exemplu, cu aciditatea pH-ului sucului de lamaie
3). Dacă pH-ul este mai mic decât 1,5, se crede că funcția de formare a acidului stomacului este crescută. Aciditatea stimulată este, în mod normal, pH 1,21-2,0, dacă pH-ul este mai mic decât 1,2, atunci se consideră că aciditatea stimulată este crescută.
Pentru a proteja celulele stomacului de auto-digestie cu suc gastric (pentru că și stomacul constă din proteine!), Există următoarele mecanisme (se numesc factori de protecție):
- Un strat de mucus insolubil, care împiedică pătrunderea sucului gastric în celulele stomacului (Figura 4). inf. Sub stratul de șlam este o barieră mucus-alcalină (2). Cantitatea de alcaline formată este direct proporțională cu cantitatea de acid clorhidric format.
- Secreția substanțelor protectoare speciale, dintre care cele mai active sunt prostaglandinele. Ele ajută la reducerea producției de acid clorhidric, stimulează formarea de mucus și bicarbonați, promovează optimizarea fluxului sanguin în vasele stomacului și accelerează reînnoirea celulelor stomacului.
- Reînnoirea rapidă (regenerarea) a celulelor mucoasei gastrice. Celulele mucoasei sunt actualizate la fiecare 3-5 zile.
- Sursa intensivă de sânge, necesară pentru regenerarea optimă a celulelor mucoasei gastrice și, în consecință, pentru producerea mucusului de protecție.
- Frâna acidă anhidrodenală. Prin reducerea pH-ului sub un anumit nivel în antrum gastric și duodenal inclus mecanisme care suprima formarea consecutivă de acid clorhidric și care împiedică deplasarea produselor alimentare în duoden. Acest mecanism este reglementat de substanțe biologice speciale - hormoni și reflex obturatoare care apare în contact cu conținutul de acid în duoden. Acest reflex blochează intrarea alimentelor în duoden la nivelul dorit de creștere a pH-ului.
Ce este boala ulcerativa?
Ulcerul peptic este o boală cronică, recidivantă care apare cu perioade alternante de exacerbare și remisie, principalul simptom
care este formarea de defect (ulcere) în peretele stomacului și (sau) duoden, să penetreze în stratul submucos (Figura 5, II.) - spre deosebire de suprafața mucoasei daune (eroziune)
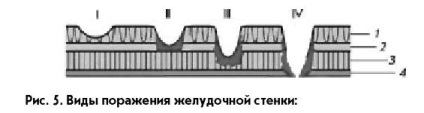
Fig. 5. Tipuri de leziuni ale peretelui gastric:
1 - membrana mucoasă; 2 - baza submucoasă a mucoasei;
3 - stratul muscular; 4 - membrană seroasă;
I - leziuni erozive; II - leziuni ulcerative; III - un ulcer complicat de sângerare; IV - ulcer complicat prin perforare (perforare)
Aceasta este definiția leziunilor ulcerative ale stomacului și duodenului, adoptate în Rusia. În Europa și SUA au circulat termenul „ulcer peptic“ 7, care se referă la gangrenă, cauzata de bacteria Helicobacter pylori si medicamente anti-inflamatoare nesteroidiene. contradicție principal între aceste noțiuni au, deoarece în cele din urmă dezvoltarea de leziuni ulcerative ale peretelui mucoase asociate cu efectul dăunător al sucului gastric. Cu toate acestea, trebuie remarcat faptul că noțiunea de un ulcer peptic al unui ulcer mai larg și mai încăpător decât peptice.
Discuția principală dintre oamenii de știință să treacă peste dacă să ia în considerare dacă boala de ulcer peptic cronic, ca aplicarea metodelor moderne de tratament, deoarece experiența țărilor dezvoltate, marea majoritate a cazurilor este posibil să se realizeze o vindecare completă a bolii.
Din acest motiv, nu există o clasificare general acceptată a ulcerului peptic.
Distingeți următoarele tipuri de boli ulceroase peptice:
- ulcere provenite din infecția bacteriană Helicobacter pylorhs
- medicamente simptomatice, stres, endocrine (cu sindromul Zollinger-Ellison, boala lui Itenko-Cushing, hiperparatiroidism);
- ulcere, care apar ca o complicație în contextul bolilor organelor interne.
În funcție de localizare, există: - ulcerații gastrice (părțile cardiace și subcardiale, corpul stomacului, secțiunea antrală, canalul piloric); - ulcere ale duodenului (secția bulb și post-bulbar);
- ulcerații combinate ale stomacului și ale duodenului.
În plus, ulcerul peptic cu localizare nespecificată și ulcer gastro-intestinal peptic sunt izolate după rezecția stomacului9.
În acest caz, ulcerele pot fi situate pe o curbură mică sau mare, pereții anteriori și posteriori ai stomacului și a duodenului.
Prin numărul de ulcere distinge ulcere unice și multiple, precum și în funcție de mărimea ulcerului - ulcer de mici (până la 0,5 cm în diametru) și mediu (0.6-1.9 cm diametru) dimensiune“, mare (2, 0-3,0 cm în diametru) și giganți (peste 3,0 cm în diametru).
În formă de flux, există un ulcer peptic acut, nou diagnosticat și cronic.
În funcție de faza bolii: exacerbarea, încetarea exacerbării (remisiunea incompletă) și remisia. Cursul bolii poate fi invizibil (secret sau științific latent), rareori recidivant (1 recidivă în 4-5 ani), moderat recidivant (1 re
cidivi în 2-3 ani), adesea recidivanți (1 recidivă și mai mult pe an) sau continuu-recurenți.
Boala poate fi de asemenea afectat de diverse oslozhneniyami10: sângerare (Figura 5, III.), Perforațiile (Figura 5, IV.), Penetrare, stenoza malignitate.
In etapa de diagnostic marcat curs clinic al bolii: exacerbare, cicatrizare (etapa endoscopic confirmat „roșu“ și cicatrizarea „alb“) și remisia, iar prezența gastric cicatrice deformare-ulcer și ulcer duodenal.
În formularea diagnosticul bolii de ulcer peptic sunt complicații determinate (sângerare, perforație, penetrare, si perigastrit periduodenit, stenoza pilorica-cicatrice ulcerativă), inclusiv a celor cu experiență anterior, precum și tranzacții care au fost transferate pentru boala de ulcer peptic.
De ce și cum se dezvoltă boala ulceroasă?
Cauze ale bolii ulcerului peptic
Cel mai adesea, apariția unui ulcer peptic este asociată cu o infecție cauzată de o bacterie Helicobacter pylori. Se crede că acesta joacă un rol crucial în dezvoltarea a 48-70% din ulcerele gastrice și 70-95% ale duodenului11.
A doua cauză cea mai frecventă a ulcerului este consumul de medicamente, în principal pentru medicamentele antiinflamatoare nesteroidiene. Acestea reprezintă 20-25% din ulcerele gastrice și aproximativ 3-5% din ulcerele duodenului. În alte cazuri, dezvoltarea leziunilor ulcerative ale stomacului sau duodenului apare ca o complicație a unei boli acute sau cronice.
Care este bacteria Helicobacter pylori (Helicobacter pylori)
Bacteria care este asociat cu un ulcer peptic, numită Helicobacter pylori (pronunțat ca „g (x) elikobakter pylori“), care este o limbă latină înseamnă „bacterie spirală care populează pilor“ (Fig. 6). A fost descoperită relativ recent - în 1983 - de oamenii de știință australieni Barry Marshall și Robin Warren12. Această lățime de microorganisme de 0,5 um și o lungime de la 2 până la 6,5 microni și o grosime de 0,5-1,0 mkm13, forma unei elice, dintre care un capăt este fanere de mai multe flagellar.