Prezentarea problemei imunosupresiei este limitată în acest manual numai printr-o descriere a medicamentelor care sunt utilizate în prezent în practicarea transplantului de ficat.
glucocorticoizi
Glucocorticoizii au fost primele medicamente care au fost utilizate în transplantul de ficat pentru a reduce răspunsul imun. Acestea sunt utilizate în asociere cu alte imunosupresoare ca tratament de susținere pentru prevenirea respingerii. Acestea pot fi administrate la o doză mai mare sub formă de bolus unic sau ca un curs scurt. Principalele medicamente din acest grup sunt prednisonul și metilprednisolona.
În comparație cu toți ceilalți agenți imunosupresori, dozajul de steroizi este cel mai ușor de controlat. Efectul lor asupra sistemului imunitar este difuz. Utilizarea prelungită a unor doze mari de steroizi determină oprirea creșterii copiilor și duce la modificări cosmetice severe, incluzând fețele de lună, cocoșul, vergeturile de pe abdomen și deformarea oaselor. Steroizii creează, de asemenea, un sol fertil pentru dezvoltarea infecției. Prin urmare, de obicei, pe terapia cu steroizi, "curses" sunt vărsate de pacienții supraviețuitori.
azatioprina
Acest antimetabolit purinic, un derivat de 6-mercaptopurina, este eficient pentru prevenirea rejetului, dar nu și pentru eliminarea reacției, atunci când a avut loc deja. Azatioprina a fost primul agent chimioterapeutic, au fost utilizate pe scară largă din 1962, dar acum este folosit doar ca un ajutor în cocktail-uri, care se bazează pe ciclosporină sau FK 506, și prednison.
Azatioprina permite reducerea dozei de ciclosporină și, în consecință, riscul de nefrotoxicitate a ciclosporinei. Medicamentul are mielotoxicitate și, prin urmare, utilizarea acestuia trebuie însoțită de controlul frecvent al numărului de leucocite din sânge. Azatioprina slăbește răspunsul imun difuz, spre deosebire de efectele mai specifice ale ciclosporinei și FK 506.
Globulele anti-limfocitare
Antilimfotsitnye globulină (ALG) reprezintă antilimfoidnye anticorpi monoclonali sau policlonali pentru îndepărtarea limfocitelor circulatorii canalului beneficiare și depunerea acestora. ALG sunt utilizate pentru a trata respingerea sau imediat după intervenția chirurgicală pentru a preveni această complicație. În primul rând SAL au fost obținute prin imunizarea iepuri, cai, capre sau țesut limfoid (limfocite splina, ganglionii limfatici, timusul sau canalul toracic) și prin purificarea fracțiunii IgG, în care au fost detectate anticorpii doriți.
Folosirea limfocitelor B cultivate ca antigen imunizat a permis obținerea unui rezultat mai previzibil. Totuși, toate ALG-urile reprezintă un răspuns complex (policlon) al aparatului imunitar al unui animal imunizat și, prin urmare, o acumulare difuză a celulelor limfoide și a altor celule ale receptorului este ținta pentru ele.
Utilizând o metodă hibridoma dezvoltată în Anglia de Kohler și Milstein, a fost propusă o versiune mai avansată a ALG, numită OKTZ. Ținta OKTZ este un limfocit T matur. Din moment ce Cosimi din Anglia a introdus în practica clinică a OKTZ, a devenit posibilă obținerea ALG monoclonal extrem de specifică de la diferiți hibrizi. Aceste noi derivați pot afecta un subset de limfocite T sau citokine spațiu de comunicare (de exemplu, interleukina-spațiu de comunicare 2). Aplicația lor clinică se află încă în faza de cercetare.
Eficacitatea medicamentelor destinate SAL, fără îndoială, dar utilizarea lor este însoțită de o frecvență ridicată a infecției, un fel de origine virală, cum ar fi citomegalovirus (CMV). Mai mult decât atât, imunoglobulina obținute la animale (chiar și preparatele monoclonale obținute la șoareci hibrizi), conduce la o sensibilizare rapidă a eliminării imune a proteinelor străine cu pierderea progresiva a potenței biologice și promovează reacțiile la proteine străine, cum ar fi anafilaxie și nefritei boala serului. În consecință, ALG-urile pot fi utilizate numai pentru o perioadă limitată de timp.
ciclosporina
Ciclosporina este produsă pe Trichoderma polysporum pe bază de drojdii. Spre deosebire de precursorii lor imunosupresoare, are un efect selectiv - inhibă activarea limfocitelor T-helper și inhibă sinteza și activitatea de interleukina-2, interferon și alte citokine. Valoarea acestei specificitate se pierde parțial deoarece dozele care pot fi utilizate sunt limitate din cauza nefrotoxicitate, hipertensiune și alte efecte secundare ale medicamentului. Prin urmare, ciclosporina este combinată cu alte medicamente nespecifice, cum ar fi azatioprina, steroizi și ALG. Cu toate acestea, ciclosporina a avut un efect radical asupra transplantului.
Medicamentul, produs de Streptomyces tsukubaensis, a fost utilizat în practica clinică de la începutul anului 1989. Deși compoziția chimică nu este legată de ciclosporină, totuși, țintele imunologice sunt identice cu cele ale ciclosporinei. Această formulare are un efect terapeutic mai mare și, deși adesea împreună cu steroizi, cu toate acestea proprietățile sale sunt potențial suficient pentru a putea fi administrat în mod izolat (în monoterapie), în majoritatea cazurilor - în 1-3 luni după transplant hepatic.
Posibilitatea de a evita terapia cu steroizi în acest mod este principalul avantaj al acestui medicament în momentul transplantului la copii. Mai mult decât atât, hirsutism (cresterea parului) și rugozitatea feței care provoacă suferința pacienților, sunt adesea observate atunci când se utilizează ciclosporină și rar - în cazul în care desemnarea FK 506. Deși, cum ar fi ciclosporina, medicamentul are nefrotoxicitate, dar dezvoltarea hipertensiunii arteriale nu este specific acesteia.
Complicațiile imunosupresie sunt o consecință a pierderii protecției imunologice și sunt specifice, legate de natura medicamentului. Cele mai grave complicații comune includ: (1) infectie (virale, bacteriene, fungice și protozoare), (2) limfom, care sunt de obicei tumora cu celule B asociate cu virusul Epstein-Barr, și (3) Frecvența ridicată a epitelială și altele specii de malignitate ne-limfoidă și hematopoietică. Complicațiile specifice pentru diferite tipuri de medicamente sunt enumerate în tabel.
Toxicitatea medicamentelor imunosupresoare moderne

Bolile specifice ale copilăriei
Atrezie biliară
Se știe că atrezia biliară înseamnă absența congenitală sau lipsa de permeabilitate a sistemului biliar extrahepatic. Frecvența acestei patologii este de 1 la 8000-15000 nou-născuți. În Statele Unite, în fiecare an se nasc aproximativ 400 de copii cu atrezie biliară. Cu două decenii în urmă, a fost introdusă în practică portoenterostomia (operația Kasai), destinată golirea canalelor intrahepatice. Această operație a fost prima intervenție, care a dat cel puțin o speranță victimelor acestei boli grave. Cu toate acestea, chiar și după dispariția icterului după operație, majoritatea pacienților dezvoltă (la rate diferite) ciroză.
Operația lui Kasai în momentul în care a apărut a fost ca o stea călăuzitoare, deoarece nu existau terapii alternative. În legătură cu aceste circumstanțe sa crezut că succesul operației este determinat de realizarea producției de bile, eliminarea sau reducerea icterului, prelungirea vieții pentru mai mult de câteva luni și semne de dezvoltare psihică și fizică.
Cu toate acestea, cel mai adesea operația a prelungit copilul o viață destul de nefericită, lipsită de creștere și activitate normală, uneori fără icter și uneori cu icter. Doar câțiva pacienți au supraviețuit până la adolescență sau la vârsta adultă. Chiar și cu chirurgia Kasai de succes, pacienții au decedat de obicei câțiva ani mai târziu sau, eventual, au necesitat transplant.
Portoenterostomia pre-produsă poate complica transplantul hepatic ulterior. În majoritatea cazurilor, chirurgii cu experiență din echipele de transplant au reușit să facă față cu succes problemelor tehnice cauzate de operațiile anterioare. La un număr semnificativ de pacienți, combinația hipertensiunii portale și cicatrizarea postoperatorie complicată complică transplantul hepatic și o plasează printre cele mai periculoase intervenții chirurgicale pediatrice. De aceea, în astfel de cazuri rolul operațiunii lui Kasai este foarte critic.
Se poate spune că încercarea de a drena sistemul biliar cu ajutorul operației Kasai, efectuată de un chirurg experimentat, este pe deplin justificată dacă ficatul pare relativ sigur și alte condiții sunt destul de favorabile. Cu toate acestea, atunci când ficatul este grav rănit sau cirotic, portoenterostomia este mai dăunătoare decât bine.
Afirmația că operațiunea Kasai economisește timp pentru creșterea pacientului și realizarea de o anumită dimensiune, sunt acum nu mai sunt valabile, deoarece obiectivul este de prea multe ori nu a fost realizat și, în plus, datorită în mod clar mai grave succese ale transplantului la pacienții tineri. Transplantul de ficat este singura metodă care vă permite să suspendați boala, să furnizați condiții pentru funcția normală a ficatului, dezvoltarea normală și reabilitarea completă. Atractivitatea transplantului ca metodă principală de tratament este atât de mare încât este foarte dificil să se reziste împotriva acestuia.
Dysplasia arterihepatică
Arteriopatia displazie (sindromul Allagille) este o patologie genetică transmisă printr-o genă dominantă autosomală cu expresie diferită și penetranță. Se caracterizează printr-o combinație de frunte largă, bărbie arsă, anomalii vertebrale, stenoză arterială pulmonară și colestază. Operația lui Kasai nu este prezentată în astfel de cazuri. În mod caracteristic, progresia afectării hepatice este destul de lentă, comparativ cu atrezia biliară. În cele din urmă, există, de obicei, indicații pentru transplant. Pentru a evalua starea sistemului cardiovascular, angiografia este deseori necesară.
Tulburări metabolice congenitale
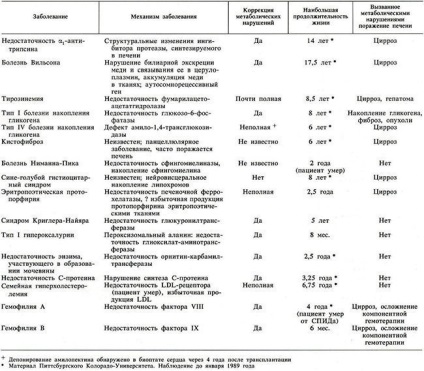
Este posibilă tratarea pacienților cu metabolism hepatic afectat prin administrarea unui ficat fenotipic normal. Unele produse de sinteză hepatică după transplantul hepatic rețin invariabil specificitatea lor metabolică inițială. Aceste observații au permis să se asigure că un transplant de ficat ar fi o soluție cardinal la problema tratamentului erorilor metabolice congenitale, care sunt sunt parțial sau complet rezultatul eșecului enzimelor hepatice specifice, sau rezultatul sintezei în ficat de produse anormale.
Aceste așteptări au fost justificate la majoritatea pacienților, dintre care unii s-au observat mult timp - până la 19 ani după transplant. Pentru alte încălcări ale patogenezei, care nu a fost suficient de clar, schimbarea în sine devine un instrument puternic de cercetare, care arată limitele corecției cu noul ficat, si arunca lumina asupra diferitelor mecanisme prin care pot fi efectuate corectarea acestor tulburări.
La majoritatea beneficiarilor, tulburările metabolice congenitale au fost cauzele leziunilor hepatice și, prin urmare, transplantul destul de tradițional a fost insuficiența hepatică sau dezvoltarea tumorilor maligne. Cu toate acestea, un număr tot mai mare de transplanturi sunt efectuate numai și exclusiv în scopul corectării în sine a tulburărilor metabolice înnăscute. La mulți dintre acești pacienți, ficatul îndepărtat este anatomic normal.
Deși la copii hepatitei virale B (VHB) poate provoca un fulger sau insuficiență hepatică cronică, determinând necesitatea unui transplant de ficat, dar situații similare, în principiu, se găsesc în principal la pacienții adulți. Încercările de transplant de ficat pentru o anumită boală complicată de boala recurente intr-un ficat nou, de multe ori necesită retransplantation. Nu există metode reale de încredere pentru a preveni recidiva.
În cazurile în care s-au făcut tentative de transplanturi multiple, progresia bolii în noul ficat a devenit din ce în ce mai rapidă de fiecare dată. Imunizările active și pasive și tratamentul cu interferon-a în majoritatea cazurilor nu au afectat rezultatul. Cu toate acestea, după transplant, aproximativ 20% dintre pacienții noștri au scăpat de antigenul de suprafață HBV (HBsAg). Aproape toti acesti pacienti vindeti cu succes au efectuat o interventie chirurgicala pe fondul unor semne minime de replicare virala.
Hepatita C (non-A și non-B) este cauza principală virală a hepatitei cronice active, care necesită transplant. Virusul poate provoca, de asemenea, o recidivă a bolii într-o alotransplant hepatic transplantat cu succes (în toate celelalte aspecte). Utilizarea testelor serologice pentru cercetarea epidemiologică este posibilă numai pentru un an. Cu toate acestea, testele au contribuit la stabilirea faptului că utilizarea interferonului-a poate fi eficientă în tratamentul reapariției bolii. Dacă este suspectată o recidivă a hepatitei, diagnosticul diferențial ar trebui să fie efectuat cu respingere. Acest lucru nu este întotdeauna ușor, chiar și cu o biopsie.
Tumori maligne primare ale ficatului
Astfel, tumorile nedetectate și, prin urmare, neașteptate, detectate în mod neașteptat în timpul transplantului, care se produc în stadiul final al leziunilor hepatice, se numesc aleatorii. Rareori reapare.
Tulburări metabolice congenitale, tratate prin transplant hepatic
KU Ashcraft, Т.М. titular