Pe membrul inferior este partea inferioară a piciorului cel mai adesea obiectul intervenției de chirurgi din plastic, în cele mai multe cazuri, din cauza efectelor fracturilor închise și deschise ale tibiei.
Defectele primare ale țesuturilor moi
Etiologie și patogeneză. Cel mai adesea, chirurgii se întâlnesc cu defecte ale țesuturilor moi, situate pe suprafața anterioară a tibiei, care se leagă de particularitățile anatomiei segmentului și, în special, de suprapunerea tibiei. Defectele țesuturilor moi din această zonă au următoarele caracteristici specifice:
- acestea sunt ușor să aibă loc chiar la defectul pielii, deoarece acesta se află direct pe osul tibial și separat de acesta printr-un strat subțire de țesut conjunctiv lax la subiecții obezi, doar un strat subțire de țesut adipos subcutanat, în principal, în al treilea segment inferior;
- defecte ale țesuturilor moi, chiar cu discount au o capacitate foarte limitată de auto-vindecare, deoarece partea de jos a defectului este un os, iar grosimea țesutului este mică la marginile defectului;
- închiderea defectelor chiar mici ale pielii prin deplasarea marginilor plăgii pielii după mobilizarea acestora (sau prin formarea și deplasarea clapete locale), de regulă, nu este acceptabilă din cauza particularităților aportului de sânge la nivelul pielii și mobilitatea minimă;
- în cazul în care partea de jos defect este lipsit de os tibial periostul, există un risc real de dezvoltare a osteonecroză și osteomielită; acest pericol este mai mare dacă părțile din tibie sunt expuse la fractura.
Din aceste motive, leziunile la nivelul gambelor necesită deseori plasticitatea defectelor de țesut situate pe suprafața lor internă anterioară. Pe de altă parte, complexitatea acestor operațiuni face dificil de realizat pentru cele mai multe traume, rezultând într-o incidență ridicată a defectelor osteomielită și tibiale educației.
Patogenia formării defectelor de țesut este semnificativ diferită de fracturile închise și deschise ale oaselor toracice, precum și de erorile acțiunilor chirurgului.
Fracturi închise. Ca urmare a fracturii are loc deplasarea fragmentelor osoase, elementul cel mai comun este presiunea sfârșitul fragmentului central asupra țesuturilor moi și pielii (vezi Fig. 32.2.1). Acest lucru se datorează în primul rând contracția cvadriceps, tendonul care se atașează la tuberozitatea tibială. Presiunea pe piele este sporită de flexie la articulația genunchiului (o situație tipică în care extremitatea fixată la tracțiune scheletică sau într-o distributie). Eliminarea imediată este cea mai importantă cerință atât pentru imobilizarea transportului, cât și pentru cea terapeutică a membrelor (până la momentul osteosintezei).
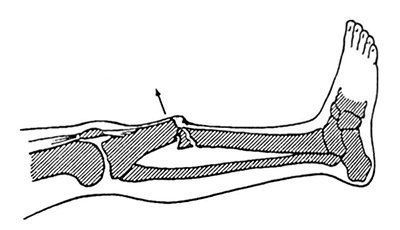
Fig. 32.2.1. Direcția de presiune (săgeată) a fragmentului central al tibiei asupra pielii tibiei.
Necroza focală a pielii după necrectomie se transformă într-un defect de țesut moale.
De notat că fragmentele centrale trauma a pielii ale tibiei face ca zona afectată chiar mai sensibile la trauma chirurgicală, care trebuie luate în considerare la alegerea unei metode de osteosinteză.
Fracturi deschise. După cum se știe, rezultatul localizării superficiale a tibiei este frecvența ridicată a fracturilor sale deschise (până la 40-60%).
Gradul de deteriorare a țesuturilor moi diferă substanțial în fracturile primare deschise cu leziuni ale pielii cauzate de agent ranindu și în capetele secundare prejudiciu pielea de fragmente osoase datorită deplasării lor în fractură închisă. În acest din urmă caz, gradul de deteriorare este, în general, mai puțin semnificative, iar dimensiunea defectelor țesuturilor moi sunt minime, care, în majoritatea cazurilor, punerea în aplicare în timp util a osteosinteză face fără defect piele de plastic.
În cazul fracturilor primare deschise, defectul de țesut moale poate avea inițial dimensiuni mari, ceea ce ridică problema plasticității sale în timpul tratamentului chirurgical principal al fracturii.
Această situație este tipică pentru fracturile cu focalizare, cu locația intrării și în special a orificiului de ieșire al canalului de rănire pe suprafața crurală anterioară. În acest caz, un defect extins de țesut moale poate fi combinat cu un defect osos semnificativ.
Este acum stabilit că, atunci când mărunțite fracturi deschise ale tibiei, combinate cu leziuni extinse și defecte ale țesuturilor moi, cele mai bune rezultate sunt obținute atunci când tratamentul în zona de fractură de transplant bine perfuzată lambouri (gratuite sau nu liber).
Coroborat cu osteosinteză (mai mult extrafocal) creează condițiile cele mai favorabile pentru vindecarea fracturii și refacerea capacității de susținere a membrului.
Odată cu dezvoltarea necrozei țesuturilor moi în zona unei fracturi deschise a tibiei, tratamentul chirurgical repetat al plăgii poate fi efectuat până când este complet curățat. Tibia nudă trebuie acoperită cu țesuturi bine circulabile cel târziu în ziua a 5-a și a 7-a după rănire. În timpul acestei perioade, capetele fragmentelor osoase trebuie acoperite cu un bandaj umezit permanent.
Defecte ale țesuturilor de origine iatrogenică. În legătură cu fixarea internă pe scară largă a fragmentelor osoase ale tibiei parte semnificativă a complicațiilor postoperatorii asociate cu alimentarea cu sânge la afectarea marginilor plăgilor în curs de dezvoltare.
Motivele pentru aceasta pot fi:
- o stratificare largă a pielii situată de-a lungul suprafeței interioare anterioare a tibiei și deja rănită de capetele fragmentelor osoase;
- manipularea brutală a marginilor plăgii atunci când se utilizează suportul osos în timpul osteosintezei;
- acces incorect selectat.
În special, în practica chirurgicală, traumatologii folosesc deseori accesul în formă de arc, îndreptat spre bază către tibie (fig.32.2.2). În același timp, traversează vasele care hrănesc zona de vulnerabilitate crescută a pielii de la artera tibială anterioară (Figura 32.2.3). Ca rezultat, alimentarea sângelui la marginea clapei se deteriorează brusc, deoarece începe să se hrănească numai pe o parte, prin vase foarte subțiri situate pe tibie. În plus, această zonă, de regulă, este rănită de fragmente osoase. Dezvoltarea necrozei marginii clapei este însoțită de supurație și se termină cu osteomielita.
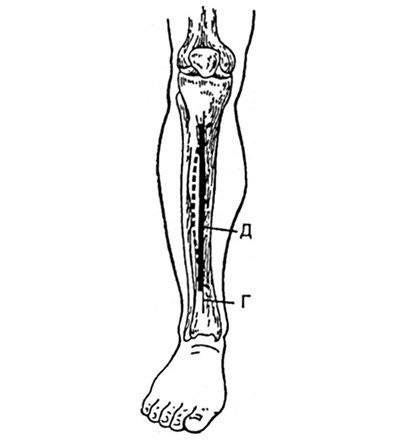
Fig. 32.2.2. Corectați (D) și accesul incorect (punctat) la tibie.
T-creasta tibiei.
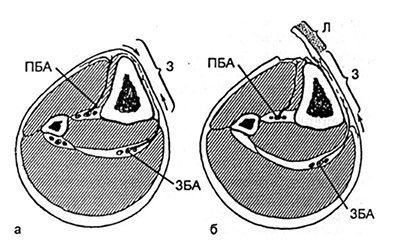
Fig. 32.2.3. surse de zona alimentării cu sânge (3) vulnerabilitatea crescută a pielii situate la suprafața interioară anterioară a tibiei (shin secțiune transversală a nivelului treilea mijloc) de conducere.
a - înainte de operație; b - cu acces prealabil la tibie cu formarea unei clapete de piele (L). ZBA - artera tibială posterioară; PBA - artera tibială anterioară; săgețile indică direcția dominantă a fluxului sanguin.
Defecte ale țesuturilor moi, cu consecințe ale rănilor la nivelul gâtului
În cazul în care consecințele chirurgi leziuni gambă de multe ori de a face cu cicatrici extinse de tesut, de obicei combinat cu un defect de țesut moale și osteomielită a tibiei. În acest caz, dimensiunile longitudinale ale defectului pielii pot corespunde defectelor osoase și pot să le depășească.
Dacă în primul caz, numărul de pacienți cu metoda non-free a Ilizarov os din materiale plastice pot fi utilizate fără chirurgie plastică asupra țesuturilor moi, atunci când defectele extinse ale țesuturilor moi ale materialului plastic este o etapă obligatorie a tratamentului.
Accesul aproape liniar este mai sigur, ajungând la 5 mm în afara creastei anterioare a tibiei (Figura 32.2.2)
Alegerea metodei plastice și a sursei donatorilor în funcție de localizarea defecțiunilor de țesut moale
Localizarea cea mai frecventă a defectelor de țesut moale care necesită închidere prin utilizarea metodelor complexe de chirurgie plastică este partea anterioară a segmentului sau a zonei tendonului calcaneal.
Atunci când defectele de plastic sunt localizate pe suprafața anteronaterală a tibiei, chirurgii au o mare varietate de surse de donatori, cunoașterea cărora permite găsirea soluției optime în fiecare caz specific (Tabelul 32.2.1).
Tabelul 32.2.1. Principalele zone donatoare și tipurile de flaps utilizate pentru plasticitatea defectelor de țesuturi moi ale tibiei din diferite locuri

Transplantarea lambelor pe o bază largă.
Operațiile de acest tip diferă în simplitatea tehnicii și sunt disponibile unui chirurg care nu are experiență în efectuarea chirurgiei plastice. Practic, ei efectuează un transplant de grefare musculară pe un picior central larg.
Astfel, utilizarea capului interior al mușchiului gastrocnemian îl face ușor pentru a închide suprafața medială a articulației genunchiului și a tibiei gol în treimea superioară. Defectele din treimea mijlocie a tibiei pot fi înlocuite de mușchiul gastrocnemius pe baza centralizată.
Defecte mai complexe de plastic ale țesuturilor situate în a treia treaptă a tijei. Această zonă este acoperită de goluri musculare care sunt alocate pe baza distală (capul median gastrocnemius și musculatura soleus).
Formarea lor este un punct de vedere tehnic mai complicate În plus flapsuri musculare, în această zonă pot fi alocate fasciale piele plasturi, alimentat prin ramurile-sept cutanat peronieră sau vaselor tibiale. Transplantarea aceste patch-uri necesită nu numai cunoștințe de anatomie microvasculare a piciorului inferior, dar utilizarea debitmetrului Doppler pentru marcarea punctelor de ieșire perforante ramuri ale vaselor mari preoperatorii.
deficiențe comune ale tuturor operațiunilor de acest tip sunt formarea unui defect cosmetic semnificativ asociat cu mișcarea de suprafețe mari de țesut, precum și slăbirea flexia plantară a piciorului atunci când transplantare mari porțiuni ale mușchiului solear.
Transplant de clape de insule. Prezența în treimea inferioară a piciorului anastomozele majore mezharterialnyh între toate cele trei tibia artere majore (anterior și posterior tibia cât și fibula) face posibilă izolarea ramurile lor grefe insuliță, transplanturi care pot fi efectuate atât în centrală și în pediculul vascular periferic.
Datorită faptului că artera tibială posterioară este artera principala a tibiei vasculare, grefelor de insule de la intersecția cu pachetul principal bazinul vasculare utilizate rar. Este mult mai sigur pentru ca secțiunile membrelor distal să se îmbrace cu tibia peroneală și anterioară.
Rețineți că, din cauza imediata apropiere a mănunchiului vascular tibial anterior la alocarea tibiei acestor nave pe nivelul fracturii (sau defect osos) poate fi extrem de dificil. Prin urmare, atunci când defecte tisulare situate în al treilea segment inferior din ce folosind lambou piciorului posterior alocate piciorului arterei dorsale (și venele sale însoțitor) și vasele distale tibiale segmentului anterior.
Izolarea vaselor peroneale prezintă dificultăți tehnice deosebite datorită particularităților amplasării lor anatomice, în timp ce riscul de decompensare a fluxului venos de sânge din clapă rămâne.
Astfel, tibia grefelor de insule, transplanturi de care (cu ligatura mănunchiului vascular principal) este posibil, în principiu, cel mai ușor disponibile și acceptabile în toate privințele sunt complexe țesuturi, izolate în piscina vasele tibiale anterioare.
O alternativă la această abordare este alocarea lamboului insulei (piciorul central) pe ramurile relativ mari ale mănunchiului vascular principal, fără a fi traversate ultima. În acest caz, alimentarea cu sânge a țesuturilor la periferia membrelor nu se modifică și scala intervenției scade. Cu toate acestea, dezavantajul acestor clapete este un arc mai limitat al rotației lor, precum și necesitatea de a lucra cu formațiuni vasculare foarte subțiri. Acest tip de intervenție chirurgicală este disponibilă numai unui chirurg experimentat din plastic care deține tehnica adecvată pentru manipularea țesuturilor. Acest tip de plastic muscular este folosit pe scară largă pentru a sigila osteomielita tibiei.
De asemenea, se remarcă faptul că flapsurile insulare pe pediculul vascular periferic sunt folosite în principal pentru defectele de țesut moale în a treia parte a segmentului. În treimea superioară a tibiei, un transplant de "safenus" -lo-scapula poate fi transplantat pe piciorul periferic.
Grefting gratuit. Indicațiile pentru transplantul de transplanturi de sânge apar mai des cu defecte semnificative ale țesuturilor tibiei. Avantajul acestor operațiuni este scara mai limitată a intervenției pe segmentul deteriorat. Prin tehnica microchirurgicală utilizată, în ciuda prezenței unei etape microvasculare, un transplant gratuit al complexului de țesut poate fi chiar mai ușor decât transplantarea clapei insulei.
Cu alegerea corectă a sursei de țesut, operația restabilește contururile segmentului, ceea ce este foarte important din punct de vedere cosmetic. În final, cu o configurație complexă a defectului și în special atunci când un defect de țesut moale este combinat cu o osteomielită tibială, complexul de țesut cel mai potrivit pentru dimensiunea și forma defectului poate fi adesea tăiat numai în afara tijei.
În ciuda faptului că orice complex de țesut poate fi transplantat la picior, cele mai mari posibilități pentru creativitatea chirurgului sunt reprezentate de două bazine principale: sistemul vascular subscapular și vasele radiale (ulnare) ale antebrațului. Astfel, în bazinul vaselor subscapulare, poate fi izolată o clapă circumcorală semnificativă, grosimea căreia, în majoritatea cazurilor, corespunde aproximativ cu grosimea țesuturilor moi ale bărbiei. Compoziția acestui transplant poate include o clapetă mare a mușchilor pe vasele toracoderale.
De asemenea, este posibil să se utilizeze grefe musculare mici pe ramurile musculare ale plicului arterei. În final, un fragment osoan relativ mare (marginea exterioară a scapulei) poate fi inclus în transplant. Piciorul vascular lung al clapetei vă permite să conectați elementele sale atât la vasele tibiale anterioare cât și la cele posterioare.
Trebuie remarcat faptul că un transplant liber al monocutei musculare poate fi posibil, de asemenea, cu închiderea suprafeței sale cu o grefă cutanată dermatologică. În unele cazuri, acest lucru vă permite să obțineți un rezultat estetic mai bun al operației.
În treimea inferioară a piciorului, unde grosimea țesutului moale este minimă, avantaje semnificative sunt grefe prelevate dintr-un bazin de radiație (ulnar) artera. Combinația dintre un lambou subțire de piele fascio- pentru a include fragmente musculare grefei la orice nivel al donatorului pediculului face acest lucru o sursă indispensabilă în operațiuni de osteomielită (în special, „spoke“), atunci când aveți nevoie pentru a efectua plasticitate musculare canale cilindrice înguste.
Conectarea vaselor clapetei radiale la vasele piciorului inferior nu prezintă dificultăți și este posibil atât de la marginea centrală, cât și de la marginea periferică. Vena subcutanată a clapei poate fi ușor anastomotizată cu vene superficiale superioare ale bărbii. Fiabilitatea ridicată a unei astfel de includeri se realizează prin coaserea venei subcutanate a clapei în vena coapsei sub forma unei inserții.
Desigur, atunci când alegi un transplant, fiecare chirurg utilizează acele zone donatoare pe care le folosește în mod repetat și consideră că este cel mai potrivit. Într-o anumită situație, asemenea complexe de țesut precum clapa deltoidă pot fi, de asemenea, acceptabile; o clapetă care include mușchiul rectus abdominis; o clapă din suprafața exterioară a coapsei și așa mai departe.
Indiferent de compoziția clapei și a variantei transplantului acesteia în perioada postoperatorie, este necesar să se protejeze țesuturile transplantate de compresie. Acest lucru este realizat prin utilizarea celor mai simple în structura aparatului Ilizarov.
VI Arkhangel'skii, V.F. Kirillov