V. A. Oleynik, V. V. Markov, S. V. Gulevatyi, S. I. Matyaschuk, T. K. Sovenko
Institutul de Endocrinologie și Metabolism. V. P. Komissarenko
AMS al Ucrainei, 04114, Kiev
Protocolul clinic al managementului postoperator al pacienților cu cancer tiroidian diferențiat
Dupa o interventie chirurgicala pentru cancer tiroidian diferentiat, în scopul de a elimina țesutul rezidual tiroidian (ablatia), precum și căutarea și elimina carcinom metastatic al medicamentelor utilizate cu iod radioactiv (I 131). Protocolul pentru diagnosticarea și tratamentul I 131 este prezentat în Fig. 1, principalele sale prevederi sunt în concordanță cu managementul internațional protocoale post-operatorie a pacienților cu cancer tiroidian diferentiat [1].
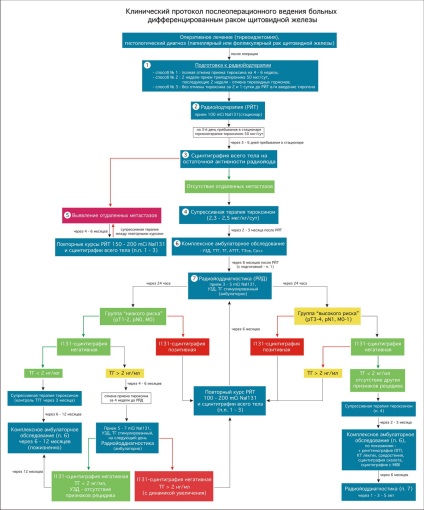
Figura 1. Protocolul clinic al managementului postoperator al pacienților cu cancer tiroidian diferențiat, denumit după Institutul de Endocrinologie și Metabolism. V. P. Komissarenko de la Academia de Științe Medicale din Ucraina.
Condiții necesare pentru terapia cu iod radioactiv
- eliminarea chirurgicală completă a glandei tiroide (tiroidectomie totală);
- absența terapiei hormonale cu tiroxină timp de 4 până la 6 săptămâni după operație, pentru a crește nivelul TSH din sânge până la un indice ce depășește 30 MED / L sau la introducerea tirotroinei recombinante.
Prepararea pentru terapia cu iod radioactiv
Stimularea endogenă a TSH (metoda standard - Figura 1, punctul 1, metoda 1) - eliminarea levothyroxinei timp de 4 săptămâni. În același timp, pacientul este într-o stare de hipotiroidism. Este de asemenea posibil triiodotironina recepție (metoda 2).
Stimularea exogenă a TSH (tiroida recomandat de Asociația Thyroid Europene și Asociației Americane, metoda 3), folosind un TSH uman recombinant (rhTSH - Tirogen în continuare). Metoda permite scintigrafie de diagnosticare fără oprire recepție a unui tiroxina, fără pregătire extensivă și ședere într-o stare de hipotiroidism, care îmbunătățește semnificativ calitatea vieții pacientului. Tirogen introdus peste 2 zile intramuscular la 0,9 mg, se dizolvă în 1 ml de apă pentru injecție, 72 de ore mai târziu efectuat terapia cu iod radioactiv (Fig. 1, p. 2), după determinarea TSH sanguin.
O condiție indispensabilă a preparat este ca respectarea bezyodnoy dieta: eliminarea de sare alimentară iodată, alimente marine care conțin complexe de iod de vitamine si suplimente alimentare, produse lactate, murături și mezeluri, produse din ciocolată care conțin soia, infuzii de plante medicinale, medicamente de iod (amiodarona) , Substanțe de contrast cu raze X.
Ablația țesutului tiroidian rezidual
Ablația (distrugerea) țesuturilor reziduale ale glandei tiroide este efectuată cu I 131 cu o activitate standard de 3700 MBq (100 mCi) (Figura 1, punctul 2).
- 30 de minute înainte de a lua I 131 sunt prescrise medicamente care protejează mucoasa gastrică (Almagel, Maalox);
- după ce am luat I 131 - se recomandă o lămâie sau o gumă de mestecat pentru a mări salivația și a reduce efectul radiațiilor asupra glandelor salivare;
- pacientul este transferat în regim închis într-o sală de specialitate echipată cu un sistem de ventilație și de canalizare;
- începând cu a treia zi de spitalizare, pacienții încep să primească L-tiroxină;
- 5 - 6 o zi in spital scintigrafiei întregului corp este realizat (Figura 1, punctul 3 ..), la care pacientul goleste vezica urinara si intestine, este îmbrăcat în haine curate, pentru a se evita acumularea izotopului reziduurile fiziologice de bază și contaminarea externă.
La detectarea metastazelor îndepărtate (fig.1, pct.5) în 4-6 luni, se recomandă cursuri repetate de terapie cu iod radioactiv. Eficacitatea terapiei cu iod radioactiv pentru metastazele îndepărtate ale carcinomului papilar în plămâni este prezentată mai jos într-un exemplu clinic (Figurile 2, 3).
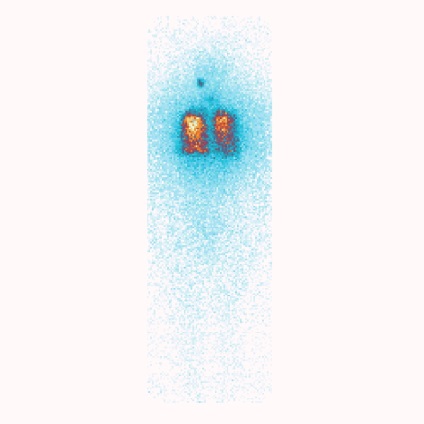
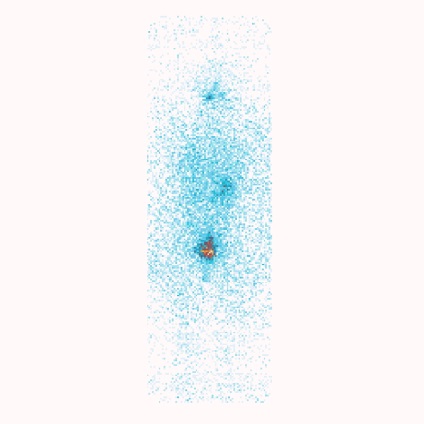
Evaluarea rezultatelor terapiei cu iod radioactiv
După 2 - 3 luni dupa radiojodterapii efectuate curs de control ambulator integrat (Figura 1, punctul 6) Inclusiv examenul fizic, examinarea cu ultrasunete a gâtului, determinarea TSH, svT3, svT4, anticorpii TG la TG, iar doza de tiroxina ajustată atribuite pacienților în timpul descărcarea de la spital după terapia cu iod radioactiv (paragraful 4). La patru până la șase luni de la radioterapie, se efectuează o scintigrafie diagnostică completă a corpului cu I-131 (diagnosticarea cu iod radioactiv - punctul 7).
Grupul cu risc scăzut
La pacienții din această grupă, în absența focarelor de acumulare patologică a I-131 (scintigrafie negativă) și a serului TG <2 нг/мл рекомендуется только последующее амбулаторное обследование через 6 – 12 месяцев (п. 6). При отсутствии очагов патологического накопления I-131, но при уровне ТГ> 2 ng / ml după 4 până la 6 luni, se recomandă efectuarea scintigrafiei diagnostice repetate sau a terapiei repetate cu iod radioactiv cu o rată de creștere TG pozitivă.
Grup de risc ridicat
Pacientii din acest grup după tiroidectomie totală, de obicei, utilizează o metodă standard de pregătire pentru ablația țesutului tiroidian rezidual (Fig. 1, p. 1, metoda № № 1 sau 2). După 2 - 3 luni se efectuează monitorizarea ambulatorie integrată după radiojodterapii ei (revendicarea 6) evaluați, că, dacă este necesar, mai include o scanare CT cavitatea toracică mediastinal și scintigrafia schelet.. După 4 - 6 luni de la un curs de pacienti iodului radioactiv a acestui grup este condus scintigrafiei diagnostic (. 7 n) Medicul se aplică la alegerea metodei de preparare (p. 1). In absenta leziunilor de acumulare patologice I-131 (Scintigrafia negativ) Conținutul și TG în ser <2 нг/мл рекомендуется регулярный амбулаторный контроль, повторное определение уровня ТГ в сыворотке крови и радиойоддиагностика (п. 7) через 1, 3 и 5 лет. При отсутствии очагов патологического накопления I-131, но уровне ТГ> 2 ng / ml, se recomandă tratamentul repetat al terapiei cu iod radioactiv în stare de hipotiroidism (preparare exclusiv prin metoda nr. 1). În cazurile unei scintigrafia pozitiv au recomandat repetat curs radiojodterapii (pp 1 - 3) cu iod radioactiv o activitate mai mare (100 - 200 de mCi).
Terapie supresivă cu tiroxină după terapia cu iod radioactiv
Terapia scop supressivnoy (.. Figura 1, punctul 4) este de a compensa hipotiroidism postoperatorie și supresia TSH - creștere dependentă de rezidual (eventual rămase) a celulelor canceroase prin reducerea TTG ≤ 0,1 mUI / l, ceea ce este deosebit de important pentru un grup de „pacienți de mare risc ". Utilizarea triiodotironina pentru tratamentul pe termen lung a pacienților cu cancer tiroidian este inacceptabil, acesta poate fi utilizat numai în prepararea pacienților pentru terapia cu iod radioactiv și scintigrafia întregului corp (n. 1, metoda № 2). Doza aproximativă inițială de tiroxină după tratamentul chirurgical de 2,3 -2.5 g / kg de greutate corporală ideală (p. 4). De obicei, o astfel de doză este suficientă pentru a reduce nivelul de TSH în ser la valori ≤ 0,1 mUI / L, corecția dozei este efectuată în 6 - 8 săptămâni după inițierea determinării concentrațiilor plasmatice de TSH. La pacienții vârstnici sau la pacienții cu patologie cardiacă chiar și atunci când există dovezi de progresie a bolii trebuie evitată supresia TSH ≤ 0,1 mUI / L. La acești pacienți, nivelul TSH ar trebui să fie de aproximativ 0,3 mIU / L. În cazul remisiei stabile documentate (scintigrafie de diagnostic negativ și TG <2) у пациентов группы «низкого риска» оптимальный уровень ТТГ может находиться в зоне нижнего диапазона нормальных значений (ТТГ 0,2 – 1,0 мМЕ/л).