Centrul Republican de Oncologie Clinică,
Departamentul de Chirurgie și Oncologie cu cursuri de oncologie și anatomie patologică IPO,
Bashkir State Medical University,
Ufa
Cuvinte cheie. cancer rectal, chirurgie laparoscopică
În prezent, cancerul colorectal (CRC) este una dintre cele mai frecvente patologii din structura cancerului. În Statele Unite, KRR ocupă locul al treilea în structura bolilor oncologice la ambele sexe și al treilea printre cauzele decesului cauzat de cancer (1). Principala metodă de tratament a pacienților cu CRC rămâne chirurgicală. În cazul în care istoria de interventie chirurgicala pentru cancer de colon asociate cu numele Lisfanc (1826), Miles (1908) și așa mai departe. Se întoarce aproape 200 de ani, prima operatie laparoscopica pentru cancerul colorectal a început să se efectueze numai în '90 ai secolului XX (2,3). În ciuda acestui fapt, evoluția tehnologiilor minim invazive în ultimele două decenii a dus la formarea unei direcții separate în chirurgia cancerului de colon. Numeroase studii clinice randomizate au aratat ca chirurgia laparoscopica pentru cancerul colorectal sunt diferite de chirurgie deschisă este mult mai putin pierdere de sânge, scăderea durerii în perioada postoperatorie, reducerea termenilor de spitalizare și de recuperare ori de activitate fizică, o scădere a proceselor de adeziune (4-6).
Cu toate acestea, chirurgia laparoscopică pentru cancerul rectal nu este un tratament frecvent disponibil (7). Printre motivele pentru neîncrederea chirurgia laparoscopică poate fi remarcat convingerea unor chirurgi din nevoia de revizuire manuală ca metodă finală de estimări ale prevalenței cancerului, precum și îndoieli cu privire la respectarea principiilor de radicalism astfel de operațiuni. In plus, chirurgia laparoscopica pentru cancerul de colon sunt printre cele mai complexe operații efectuate pe cale laparoscopică, si necesita chirurg o vastă experiență de a deține anumite competențe. (8).
Poziția pacientului pe masă se află pe spate, picioarele fiind îndoite și îndoite la un unghi de 120-1300 picioare (poziția Trendelenburg) (Figura 1). După introducerea opțiunii, capătul capului este înclinat față de planul orizontal cu 300.
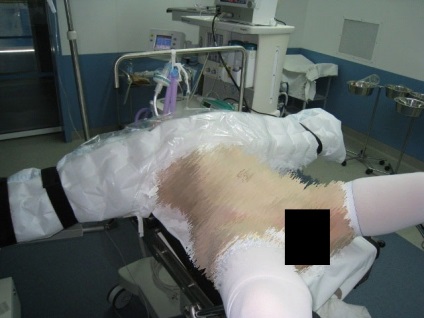
Fig.1. Poziția pacientului pe masa de operație
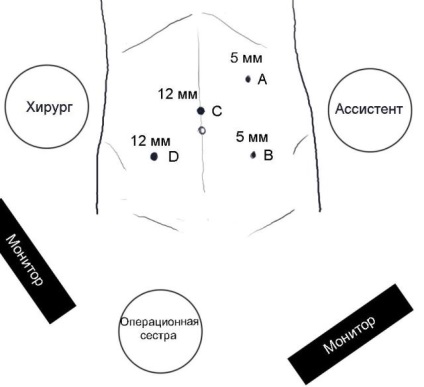
Fig.2. Structura echipei de operare și a punctelor de acces. B, D - trocar pentru sculele chirurgului, C - 12 mm trocar pentru inserarea endoscopului, A - 5 mm trocar pentru instrumentul asistentului.
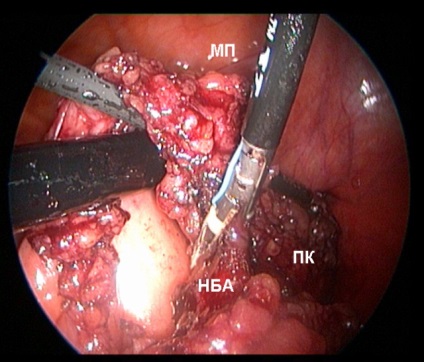
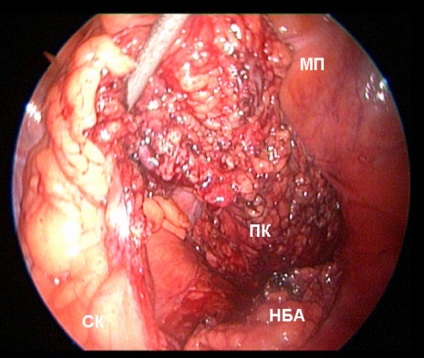
Fig. 3. Ligație și intersecție a arterei mezenterice inferioare (NBA) LigaSure 5 mm (sus).
Din partea de jos - rectul mobilizat (PC) și pumnul NBA. (MP - vezică urinară, SC - colon sigmoid).
Când rezecțiile laparoscopic-asistata efectuat Nizhnesredinnaya lungime incizie laparotomie de 7 cm este setat manual pentru sistemul Assisted (laparoport - un retractor cu diafragmă) .. În cavitatea abdominală se introduce mâna chirurgului, portul permite menținerea presiunii necesare a gazului în cavitatea abdominală. Folosind mâna în combinație cu vizualizarea și instrumentele laparoscopice, chirurgul poate efectua palparea manuală a organelor interne, accelerează etapele de mobilizare și monitorizează sângerarea dacă este necesar. Lăsând 5 cm distal față de marginea inferioară a tumorii cu un capsator linear (Contour), rectul este traversat, medicamentul este îndepărtat prin acces laparotomic. Anastomoza se formează prin metoda hardware. Se efectuează peritonizarea și scurgerea pelvisului mic, se efectuează suturarea cu rană a stratului.
Cu extirparea rectului, tehnica de mobilizare nu diferă de cele de mai sus. După intersecția colonului sigmoid în ileumul stâng, portul este îndepărtat, accesul este extins și se formează sigmoidul terminalului. Stadiul de croazieră se efectuează în mod standard prin suturarea plăgii perineale și drenarea spațiului prescalar. Carboxiperitoneul este reaplicat, pelvisul este drenat, integritatea peritoneului pelvian nu este restabilită (figura 4).
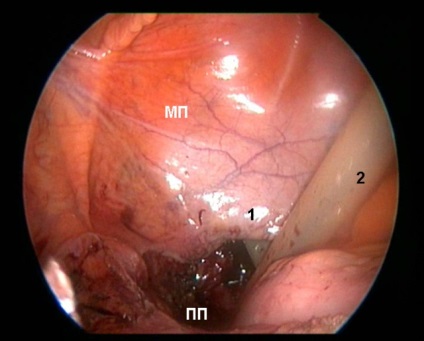
Fig. 4. Top - picioare suturarea plăgilor de jos - tip pelvină presacrale după spațiu de drenaj (PP), două canale de scurgere active de pe partea picioare (1)
și cavitatea abdominală (2).
Paisprezece pacienți au suferit BPET laparoscopic: 10 bărbați și 4 femei, vârsta medie fiind de 58 de ani (41-79 ani). Doi pacienți au suferit anterior o intervenție chirurgicală asupra organelor abdominale: colecistectomie (1), cezariană (1). DHT preoperator (5x5Gy) a fost efectuat în 12 cazuri.
Treisprezece pacienți au fost supuși unei rezecții rectale anterioare (5 dintre acestea cu asistență manuală): 12 bărbați și 1 femeie, vârsta medie a fost 56,2 (41-71 ani). Șapte pacienți au suferit descărcări de transmisie.
Timpul mediu de extirpare laparoscopică a rectului a fost de 185,7 minute (135-300); pierderea medie de sânge de 30,4 ml (10-100 ml); iar durata medie a patului postoperator a fost de 12 zile (7-19 zile). S-au observat complicații postoperatorii la doi pacienți (supurație a unei plăgi postoperatorii după radioterapie).
Durata medie a rezecției rectale a fost de 206,2 min (180-240); pierderea medie de sânge 41,1 ml (10-90 ml); durata medie a patului postoperator a fost de 10,9 zile (8-16 zile). Postoperator, un pacient după rezecție a rectului este marcat inconsistență anastomozei colorectal, formarea de minidostupa descărcare transverzostomy permis să se oprească complicații. La toți pacienții, colostomul preventiv a fost eliminat în decurs de 2-4 luni după operația chirurgicală radicală (Figura 5).
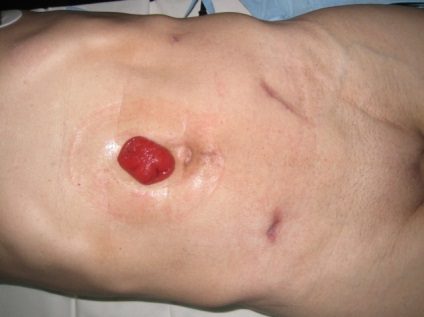
Fig. 5. 2 luni după rezecția rectală anterioară laparoscopică
cu impunerea unui transversom preventiv.
În ambele grupuri, nu s-au observat alte complicații intraoperatorii și postoperatorii și nici nu a existat un singur caz de conversie.
În perioada postoperatorie, recuperarea activității fizice a fost observată în ziua 1-2, restabilirea funcției intestinale în ziua 2.
Chirurgia laparoscopică pentru cancerul rectal este fezabilă din punct de vedere tehnic și economisind pentru pacienți nu numai operațiile de salvare a sfincterului, ci și extirparea rectului. Selecția atentă a pacienților poate reduce frecvența conversiilor și riscul de complicații, atât în timpul intervenției, cât și la începutul perioadei postoperatorii. Tehnologii invazive Minimally in chirurgia pentru cancerul colorectal poate reduce durata de ședere a pacienților în spital, care, fără îndoială, este un factor favorabil în procesul de reabilitare.
Opinia dvs. despre lucrarea prezentată (alegeți cea mai adecvată estimare):
1 punct - Declarația faptelor cunoscute
2 puncte - Rezolvarea unei probleme științifice particulare
3 puncte - Studiul aduce o contribuție semnificativă la oncologie și / sau chirurgie
4 puncte - Soluția unei probleme științifice majore
5 puncte - Cercetare inovatoare de clasă mondială
Vezi și:
- One-port chirurgie de cancer de colon: prima experienta de RT. Ayupov1,2, Yu.M. Akmalov2, R.R. Agliullin2, A.P. Roizman2, N.A. Tarasov1 Departamentul de Oncologie cu cursuri de oncologie și anatomie patologică IPO, Bashkir State Medical [...]

- Rezultatele tratamentului pacienților cu cancer rectal cu metastaze la nivelul ficatului Suleymanov Departamentul de Chirurgie și Oncologie cu cursuri de oncologie și anatomie patologică IPO, Universitatea de Stat din Bashkir, Universitatea Republicană [...]
- Evoluția tratamentului limfomului Hodgkin în Republica Bashkortostan E.F. Valiakhmetova, Consultant stiintific - Zav. curs de oncologie și anatomie patologică IPO BSMU, dr. med. Sci., Profesor O.N. Lipatov Bashkir State Medical [...]