- Detașarea retinei
- Angiopatia retinei
- Distrofia retinei
- Degenerarea maculară a ochiului
- Hemoragie în retină a ochiului
- Tromboza retinei
- Coagularea prin laser a retinei
- Cum de a întări retina ochiului?
Ce este distrofia chorioretinală?
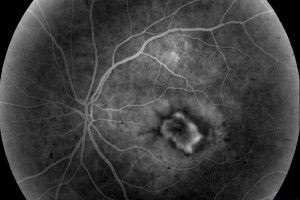
Distrofia chorioretinală (TSHRD) este degenerarea părții centrale a retinei. Sinonime: degenerarea centrală distrofică, degenerarea maculară senilă. Aceasta este o patologie legată de vârstă care apare la vârsta de 50-60 de ani și este mai frecventă la femei.
Odată cu degenerarea în funcție de vârstă a retinei, apar modificări progresive ireversibile în zona maculară (centrală) a retinei, consecința căreia este o pierdere semnificativă a vederii centrale. Țesutul retinei este înlocuit cu un țesut fibros cu formarea de cicatrici. De obicei, acest proces se dezvoltă în paralel în ambii ochi, dar în unele cazuri poate apărea înainte de timp într-un singur ochi.
Chiar și în cazurile severe, ZHRD nu duce la orbire completă, deoarece viziunea periferică rămâne în limite normale. Cu toate acestea, în acest caz, capacitatea de a efectua lucrări care necesită viziune clară (citire, scriere, conducere, etc.) este complet pierdută.
Frecvența bolii crește odată cu vârsta: la vârsta de 51-64 ani este de 1,6% din totalul populației, la vârsta de 65-74 ani - 11%, peste 75 de ani - 28%.
Boala are un curs cronic, încet progresiv. Ar trebui diferențiat de detașarea retinei - acestea sunt diferite patologii.
Cauzele distrofiei corioretinice
Cauzele și etiologia ZHRD nu au fost pe deplin elucidate.
Lista factorilor care sporesc probabilitatea dezvoltării sale include:
Slăbirea sistemului imunitar;
Tulburări de circulație sanguină în sistemul vascular al ochilor;
Patologii endocrine (diabet zaharat);
Miopie (miopie) de grad mediu și ridicat;
Probleme cu sistemul cardiovascular (hipertensiune arterială, ateroscleroză);
Expunerea excesivă la radiațiile ultraviolete;
Leziuni oculare letale, toxice sau traumatice;
Prezența obiceiurilor proaste.
Distrofia chorioretinală se dezvoltă sub influența unei combinații de factori. Poate fi o boală înnăscută cu un tip dominant de transmitere autozomal și consecința unui proces inflamator-inflamator.
Printre factorii de risc suplimentari se numără:
Pigmentarea ușoară a pielii și irisul ochilor;
Tratamentul operativ al cataractei în anamneză.
Simptome ale distrofiei corioretinal

Există două forme de ZHRD: non-exudative (uscate, atrofice) și exudative (umede).
Dystrofia uscată neexprimantă este o formă precoce a bolii și are loc în 85-90% din cazuri. Se caracterizează prin tulburări metabolice dintre vase și retină a ochiului. Intre stratul bazal vascular format si retina, epiteliul pigmentar retinian și se acumulează substanțe coloidale (produse de degradare), există o redistribuire a pigment și pigment atrofie epitelială.
Boala începe asimptomatic și progresează lent. Acuitatea vizuală rămâne normală pentru o lungă perioadă de timp, dar se poate observa curbarea liniilor drepte, bifurcația, distorsiunea formelor și a dimensiunilor obiectelor. Apare treptat imaginea încețoșată atunci când este privită direct (ca printr-un strat de apă), acuitatea vizuală începe să scadă. Acest proces se poate stabiliza într-o anumită etapă, dar poate duce la pierderea completă a vederii centrale.
La al doilea ochi, boala începe să se dezvolte nu mai târziu de cinci ani după prima. În 10% din cazuri, distrofia uscată trece într-o formă mai umedă. În acest caz, fluidul (sângele) pătrunde prin pereții vaselor nou formate și acumularea lor sub retină.
Distrofia exudativă are patru etape de dezvoltare:
Detașarea epiteliului pigmentar. Acuitatea vizuală persistă, manifestări slabe ale orbitei sau astigmatismului, apariția de ceață sau de pete tulburi înaintea ochilor. Procesul poate avea o dezvoltare inversă (aderarea la locurile de detașare).
Desprinderea hemoragică a pigmentului și a neuroepiteliului. Vederea rămâne scăzută. Se formează un loc larg de culoare maro roz-de acumulare a pigmentului cu limite distincte. Rectina în formă de perie iese în vitro. Atunci când rupturile vaselor nou formate apar hemoragii.
Scena ciclismului. Pe locul leziunii se formează un țesut fibros și se formează o cicatrice.
Diagnosticul distrofiei chorioretinal
Diagnosticul se stabilește pe baza chestionării pacientului, a verificării acuității vizuale, oftalmoscopiei, campimetriei și testului Amsler (studii asupra câmpului vizual central).
Din metodele instrumentale de diagnostic sunt utilizate:
Scanarea cu laser a retinei;
Angiografia fluorescenței fundului.
Tratamentul distrofiei corioretinal
Alegerea tacticii de tratament depinde de forma și stadiul procesului. Scopul principal este stabilizarea și compensarea acestuia. Metode de tratament: medicamentos, laser, chirurgical.
Când formularul nonexudative numit antiplachetare intravenos, anticoagulante și angioprotectors, vasodilatatoare ( "Cavinton"), antioxidanți ( "Emoksipin"), o vitamină. Tratamentul trebuie să fie continuu și să urmeze cursuri de 2 ori pe an (toamna și primăvara).
tratament general și local în forma exudativa este realizată poate fi de coagulare cu laser (moxibustion) pentru a elimina edem retinian și fractură neovascular (formată din vase patologice) cu membrană. Acest lucru vă permite să suspendați dezvoltarea ulterioară a procesului distrofic.
Tratamentul operativ este folosit pentru a îmbunătăți aportul de sânge în partea din spate a ochiului. Aceasta poate fi o vitrectomie (îndepărtarea unei părți a corpului vitros), vasoreconstrucția, revascularizarea (restaurarea rețelei normale de microvasculă).
Prognosticul este în general nefavorabil, deoarece este imposibil să restabilim viziunea. Dar chiar și cu pierderea completă a vederii centrale, rămâne o viziune periferică, suficientă pentru autoservire în casă și orientare în spațiu.