Apariția sângelui Rh negativ în populație depinde de etnia acestuia. Cel mai adesea este detectat în limba bască spaniolă - în 30-32%, aproape absent de la africani, iar în populația europeană se observă 15-17% din populație.
Riscul de a dezvolta boala la făt și nou-născut cuplu de conflict rhesus în care mama este factorul rh negativ este diferit și depinde în primul rând de zigozitatea tatălui Rh0 (D). Dacă tatăl este purtător homozigot Rh0 (D) (DD genotip), toți copiii au Rh negativ mame (genotipul dd) va avea sange Rh pozitiv (genotip Dd). Dacă tatăl dintr-un cuplu căsătorit este heterozygios (genotipul Dd), atunci riscul de a avea sânge Rh pozitiv la descendenți este de aproximativ 50%. Purtătorii homozigoși Rh0 (D) reprezintă aproximativ 45% din persoanele cu sânge Rh-pozitiv.
Deși aproximativ 60% femei-D negativ hrăni D pozitiv izoimunizarii fetale, ca urmare a întreruperii sarcinii D-pozitiv fat nu este la fel de frecvent ca ar fi de așteptat, estimarea frecvența numai D-incompatibilitate între sângele mamei și tatălui. Acest lucru este explicat prin mai multe motive. În primul rând, cantitatea de celule fetale, penetrant fluxul sanguin al mamei, prin placenta, poate să nu fie suficientă pentru a declanșa un răspuns imun. În plus, rolul de protecție poate avea o incompatibilitate de sange intre mama si fat pe sistemul ABO. Un alt factor care influențează răspunsul imun este Rh-fenotip a fătului. În plus, indivizii pot prezenta sensibilitate diferită față de stimulii antigenici mici.
Severitatea izoimunizării depinde de imunogenitatea antigenului care o provoacă. În ordinea descrescătoare a activității imunologice, antigenii A și B (sistemul ABO) care sunt prezenți în țesuturile embrionare din săptămâna 5 și 6 ale sarcinii ocupă primele două locuri printre toate antigenele celulelor roșii. Apoi vine antigenul D (sistemul Rh), găsit în țesuturile fetale încă din 30-45 de zile de sarcină. În ordinea descrescătoare a activității imunogenice dintre antigenii sistemului Rhesus, antigenul D este urmat de c, E, C și e.
Isoimmunization cauza sarcinii poate fi antigene eritrocitare și alte sisteme, cum ar fi Duffy (Duffy), Kidd (Kidd), Kell (Kell) și altele. Cu toate acestea, aceste antigene sistem cauzează forme semnificative clinic ale bolii la făt și nou-născut rare. Tabelul 2 prezintă distribuția de antigeni pe grupe eritrocite, în funcție de capacitatea lor de a provoca o dezvoltare imunologică a bolii hemolitice a fătului și nou-născut.
Formele severe ale bolii la făt și nou-născut determină anticorpi care se formează la acele sisteme de antigene de eritrocite care au o activitate imunogenică mare. Așa cum este prezentat în Tabelul 2, anticorpii cu imunogenitate ridicată includ astfel de antigeni ai sistemului Rhesus ca D, C și E.
Tabelul 2. Distribuția antigenilor eritrocitari prin risc imunologic pentru formarea anticorpilor anti-eritrocitari agresivi
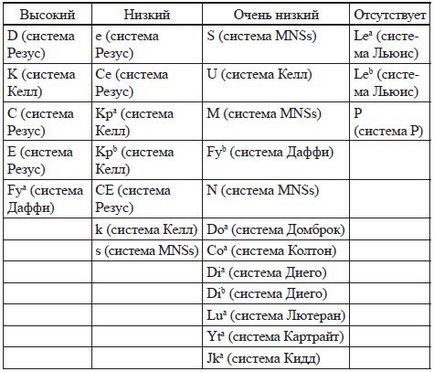
Anterior, se credea că anticorpii anti-E rareori duc la apariția unor forme severe de boală hemolitică a fătului, deoarece rareori provoacă apariția anemiei severe. Cu toate acestea, sa dovedit că acestea sunt capabile de a provoca hiperbilirubinemie severă la nou-născuți, care necesită tratament postnatal invaziv. În ultimii ani, inclusiv în NIIAG-le. D. O. Otta SZO RAMS, s-au efectuat o serie de studii care au demonstrat imunogenitatea ridicată a antigenului E și capacitatea sa de a provoca anemie severă la făt.
Antigenii rămași ai sistemului Rhesus, antigenul K al sistemului Kell (Kell) și mai mulți antigeni ai altor sisteme
Anticorpi la antigenele eritrocitare "mici" neagresive, antigenul Cweek rareori provoacă o boală hemolitică care necesită tratament antenatal sau postnatal. Există opinia că sensibilizarea la "mici" antigene de eritrocite este observată în timpul sarcinii în acele cazuri în care femeile au avut o istorie de transfuzii de sânge anterioare. Aceasta se explică prin compatibilitatea imunologică incompletă a sângelui donator și a recipientului.
Antigenele rare, care cauzeaza boala hemolitică a fătului și nou-născut cu o incidență totală de 0,24%, transporta Kell Antigene sisteme, Duffy, Kidd, F, MNS, luterani, xg. Astfel, anticorpii care cauzează sistemul Lutheran cel mai frecvent de dezvoltare a bolii sunt prezentate anticorpi aHTH-si Lua-aHTH Lub. Cu toate acestea, acești anticorpi se referă în principal la IgG4, ceea ce explică forma ușoară a bolii la nou-născuți.
Anticorpii la antigene prezentate de sistem MNS în principal anti-N, anti-U, anti-S, anti-s anticorpi care nu sunt capabile de a provoca boli la fat si nou-născut sau provoca-l într-un mod simplu. În acest caz, există anticorpi anti-M ai acestui sistem care sunt capabili să provoace boli hemolitice cu un curs foarte sever la nou-născuți. Cu toate acestea, o patogeneză similară a bolii este extrem de rară și doar câteva astfel de cazuri au fost descrise în literatură.
Formele ușoare ale bolii provoacă anticorpi la antigenele sistemelor Lewis, Diego, Daffy și Kidd. Aceasta se datorează concentrației lor scăzute sau absenței totale de eritrocite în membranele fetusului și nou-născuților.
Un loc special în seria de antigene de eritrocite este ocupat de antigene Kell, care apar în 7-9% dintre femeile imunizate. Acestea pot provoca o afecțiune severă a bolii hemolitice a fătului, însoțită de dezvoltarea nehemolitice și anemia aloimună aplastică. Anticorpii la toate antigenele celulelor roșii din sistemul Kell sunt semnificative din punct de vedere clinic și cauzează forme severe de boală hemolitică a fătului și a nou-născutului datorită imunogenității sale ridicate.
Astfel anemie aloimună, inclusiv boala hemolitică a fătului poate fi legată de incompatibilitate a mamei de sânge și făt nu este numai unul, ci mai multe antigene atât unul cât și mai multe sisteme de antigene eritrocitare simultan.
Patogeneza izoimunizării în timpul sarcinii
În patogeneza izoimunizării, se pot distinge câteva etape consecutive:
1) aloimunizarea maternă;
2) transferul transplacentar al anticorpilor la făt;
3) distrugerea sau suprimarea producției de celule sanguine fetale sub influența mecanismelor imunitare;
4) dezvoltarea fetală a manifestărilor clinice ale bolii.
Isoimmunization gravidă se poate dezvolta din două motive: iatrogene, cauzate de transfuzie în ultimul pacient de donatori de celule roșii din sânge, care sunt incompatibile cu antigenele pe cont propriu, sau ca urmare a transfuziei-fructe materne.
Cauza iatrogenă a bolii în ultimii ani a devenit tot mai rare din cauza progreselor imuno și punerea în aplicare în practica medicală de rutină a tehnicilor moderne de diagnostic care permit selectarea corectă a sângelui pentru transfuzii. Prin urmare, putem presupune că în momentul în care principala cauză a bolii hemolitică a fătului și nou-născutului sunt fructe materne transfuzie transplacentar care apar in timpul sarcinii.
Chiar și cu sarcină fiziologică la 3% dintre femei, eritrocitele fetale penetrează placenta formând încă din primul trimestru de sarcină. Numărul de astfel de cazuri crește în al doilea trimestru de sarcină, ajungând la 15%. În trimestrul al treilea, eritrocitele fetale pot fi detectate în fluxul sanguin al mamei la 45% dintre femeile gravide. Astfel, cu o creștere a perioadei de sarcină fiziologică, volumul sângelui fetal din sângele mamei crește, ajungând la 30-40 ml la naștere.