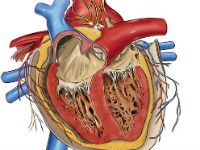
Defectele congenitale ale inimii reprezintă o serie de boli asociate cu prezența patologiei anatomice a inimii, supapele și vasele sanguine formate în timpul dezvoltării intrauterine. Aceste defecte determină o schimbare în circulația sistemică și intracardială, suprasarcina cardiacă.
Simptomele bolii sunt cauzate de vedere cusur, cianoza mai frecvent (cianoza) sau paloarea pielii, dezvoltarea fizică retardat, murmur cardiac, o manifestare a insuficienței cardiace și respiratorii. În cazul în care medicul suspectat de boli cardiace congenitale, FKG, ECG, ecocardiografie, radiografie.
Multe tipuri de tulburări cardiace sunt combinate între ele sau alte patologii sistemice din organism. La adulți, UPU este mult mai puțin comun decât în copilărie. Detectarea încălcărilor poate să apară chiar și la vârsta adultă.
De ce se formează patologia inimii?
În primul rând, este necesar să se identifice factorii de risc care contribuie la formarea anomaliilor cardiace:
- vârsta mamei până la 17 ani sau după 40 de ani;
- amenințarea cu avortul;
- toxicoza din primul trimestru;
- boli endocrine la femeile gravide;
- copiii morți în anamneză;
- povara ereditară.
Cauzele bolilor cardiace congenitale pot fi următoarele: anomalii cromozomiale, factori de mediu, mutații genetice, predispoziție poligen-multifactorială (ereditate).
Când se așează cromozomi, este posibilă modificarea lor structurală sau cantitativă. În acest caz, există anomalii în diferite organe și sisteme, inclusiv în cardiovasculare. Cu autozomi trisomici, de regulă apar defectele partițiilor inimii.
Cu mutații ale unor gene individuale, defectele congenitale ale inimii sunt de obicei asociate cu alte vicii ale altor organe. Apoi, anomaliile cardiace fac parte din sindroame autosomale recesive, autozomale dominante sau sindromuri legate de sindromul X.
In timpul sarcinii (până la trei luni) factori negativi, cum ar fi radiațiile ionizante, bolile virale, luând anumite medicamente, risc industrial și mama adicții contribuie la fila neregulate organe.
Daca fatul este in uter afecteaza virusul rubeolei, cel mai adesea în copil format o triadă de anomalii - surditate, glaucom sau cataracta, de dezvoltare a bolilor de inima.
De asemenea, formarea fetale afecteaza sifilis, herpes, varicela, micoplasmoză, infecție adenovirală, boala glandelor salivare, diabetul, hepatita B, toxoplasmoza, tuberculoza, listerioză, etc ..
Oamenii de știință au stabilit că dezvoltarea fătului inimii este afectată de diverse medicamente: progesteron, amfetamine, preparate pe bază de litiu și anticonvulsivante.
Tulburări circulatorii
Datorită factorilor de mai sus în dezvoltarea intrauterină a fatului poate fi rupt formarea naturală a structurilor cardiace, care determină închiderea incompletă între ventricule și atrii, valvele de formare patologice, localizarea vasculară anormală etc. D.
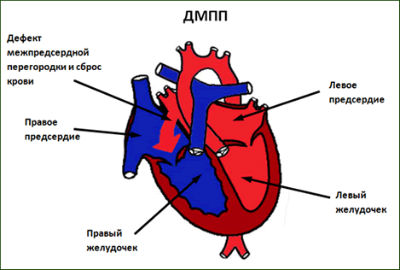
După nașterea unor copii nu închideți fereastra ovală și conducta arterială
Deoarece circulația sângelui în interiorul mamei diferă de hemodinamica nou-născutului, simptomele apar aproape imediat după naștere.
Cât de repede se va dezvolta boala cardiacă congenitală, depinde de mulți factori, inclusiv de caracteristicile individuale ale corpului copilului. În unele cazuri, formarea tulburărilor circulatorii brute, determină o infecție respiratorie sau o altă boală.
Aproximativ jumătate dintre copii mor fără îngrijire adecvată în primul an de viață din cauza manifestărilor de insuficiență cardiacă. La copii, dupa un an, starea de sanatate este normalizata, dar apar complicatii persistente. Prin urmare, în unele cazuri, chirurgia este necesară la o vârstă fragedă.
Clasificarea încălcărilor
Clasificarea bolii cardiace congenitale, bazată pe impactul asupra fluxului sanguin pulmonar:
- cu flux sanguin crescut: nu provoacă cianoză timpurie și nu cianoză;
- cu neschimbate;
- cu epuizare: fără cianoză și cu cianoză;
- combinate.
Există o altă clasificare după grupuri:
- Alb, care, la rândul său, poate fi îmbogățit sau epuizat de orice circulație sanguină și fără afectarea semnificativă a circulației sângelui.
- Albastru, care vine cu îmbogățirea sau sărăcirea unui cerc mic.
În ICD (clasificarea internațională a bolilor), anomaliile congenitale ale sistemului circulator ocupă poziții de la Q20 la Q28, anomaliile cardiace care intră în Q24.
complicații
complicatiile PRT sunt sincopă (leșin), insuficiență cardiacă, hipertensiune pulmonară, atac ischemic, angina pectorală, endocardita bacteriană, pneumonia prelungită, infarct miocardic, anemie relativă și episoade-odyshechno cianotice.
Manifestări clinice (simptome) sau cum să recunoaștem boala?
Copiii renunta la piept, agitat, obosesc rapid in procesul de supt
Simptomele defectelor cardiace congenitale depind de tipul de tulburări, de timpul de formare a decompensării hemodinamice și de natura tulburărilor circulatorii.
La sugarii cu boală cianotică, se observă cianoză a pielii și a membranelor mucoase. Ea devine mai pronunțată atunci când plângi și suge. Anomaliile albe ale inimii sunt dezvăluite de răceala mâinilor și picioarelor, pielea palidă.
Acestea dezvoltă tahicardie, transpirație, dificultăți de respirație, aritmii, pulsații și umflarea vaselor gâtului. Cu tulburări prelungite ale hemodinamicii, copilul rămâne în urma creșterii, greutății și dezvoltării fizice.
De obicei, imediat după naștere, sunetele de inimă sunt auzite în timpul auscultării.
diagnosticare
Diagnosticul bolilor cardiace congenitale se efectuează utilizând un studiu cuprinzător. În primul rând, copilul este examinat și auscultat. Dacă există suspiciune de posibile anomalii, sunt prescrise metodele de diagnosticare instrumentale - fonocardiografie, electrocardiografie, ecocardiografie, radiografie toracică.
ECG face posibilă recunoașterea hipertrofiei inimii, prezența tulburărilor de conducere și a aritmiilor, după manipulare devine mai ușor de judecat severitatea tulburărilor. Monitorizarea zilnică este posibilă.
Datele FCG ajută la evaluarea amănunțită a duratei, naturii și identificării sunetelor și tonurilor inimii. Radiografia poate dezvălui forma, locația și dimensiunea inimii, starea cercului mic al circulației sângelui.
Prin ecocardiografie, supapele, septa și vasele principale sunt inspectate, iar contractilitatea miocardului este văzută.
Pentru tulburări complexe și hipertensiune pulmonară pot efectua alte metode de diagnostic: aorto sau angiocardiografie, intubare și cateterizarea cavităților inimii, RMN cardiace, ecocardiografie.
O problemă serioasă în cardiologie la copii sub un an este tratamentul chirurgical al bolilor cardiace congenitale. Dacă copilul nu are simptome de insuficiență cardiacă și cianoza este exprimată moderat, operația poate fi amânată până la o dată ulterioară. Bebelușii trebuie monitorizați în permanență de un chirurg cardiac sau de un cardiolog.
Metoda de tratament este selectată în funcție de severitatea și varietatea AMS. Atunci când anomaliile partițiilor inimii se realizează prin suturarea lor sau prin plasticitate, este posibilă ocluzia endovasculară a defectului.
Cu hipoxemie severă, anastomozele interstițiale sunt aplicate mai întâi pentru a îmbunătăți temporar starea copiilor. Ca urmare, riscul de complicații scade, oxigenarea sângelui crește. O operațiune radicală se desfășoară în condiții favorabile.
Cu rezecția anormală aortică a aortei, stenoză plastică. La deschiderea ductului aortic, se efectuează legarea acestuia.
Tratamentul defectelor cardiace complexe, din care este imposibil să se elimine complet, este o corecție hemodinamică. În unele cazuri, singura metodă posibilă de terapie pentru AMS este transplantul de inimă.
Medicamentul include numai terapia simptomatică a aritmiilor, a ventriculului stâng acut sau a insuficienței cardiace cronice, a atacurilor de dispnee-cianotică, a ischemiei miocardice.
În plus față de tratament, copilul are nevoie de o atenție deosebită a părinților: o nutriție adecvată, prevenirea bolilor virale etc.
Prognosticul pentru diagnosticarea precoce și opțiunile de tratament este relativ favorabil. Dacă este imposibil să se efectueze operația, este nefavorabilă.
Obținerea dizabilității este posibilă după o operație radicală în timpul perioadei de reabilitare și cu simptome ale stadiului CH II B și mai mult.
profilaxie
Prevenirea UPU include planificarea atentă a sarcinii, diagnosticul prenatal, excluderea factorilor adversi.
Femeile cu anomalii cardiace necesită o atenție deosebită atunci când sunt însărcinate de către medici și consultări și examinări suplimentare.
Cauzele bolii cardiace congenitale

Există multe cauze diferite ale bolii cardiace congenitale (CHD).
Toate acestea sunt într-un efect complex asupra corpului unei femei gravide, prin perturbarea proceselor de formare a organelor și sistemelor de fătului. Fluctuațiile sezoniere în ceea ce privește apariția CHD sunt în principal asociate cu epidemiile virale. În special, pentru a dovedi teratogen (de ex., E. Cauzarea malformații) Efectele asupra virusului rubeolei fetus, infecția cu citomegalovirus, varicela. Există dovezi de aceeași natură pentru virusurile gripale, în special în cazul în care boala este necesară pentru primele trei luni de sarcină. Desigur, prezența unui singur factor de virus pentru dezvoltarea UPU este îndoielnică. Cu toate acestea, cu o combinație de mai mulți factori teratogeni, riscul de a dezvolta CHD crește. Un agent viral poate deveni un mecanism de declanșare în implementarea mecanismelor genetice. Un rol în formarea UPU evacuate consumul de alcool în timpul sarcinii, și nu este vorba doar despre alcool greu, dar, de asemenea, cocktail-uri low-alcool, tonice și altele. Femeile care consuma alcool, 50% dintre copii se nasc cu CHD. Un rol important în timpul sarcinii este dat sănătății fizice generale a unei femei. La femeile care suferă de boli sistemice (de exemplu, lupus), diabet zaharat, majoritatea copiilor nascuti cu CHD.
Boala cardiacă congenitală
Defectele cardiace congenitale (VWD) sunt defecte în dezvoltarea acestui organ care există la naștere. Cauza este o dezvoltare incorectă a inimii sau a vaselor de sânge din apropierea inimii înainte de nașterea copilului.

Frecvența acestei patologii este de 8 la 1000 de copii. Aceasta este aproape 1% din nou-născuții.
În ciuda faptului că boala de inima este principala cauza de deces în structura tuturor anomaliilor, cu creșterea progrese în tratamentul acestei patologii la copii au crescut șansele de supraviețuire.
Cauzele VLOOK
Cauza bolilor cardiace congenitale este dificil de stabilit. Experții consideră că, în 90% din cazuri, se formează deficiențe sub influența efectului combinat al predispoziției genetice (factorul endogen) și al factorilor de mediu (exogeni). În 2% din cazuri, numai factorii de mediu contează.
Factorii endogeni includ mutații, boli parentale, schimbări la nivel de gamete, vârstă prea înaintată de părinți.
Cel mai puternic factor endogen (intern) sunt mutațiile care au apărut în timpul diferitelor perioade de viață ale părinților unui viitor copil la nivelul celulelor sexuale (gameți) sub influența diverșilor factori. Cota de mutații reprezintă aproximativ 10% din defectele inimii.
Dintre acestea, mutațiile cromozomiale reprezintă 5-6%, defectele gena rare sunt de 3-5%. Cele mai frecvente dintre ele sunt sindromul Down, care, în 90% din cazuri, este însoțit de un defect al septului interatrial și așa-numitul sindrom bicicelo-cardiofaciale. Defectele cardiace congenitale pot apărea cu o astfel de patologie cromozomală ca sindromul Down. 25% dintre fetele cu altă anomalie cromozomială, așa-numitele. Sindromul Shereshevsky-Turner are un defect al membranei interatriale. În cazul cromozomilor trisomici 18 sau 13, copiii mor adesea din cauza bolii cardiace congenitale, și anume, defectul septului interventricular și al ductului arterial deschis.
Apropo, o boală vasculară mai frecventă, observată cel mai frecvent la copiii cu vârsta de 4 ani, este vasculita hemoragică. o boală care are ca rezultat inflamarea pereților capilarelor mici.
Un număr de boli cu anomalii genetice pot fi însoțite de anomalii cardiace. Este - sindromul Marfan, Opitz-Lemley-Smith, Holt-Oram, Mucopolysaccharidosis. 80% dintre copiii cu sindromul Noonan și sindromul Williams se nasc cu boli cardiace congenitale. În 50% din cazuri este o stenoză a arterei pulmonare. Alte sindroame genetice ea - sindromul Goldenhar, Asociatia VACTERL (trahee, esofag, anomalii ale coloanei vertebrale, rect și anus, rinichi, extremități). Majoritatea acestor sindroame sunt diagnosticate în centre genetice specializate utilizând metode de diagnostic molecular.
Unele unități UPU au un tip de transmisie autosomal dominant (vertical). Acest lucru înseamnă că, în cazul unor anomalii congenitale cardiace într-unul dintre părinți, 50% dintre copii, indiferent de sex se nasc cu anomalii cardiace. În prezența eredității împovărate, este mai probabil ca copilul să se nască în familii în care rudele apropiate aveau deficiențe similare. Dacă unul dintre părinți însuși suferă de boli cardiace congenitale, riscul de a avea un copil cu o patologie similară este de 10%. Dacă familia are deja un copil cu o anomalie congenitală, riscul de a avea un defect la fiecare copil următor crește cu 4%. În cazul în care copilul dumneavoastră a fost diagnosticat cu o cromozomiale sau a altor anomalii genetice, consiliere genetica poate ajuta la diagnosticul prenatal și pentru a determina riscul de defecte cardiace la copii nenăscuți
Factorii interni includ bolile cronice ale mamei. În primul rând, este diabet zaharat. provocând o așa numită embriopatie diabetică cu AMS, fenilcetonurie, epilepsie, lupus eritematos și hipovitaminoză de acid folic. La femeile cu diabet zaharat necompensat, șansele de a avea un copil cu CHD sunt semnificativ mai mari. Se crede că 3-6% dintre femeile gravide cu diabet zaharat, cel mai adesea dau naștere copiilor cu transpunerea principalelor nave. Acest risc crescut se referă la diabetul zaharat de tip I și de tip II, dar acest lucru nu se aplică diabetului gestațional, care este o afecțiune temporară și trece după nașterea copilului.
Factorii externi (exogeni) includ: fizic, chimic și biologic. Cele mai importante pentru apariția CHD la un copil sunt chimice și biologice.
Un grup de factori chimici includ medicamente care cresc riscul unui copil cu UPU. Acestea sunt preparate pe bază de litiu, unele medicamente anticonvulsivante, hormonale și medicamente care perturba absorbția acidului folic. Femeile care iau un medicament antiinflamator, cum ar fi ibuprofenul, au de două ori mai multe șanse de a da naștere unui copil cu CHD. Paracetamolul este, în acest caz, o alternativă mai sigură, deși, în mod ideal, orice medicament trebuie evitat în timpul sarcinii, în special cu trei luni înainte de concepție și în timpul primului trimestru de sarcină. Dacă nu puteți lua medicamentul nu este posibil, ar trebui să fiți de acord să luați medicamentul cu un medic cu experiență, în care aveți încredere.
Același grup include teratogeni precum alcoolul, fumatul și drogurile. Copiii născuți cu sindrom de alcool fetal au adesea probleme cardiace. De regulă, acesta este un defect al septului interatrial. Potrivit cercetărilor, femeile cu fumatul cu 60% au mai multe șanse de a avea copii cu inimi anormale și vasele de sânge. Același efect are și fumatul pasiv, deoarece o treime din substanțele nocive intră în mediu. În ceea ce privește drogurile, cocaina are același efect.
Factorii chimici includ, de asemenea, solvenții organici, care cresc riscul de a avea un copil cu o inimă și defectul vascular triplut.
Din factorii biologici, infecțiile virale reprezintă un pericol. Dacă o femeie în timpul sarcinii (în primele 8-10 săptămâni) se îmbolnăvește de rubeolă, riscul de boală cardiacă congenitală crește la 35%. Toate femeile de vârstă reproductivă ar trebui vaccinate împotriva rubeolei, după care evită sarcina în decurs de o lună după vaccinare. Femeile care au avut gripă în primul trimestru de sarcină sunt de două ori mai susceptibile de a avea copii cu defecte cardiace și vasculare.
Cea mai mare parte a UPU nu poate fi prevenită. Dar cu dieta și terapia corectă a bolilor cronice, tratamentul în timp util al infecțiilor intrauterine (rubeolă, toxoplasmoză), infecția cu HIV la mamă, aceste probleme pot fi evitate. Pentru nașterea unui copil sănătos, femeia trebuie să înceteze să mai folosească substanțe cum ar fi alcoolul, fumatul și utilizarea medicamentelor periculoase timp de încă trei luni înainte de concepție.