De aproape 100 de ani în urmă, Crile a introdus conceptul de rezecție cu un singur bloc în chirurgia capului și gâtului, procentul de vindecare pentru cancerul capului și gâtului a crescut semnificativ. Cu toate acestea, ca urmare a acestei abordări, au apărut frecvente defecte de expunere post-expunere. La începutul secolului al XIX-lea, aceste defecte fie închise în primul rând, sau lăsat să se vindece prin intenție secundară, care de multe ori a dus la paralizarea funcțiilor perturbate ale gurii. Reducerea țesuturilor moi înconjurătoare după rezecția complexe a dus la deplasarea maxilarului inferior, malocluzii, care este adesea însoțită de tulburări de vorbire, de mestecat și înghițire.
Treptat, a devenit clar că gravitatea consecințelor negative asociate cu rezecția maxilarului inferior, variază în funcție de localizarea defectului. defecte mandibulare frontale însoțite de distrugerea structurii, ca rezultat colapsul cailor respiratorii, tulburări ale funcției profundă gura și aspectul facial. În schimb, defecte laterale extinse duc la o schimbare a mandibulei, durerea și ocluzia defectuoasă. În ciuda acestor efecte, un clar avantajele terapeutice ale rezectii extinse au fost evidente. cosmetice profundă și anomalii funcționale asociate cu complexul prin indepartarea tesutului incurajat tentativelor repetate de a atenua efectele segmentale mandibuloektomii folosind diferite metode reconstructive.
Scopul principal al reconstrucției maxilarului inferior este de a restabili funcțiile oromandibulare ale pacientului la un nivel dureros. În plus față de păstrarea dinților și participarea la mestecat, mandibula joacă un rol critic în sprijinirea limbii și a gâtului, oferind astfel permeabilitatii cailor respiratorii. În chirurgia reconstructivă modernă a maxilarului inferior, se utilizează implanturi aloplastice, grefele osoase necroinabuste autogene, plăcile reconstructive și transplantul de țesut liber; totuși, fiecare caz trebuie evaluat critic, ținând cont nu numai de mărimea și localizarea defectului, ci și de patologia bolii subiacente și de problemele medicale concomitente.
alloplasts
Aloplastele utilizate pentru reconstrucția defectelor după mandibularectomie pot fi împărțite în distanțiere, dispozitive în formă de punte pentru defecte de umplere și plăci reconstructive. Îmbinările temporare, cum ar fi cuțitele Kirschner și pinii Steinmann, împiedică căderea cârpei de acoperire. Acestea sunt introduse în spațiul medular al segmentelor osoase proximale și distale. Pentru a spori stabilitatea struturilor, se folosesc șuruburi de reținere și tehnici de contur, dar rezultatele sunt dezamăgitoare. Această metodă de reconstrucție a fost în mare parte abandonată datorită stabilității insuficiente, erupției exterioare și unei incidențe inacceptabile a infecției.
Alternativ, suprapunerea defectelor de poduri de continuitate mandibulare pot fi folosite mijloace, cum ar fi un opritor de plasă (fig. 1). Se taie jgheab metalic sau poliuretan, care este montat în loc, în scopul de a reproduce dimensiunile exacte ale defectului. Jgheabul este fixat cu șuruburi sau sârmă, atunci acesta poate fi plasat grefa osoasa fragmentat si acopera tesutul perfuzată (lambou musculocutanat pe picior). Jgheaburile au deschideri care permit revascularizare; cu toate acestea contaminare saliva poate suprima osteointegrare și duce la resorbția grefei.
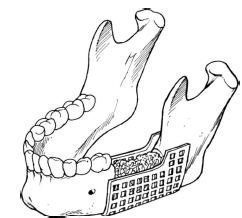
Fig. 1. jgheab de ochiuri pentru reconstrucția defectului lateral al maxilarului inferior. Suportul detașabil de plasă de titan este umplut cu o grefă osoasă fragmentată.
În prezent, cel mai frecvent utilizat tip de materiale aloplastice sunt plăcile reconstructive. Plăcile și șuruburile reconstructive din titan, singure sau cu grefe osoase, oferă o metodă fiabilă de fixare pe termen scurt (figura 2). Aceste plăci pot fi adaptate la diferite defecte ale maxilarului inferior și pot efectua o reconstrucție rapidă; Cu toate acestea, în cazul în care plăcile sunt montate pe os iradiat sau oasele lăsate pe o lungă perioadă de timp, există probleme, cum ar fi plăci de erupție și de fractură. Acest lucru este posibil în special în funcționarea maxilarului inferior, unde placa este expusă forțelor de mestecat. Deși adăpostul plăcii reconstructive cu un mușchi de alimentare cu sânge poate întârzia expunerea plăcii, incidența erupției rămâne la 45%.
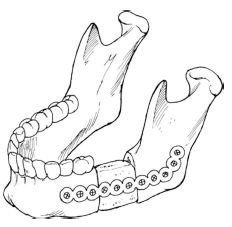
Fig. 2. Placă reconstructivă și grefă osoasă nekrovosnabzhayemy pentru reconstrucția defectului lateral al maxilarului inferior.
În cele din urmă, atunci când se realizează reconstrucția unei plăci metalice, nu este posibilă instalarea implanturilor dentare osseointegrate; prin urmare, acest tip de reconstrucție nu asigură reabilitarea dentară, care este necesară pentru o restaurare optimă a funcției gurii. Ca grup, aloplastele reprezintă un remediu simplu și temporar pentru suprapunerea defectelor laterale mici și medii ale maxilarului inferior. Cu toate acestea, defectele mai mari și mai complexe ale mandibulei anterioare necesită metode de reconstrucție mai drastice.
Bărci osoase
De-a lungul erei reconstructiva, transplantul de os a fost cea mai sigura metoda de reconstrucție pe termen lung a mandibulei. grefe de piele pot fi clasificate ca vascularizat și avasculară. Această secțiune este dedicată nekrovosnabzhaemym grefă osoasă poate fi autolog, omoloage și xenogenice. În prezent, cel mai frecvent utilizate grefe osoase autologe. Tipic răspuns „grefă contra gazdă“ imunologică inhibă proprietăți osoase formarea de grefe omoloage sau xenogeneice și, ca urmare, limitează utilizarea lor în reconstituiri moderne ale mandibulei.
Grafice osoase autologe
Oulul osos este considerat a fi cel mai osteoinductiv material și este cel mai puțin susceptibil la respingere. Ca rezultat, este recunoscut ca standardul de aur pentru tratamentul defectelor limitate la maxilarul inferior. Autograftele sunt luate din anumite site-uri donatoare (tabelul 1). Autograftul poate fi administrat în trei forme: spongios, cortical și spongios-cortical. Localizarea defectului deseori dictează tipul de transplant necesar reconstrucției.
Locurile donatoare: os autogen
Craniul craniului
nervură
Oasele iliace
tibia
Fibroblast os
umăr
Umăr de os
Radial Bone
Plusul
Transplanturile dintr-un os spongios constau din măduvă osoasă și matrice de măduvă osoasă. Acestea conțin cea mai mare concentrație de celule viabile și, ca rezultat, au cel mai mare potențial osteogenic. Suprafața mare a matricei spongioase permite revascularizarea rapidă, ceea ce oferă cea mai bună șansă pentru supraviețuirea transplantului. Cu toate acestea, deoarece aceste grefe au componenta corticală, ele nu au o sursă de rigiditate structurală, și trebuie să se bazeze pe o copie de rezervă este aproape, cum ar fi o căptușeală plasă.
În contrast, grefele corticale constau din os lamelar, care constă în principal din osteocite. Structura densă a acestui transplant nu contribuie la revascularizare; prin urmare, osteocitele poartă rar un transplant.
Sprâncenele corticale spongioase constau din segmente corticale și spongioase (Figura 3). Aceste transplanturi poartă o combinație ideală de os cortic semnificativ structural și osoasă spongioasă cu osteoblaste viabile. Cu toate acestea, segmentul cortic al osului poate inhiba revascularizarea rapidă necesară pentru integrarea grefei și, ca rezultat, poate reduce incidența grefării acestor grefe.
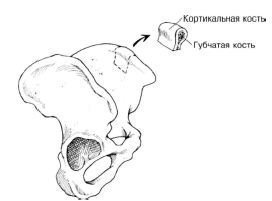
Fig. 3. Grefa de Nekrovosnabzhaemy de la ilium. Blocul spongio-cortic este alcătuit din cortexul exterior și stratul spongios interior.
Fiecare dintre cele trei tipuri de grefe osoase autologe are avantajele și dezavantajele sale. grefele corticale oferă o structură osoasă densă necesară pentru reconstrucția zonelor portante; Cu toate acestea, ele nu permit revascularizare și, prin urmare, au tendința de a resorbția. Dimpotrivă, grefe osoase spongioase oferi poros cu suprafață mai mare, ideal pentru revascularizare și, în consecință, pentru formarea de os nou, dar aceste transplanturi nu sunt o componentă structurală. Ceea ce pare perfect echilibrat - autolog grefe spongioasă-corticale - poate întârzia revascularizare și suferă resorbția, în special în iradiate sau expuse la zonele de saliva anterior. In timp ce fiecare dintre aceste transplanturi are locul ei în reconstrucție a scheletului facial, dintre care niciunul nu este ideal pentru restaurarea mandibulei.
Grații osoase omoloage
Grafurile osoase omoloage sunt prelevate din organisme din aceeași specie. Din cauza incomodării complexului principal de histocompatibilitate, aceste grefe sunt străine. Pentru a reduce antigenicitatea transplanturilor, se utilizează liofilizarea preliminară, iradierea și înghețarea; prin urmare, spre deosebire de autostole, aceste transplanturi nu transportă osteoblaste viabile. Se crede că aceste transplanturi poartă elemente osteoinductive; stimularea celulelor polipotente ale organismului perceptiv la diferențierea în celule formatoare de os. Grafurile osoase omoloage sunt de obicei plasate într-un suport biodegradabil atunci când nu există posibilitatea de a obține autostyticitate.
Xenogeneze grefe osoase
Transplanturile bovine xenogene au fost populare în anii 1950. Cu toate acestea, ele nu mai sunt folosite din cauza relațiilor antigenice cu organismul gazdă.
Eric M. Genden, Daniel Buchbinder și Mark L. Urken
Reconstrucția maxilarului inferior și a implanturilor osseointegrate