În unele cazuri, este necesar să se utilizeze antibiotice împotriva acneei, deoarece alte metode nu dau rezultatul dorit. Medicamentele antibacteriene reprezintă un instrument eficient pentru tratarea formelor lungi și severe de boli pielii pustuloase. Cu ajutorul lor, puteți clarifica aproape complet fața acneei în câteva zile. Antibioticele reduc răspunsul inflamator și reduc probabilitatea de evoluție a bolii. Medicamentele antibacteriene trebuie utilizate numai conform indicației medicului, deoarece afectează negativ activitatea organelor interne și reduc imunitatea.
De ce sunt prescrise antibioticele pentru tratamentul acneei
Cel mai adesea, dezvoltarea acneei este asociată cu o activitate înaltă a acneei propionibacteriene, care face parte din microflora umană normală. Cantitatea lor mică este constantă în gurile foliculilor de păr și glandelor sebacee. Propionibacterium acne se referă la o microfloră patogenă condiționată. Ei dobândesc proprietăți patogene atunci când funcțiile barieră ale pielii sunt slăbite.
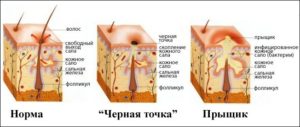
Principalul motiv pentru apariția acneei este sebumul excesiv produs de glande
Cel mai adesea activitatea propionibacteriilor crește atunci când glandele sebacee încep să producă o cantitate excesivă de sebum. Datorită activității intense a glandelor sebacee, gura foliculilor este înfundată și sunt create condiții ideale pentru reproducerea bacteriană intensivă. Produsele propionibacteriilor cu activitate vitală au un efect iritant asupra pielii și contribuie la dezvoltarea acneei.

În plus față de propionibacterii pe piele sunt alte tipuri de bacterii. Acoperisurile de piele conțin multe componente grase și proteice, care sunt mediul nutritiv pentru diferite microorganisme. În studiul microflorei normale a pielii, a fost detectată o contaminare ridicată cu stafilococi. Reprezentanților permanenți ai florei bacteriene a pielii includ stafilococi albi și epidermici.
Majoritatea oamenilor de pe piele au, de asemenea, tipuri diferite de microorganisme care nu aparțin unei flori bacteriene constante (stafilococi, inclusiv aur, streptococi și bastoane). Toate tipurile de microorganisme nu provoacă boli, în timp ce numărul lor este mic. Cantitatea excesivă de sebum, reproducerea intensivă a propionibacteriilor și iritarea pielii contribuie la activarea tuturor microorganismelor. Ele încep să se înmulțească intens, să elibereze substanțe toxice și să provoace erupții cutanate.
Agenții cauzali ai bolilor peloase severe ale pielii în marea majoritate a cazurilor sunt stafilococi și streptococi. Procesul purulente mai puțin frecvent se datorează activității proteazelor vulgare și Pseudomonas aeruginosa. Bacteriile patogene intră în piele din mediul extern. Ele colonizează pielea, funcția de barieră a acesteia fiind slăbită de activitatea microflorei oportuniste.
Antibioticele au bacteriostatic (oprirea reproducerii) și acțiunea bactericidă asupra bacteriilor (le distruge).
În ce cazuri sunt prescrise antibioticele?
În prezența unei forme moderate și severe de acnee, însoțită de un proces inflamator pronunțat, se recomandă utilizarea antibioticelor pentru uz extern. Acestea permit reducerea semnificativă (până la 90%) a numărului de propionibacterii și a reprezentanților microflorei nespecifice (streptococi, stafilococi și tije).
Antibioticele sistemice sunt prescrise în cazurile în care se observă o zonă cu leziuni mari. Pustulele sunt localizate nu numai pe față, ci și pe partea mare a spatelui, pe piept, pe umeri. Indicarea utilizării medicamentelor sistemice antibacteriene este prezența formelor infiltrative și chistice de acnee, leziuni profunde ale pielii.
Antibioticele sistemice pentru acnee pot fi aplicate atunci când terapia externă nu dă rezultatul dorit.
Cum de a alege medicamente pentru a trata acnee

Înainte de a cumpăra un antibiotic, trebuie să consultați un medic
În cazul în care studiul microbiologic nu a fost efectuat pentru tratamentul acneei cu ajutorul antibioticelor, care au o activitate antibacteriană relativ ridicată împotriva propionibacterii și a altor agenți patogeni probabil boli ale pielii pustulare. În cazul în care agenți patogeni care declanșează acnee, identificat și determinat sensibilitatea lor la antibiotice, utilizate terapia cu antibiotice directionate.
La selectarea agenților antibacterieni de acnee prefera acele medicamente care sunt capabile să penetreze în vatra infecțioasă și acumulat într-o cantitate care depășește substanțial concentrația minimă inhibitoare a unui antibiotic pentru un anumit agent patogen.
Medicul alege medicamentul cel mai sigur, depășind doza de care nu va duce la crearea de concentrații periculoase pentru organismul din sânge și alte țesuturi.
Atunci când se alege un medicament, se ia în considerare toleranța, biodisponibilitatea și rata de absorbție. Preferați medicamente cu un timp de înjumătățire prelungit (acest lucru vă permite să reduceți numărul de recepții pe zi) și un efect slab asupra microflorei intestinale.
Pentru tratamentul acneei utilizați 3 grupe de agenți antibacterieni: tetracicline, macrolide, lincosamide.
Utilizarea tetraciclinelor
Preparatele pe bază de tetraciclină sunt disponibile sub diverse forme
Tetraciclinele au un spectru larg de activitate antibacteriană. Și, deși recent, multe microorganisme au dezvoltat rezistență la medicamentele din acest grup, propionibacteriile își păstrează sensibilitatea față de acestea. Preparatele din grupul tetraciclinic au un efect bacteriostatic. Ei încalcă sinteza proteinelor într-o celulă microbiană.
Tratamentul acneei cu antibiotice din grupul tetraciclinic începe cu doze mici. O concentrație scăzută de substanță activă blochează sinteza propionibacteriilor de enzime bacteriene (lipaze). Ca urmare, efectul iritant asupra pielii scade și inflamația din glandele sebacee scade. Atunci când se utilizează doza minimă, preparatele din grupul de tetraciclină sunt bine tolerate și rareori cauzează reacții adverse. Cu toate acestea, efectul bacteriostatic la concentrații scăzute de antibiotice nu este atins.
Dermacol crema de tonifiere este acum în vânzare din nou
Comandați cele mai bune remedii pentru acnee și pete negre chiar din SUA. Garantam cele mai bune preturi si livrare foarte rapida. Citiți recenziile cumpărătorilor reali, apoi comparați prețurile pentru aceleași produse în orașul dvs. și alegerea va fi evidentă. Toate produsele sunt certificate și sunt produse ecologice.
Pentru a reduce numărul coloniilor de organisme patogene, utilizați doze mai mari (bacteriostatice). O astfel de terapie poate determina tulburări ale sistemului digestiv (greață, vărsături, diaree), au un efect negativ asupra ficatului și a pancreasului.
Antibioticele din grupul tetraciclinic în dozele bacteriostatice pot provoca boli fungice (candidoză) și pot determina o creștere a sensibilității la radiațiile ultraviolete (fotosensibilitate). În timpul terapiei și timp de o săptămână după ce ar trebui protejat de lumina soarelui. Trebuie să refuzăm să vizităm solarul, fotografia și terapia cu laser.
Nu este recomandat să luați tetracicline cu retinoizi, contraceptive hormonale, anticonvulsivante și antidiabetice.
Preparate de tetracicline în tratamentul acneei

Doxiciclina este adesea folosită în lupta împotriva acneei
Pentru a trata acneea, un medic poate prescrie Tetraciclina. Medicamentul trebuie administrat de 4 ori pe zi. Biodisponibilitatea tetraciclinei este redusă de 2 ori sub influența alimentelor. De aceea, ar trebui să beți o jumătate de oră înainte de a mânca. Medicamentul este excretat în principal de rinichi. În caz de încălcare a rinichilor, nu este prescris. Durata tratamentului cu tetraciclină poate depăși 3 luni.
Mult mai des, acneea este preferată de un alt medicament din grupul de tetraciclină - doxiciclină (Vibramycin, Unidox solute, Medomycin). Doxiciclina are o perioadă de excreție mai lungă decât tetraciclina, deci poate fi administrată o dată pe zi. Biodisponibilitatea acestuia nu depinde de consumul de alimente. Medicamentul se răspândește rapid în țesuturi și fluide ale corpului. Creează concentrații mai mari decât tetraciclina. Doxiciclina este excretată nu numai prin rinichi, ci și prin tractul gastro-intestinal. Prin urmare, poate fi utilizat pentru tratarea pacienților cu insuficiență renală. În cazuri deosebit de severe, tratamentul cu antibiotice începe cu injecții intramusculare. Cursul de terapie durează până la 3 luni.
Recent, în tratamentul acneei, antibioticul Minocycline a fost din ce în ce mai utilizat. Preparatul medicinal pătrunde activ în foliculii piloni și se acumulează în complexul pilosebocite. Aceasta reprima repede cresterea acneei propionibacteriene, comparativ cu alte tipuri de antibiotice din grupul tetraciclinic. Rezistența bacteriilor patogene la Minocycline nu depășește 5%. Reduce în mod eficient creșterea granulelor propionibacteriene, care determină deseori dezvoltarea acneei.
Medicamentul are un efect antiinflamator. Aceasta se datorează suprimării citokinelor proinflamatorii, blocării sintezei în grăsimea pielii a acizilor grași liberi și a lipazelor bacteriene. Consumul de alimente nu afectează biodisponibilitatea antibioticelor. Minociclina este administrată de 1-2 ori pe zi timp de 3 luni. Rareori cauzează reacții adverse.
Pentru uz extern, se utilizează meclociclină. Medicamentul se aplică pe pielea afectată de 2 ori pe zi timp de 1-2 luni.
Utilizarea medicamentelor din grupul de macrolide
Preparatele din grupul de macrolide se eliberează sub diferite forme
Antibioticele din macrolidele de acnee sunt printre cele mai puțin toxice. Reacțiile adverse în utilizarea lor sunt rare. Efectul lor antibacterian se datorează unei încălcări a sintezei proteinelor pe ribozomii celulei microbiene. Macrolidele au un efect predominant bacteriostatic. Ele sunt active împotriva multor agenți patogeni ai bolilor pielii purulente, inclusiv Staphylococcus aureus.
Singurul antibiotic al acțiunii sistemice care este permis pentru utilizare în timpul sarcinii este grupul macrolidic de droguri eritromicină. Alimentele reduc în mod semnificativ biodisponibilitatea medicamentului, deci este luat de 3-4 ori pe zi înainte de mese sau la 2 ore după aceea. Substanța activă este distrusă cu aciditate crescută a stomacului, precum și după consumul de produse lactate. Eritromicina dezvoltă rapid rezistență. La 30% dintre pacienții cu acnee se găsesc tulpini de bacterii rezistente la antibiotice. Aproximativ 95% din stafilococi și 52% din propionibacterii sunt insensibili la medicament. Antibioticele pentru acnee sunt adesea folosite local în combinație cu zinc. Cursul de terapie este de 2 săptămâni.
În cazul formelor chistico-nodale de acnee, se utilizează claritromicină. Alimentele practic nu afectează biodisponibilitatea. Este rapid distribuit în organism, creând concentrații mari în leziuni. Unul dintre metaboliții (produsele de scindare) ale claritromicinei are și activitate antimicrobiană. Îmbunătățește acțiunea antibioticului. Medicamentul este excretat parțial de rinichi, deci nu este prescris pentru pacienții cu insuficiență renală. Claritromicina se administrează de 2 ori pe zi timp de 10 zile.
Pentru a trata acneea la pacienții cu vârsta peste 14 ani, se utilizează Josamycin (Vilprafen). Biodisponibilitatea acestuia are un efect redus asupra consumului de alimente. Medicamentul durează în primele 2-4 săptămâni de 2 ori pe zi, apoi merge la o întâlnire de o singură dată. Tabletele trebuie înghițite cu o cantitate mică de apă. Nu le poți mesteca. Cursul general al terapiei poate fi de 3 luni. Josamicina afectează negativ ficatul. La pacienții cu ciroză hepatică, timpul de înjumătățire prin eliminare crește semnificativ.
Utilizarea lincosamidelor

Lincosamidele sunt rezistente la acidul clorhidric. Ele sunt bine absorbite din tractul gastro-intestinal și distribuite rapid în organism.
Pentru tratamentul acneei, pot fi utilizate lincomicină (Lincocin, Medoglitzin, Neloren). Timpul de înjumătățire al Linkomicinei este de 4-6 ore, deci trebuie administrat la fiecare 4 ore 1-2 ore înainte sau după masă. Tratamentul durează 7-10 zile.
biodisponibilitate mai mare (90%) are un alt grup de lincosamidele clindamicina antibiotic (Dalatsin C, C Dalatsin fosfat Klimitsin). Aceasta arată o activitate ridicată în raport cu majoritatea tulpinilor de propionibacterii. Se administrează la fiecare 6 ore timp de 7-10 zile. Pentru a minimiza efectele negative asupra tractului gastro-intestinal, medicamentul este recomandat să bea în timpul mesei sau bea un pahar de apă. Clindamicina, mai des decât lincomicina, provoacă reacții adverse din tractul gastro-intestinal.
Nu este permis tratamentul simultan al acneei cu antibiotice Klindamycin și Erythromycin. Clindamicina nu este combinată cu vitaminele din grupa B, gluconatul de calciu și sulfatul de magneziu. Utilizarea activă a clindomicinei pentru tratamentul acneei a dus la o creștere a rezistenței la ea a multor tulpini de bacterii.
Recomandări suplimentare
Nu reduceți în mod arbitrar cursul tratamentului, chiar dacă starea pielii sa îmbunătățit semnificativ. Odată cu anularea prematură a medicamentelor, unii patogeni supraviețuiesc și provoacă o nouă agravare a acneei. În acest caz, bacteriile supraviețuitoare vor dezvolta rezistență la tratament cu acest tip de antibiotic. Prin urmare, pentru tratamentul acneei va fi necesar să se aleagă alte antibiotice din acnee și să se utilizeze concentrații mai mari de substanță activă. Un astfel de tratament poate avea un efect negativ asupra întregului organism.