În SUA, peste 400.000 de decese anuale sunt clasificate ca fiind bruște și sunt cel mai probabil cauzate de aritmii. Cea mai periculoasă pentru viață este tahicardia ventriculară. La pacienții cu aritmii ventriculare datorate patologiei coronariene, utilizarea de defibrilatoare cardioverter implantabile (ICD) pentru a preveni moartea subită sa dovedit a fi destul de eficientă.
Studiile clinice Stopul cardiac Studiu Hamburg (CASH), antiaritmice Versus implantabil Defibrilatoare (AVID), mai multe centre nesusinută Tahicardie Trial (MUSTT), canadian implantabil Studiu Defibrilator (CIDS) și Multicenter automatic defibrilator Implantarea Trial (MADIT) a demonstrat beneficiile utilizării unui defibrilator cardioverter implantabil înainte medicamente și numai de studiu de bypass coronarian Patch Trial, comparând rezultatele CABG și CABG cu ICDs, a arătat nici un avantaj al folosirii acestuia din urmă.
Fiziologia tahicardiei ventriculare
Dupa infarct miocardic format cicatrice țesutului conjunctiv în cazul în care viteza de transmisie a semnalului electric este încetinit și creează posibilitatea unei game de reintrare, care poate fi întrerupt de medicamente antiaritmice, cateter sau ablatie chirurgicala. Alte forme de tahicardie ventriculară și fibrilația ventriculară cauzate de automatism încălcare consecutivă ischemiei miocardice, a crescut la stânga stres peretelui ventricular și induce cardiomyocytes deteriorate miopatice. Clasa de utilizare I medicamente antiaritmice dupa un infarct miocardic poate crește rata mortalității datorate efectelor proaritmice.
CHD pacienti cu relativ bune ale funcției ventriculare și aritmii ventriculare, care sunt declanșate de exerciții fizice cu dovedit la acest punct ischemie, revascularizare miocardică singur, eliminand ischemie ca posibila declanșare de tahicardie ventriculară, îmbunătățește prognosticul. Efectuat după examinarea electrofiziologic CABG identifica pacienții care vor necesita în continuare implantarea unui ICD.
O altă abordare în tratamentul tahicardiei ventriculare deține transpredserdnoy cartografia asupra inimii intacte, permițând o imagine mai completă a aritmiei într-o perioadă relativ scurtă de timp. În acest scop, cilindrul cu un număr mare de electrozi, care este introdus printr-o mica incizie a atriului stâng și valva mitrală în ventriculul stâng și umplut pentru a realiza un contact bun între electrozi cu endocardul. Presiunea din balon este controlată pentru a preveni ischemia subendocardică.
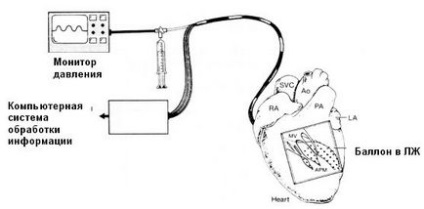
Cartografierea endocardică a ventriculului stâng
Informațiile primite sunt reprezentate ca o serie de cartele isosincronice cu marcaj de culoare în timp real. Stimularea electrică în puncte specifice ale endocardului ventriculului stâng relevă nu numai site-ul responsabil pentru inducerea tahicardiei ventriculare, dar, de asemenea, o zonă în care există o serie de re-intrare. Pe cartograme este reprezentat într-o formă umbroasă. Acest site este supus ablației.
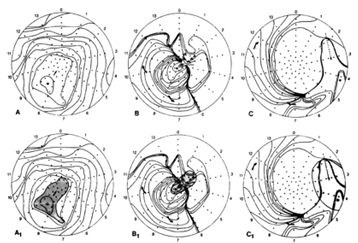
Rezultatele cartografiei endocardice a ventriculului stâng
Rezultatele studiilor de cartografiere arată că regiunea este responsabilă pentru dezvoltarea tahicardiei ventriculare, situată de obicei în zona de frontieră dintre miocardic viabilitatea și post-infarct cicatrice și corespunde prezenței fibrelor miocardice vii în țesutul fibros. Majoritatea pacienților cu boală arterială coronariană și scăderea funcției ventriculare ventricular aritmii de focalizare artimogene este situat în septul interventricular în akinezie sau infarct dischineziei la apexul zona inimii.
Deoarece maparea - un proces laborios care necesită echipament specializat în mai multe centre folosesc o abordare vizuală pentru eliminarea focarelor de tahicardie ventriculară. Constă în rezecția cicatricei (anevrism) cu o reconstrucție ulterioară a cavității ventriculare stângi. Localizarea cicatrice miocardic în septul interventricular în apropierea mușchiului papilar posterior poate limita cantitatea de rezecție și extinderea acesteia cu ulterioara valva mitrală protetice reduce supraviețuirea pacienților în perioada postoperatorie târzie.
Diferite metode alternative elimina pungilor tahicardie ventriculară bazate pe distrugerea țesutului în zona de graniță dintre cicatrice miocardic viabil și, de asemenea, au efecte adverse asupra structurii și funcției ventriculului stâng. Astfel de metode includ:
- rezecția endocardică (eliminarea cicatricei vizuale intracardiace);
- cryoablation. Adâncimea afectării țesuturilor obținută prin crioablație depinde de temperatură și expunere. Folosind o sondă de 15 mm răcită la -60 ° C, cu o expunere de 2 min. a dus la distrugerea țesutului cu o adâncime de 2 mm cu perfuzie normotermică și până la 6 mm - cu cardioplegie la rece;
- cu laser;
- radiofrecventa ablatie.
Cu cât procedura este mai practicată, cu atât mai puțin probabil este recaderea tahicardiei ventriculare. Cu toate acestea, deteriorarea suplimentară poate avea un efect negativ asupra funcției ventriculului stâng sau a supapei mitrale.
O parte importantă a abordării chirurgicale la pacienții cu boală coronariană, aritmii ventriculare și funcția ventriculului stâng redusă, în plus față de ablația focarelor aritmogene si revascularizare miocardică este remodelarea ventriculului stâng și restaurarea competenței valvei mitrale. După eliminarea siturilor aritmogene trebuie să fie reconstruite ventriculul stâng cu restaurarea metodelor sale de mărime și geometrie folosind normale descrise anterior. reconstrucție mitral folosind diferite tipuri de materiale plastice, de regulă, elimină eșecul supapei. Avantajele potențiale ale acestei abordări în reducerea tensiunii din stânga peretelui ventricular și miocardului scade consumul de oxigen. Schimbarea orientarea fibrelor miocardice duce la creșterea contractilitatea acestuia. descărcare manuală cu dilatarea reducerea stâng opus peretelui ventricular poate preveni, de asemenea, aritmii.
Rezultatele tratamentului chirurgical
Pacienții cu tahicardie ventriculară aparțin grupului cu risc crescut. Fracțiunea medie a ejecției ventriculului stâng al pacienților operați este de 25-30%. Mortalitatea spitalului în efectuarea reconstrucției complexe, inclusiv ablația focarelor aritmogene, variază între 2% și 10%. Factorii de risc pentru rezultatele adverse includ vârsta avansată, fracțiunea de ejecție scăzută, insuficiența cardiacă severă și infarctul miocardic inferior în anamneză. Recurența de aritmie a fost observată la 10-20% dintre pacienți, libertate de la moarte subită în timpul de 5 ani perioada de urmarire a fost de 90%, rata de supraviețuire - 70-80%. Pacienții cu tahicardie ventriculară recurentă au nevoie de tratament cu amiodaronă sau cu implantare ICD.
Ablația prin cateter elimină tahicardia ventriculară la 82% dintre pacienți. Mortalitatea imediată este de 1,8%, dar 8% dintre pacienți dezvoltă complicații, inclusiv șoc, ischemie miocardică acută sau tamponadă pericardică. 5 ani de supraviețuire este de 49%, iar recăderile de tahicardie ventriculară sunt observate la 72% dintre pacienți. Din datele furnizate, se poate observa că rezultatele ablației cateterului sunt semnificativ inferioare rezultatelor tratamentului chirurgical complex.
Numeroase studii clinice randomizate comparând rezultatele implantare de defibrilator cardioverter și reconstrucția chirurgicală complexă la pacienți cu aritmii ventriculare și a fracției de ejecție redusă, a arătat că rata de supraviețuire la 5 ani în grupul de pacienți cu ICD a fost de 60%, ceea ce este semnificativ mai mică decât în grupul chirurgical.
Astfel, pacienții CHD cu fracție de ejecție scăzută și tahiaritmiilor ventriculare abordare chirurgicală complexă este recomandată pentru a finaliza revascularizare a miocardului, remodelarea ventriculului stâng și plastia valvei mitrale in asociere cu ablatie chirurgicala a focarelor arrhythmogenic. În timpul intervenției chirurgicale, septul trebuie examinat pentru cicatrizare. Acestea din urmă ar trebui să fie rezecate cu crioablație de-a lungul periferiei liniei de rezecție. Postoperator, studiul electrofiziologic și a recomandat în cazurile de tahicardie ventriculară în timpul testelor de provocare arată utilizarea amiodarona sau implantarea unui defibrilator cardioverter.
Cardioverter-defibrilator implantabil
În ultimii ani, a existat un progrese tehnologice semnificative în proiectarea ICD: de viață a bateriei a fost crescut de mai mult de 5 ani, mărimea și greutatea sunt reduse la valoarea stimulatorului cardiac. electrozii epicardiali, necesitând toracotomie, au devenit endocardiali cu posibilitatea unei descărcări în două faze. Acum puteți programa funcțiile inerente ex - păstrarea ECG, VVI, DDD și antitahikarditicheskaya funcții, etc. Acest lucru a permis reducerea semnificativă a traumatismului operației și îmbunătățirea rezultatelor pe termen lung. Eficacitatea terapeutică a ICDs este bine dovedit, dar ICD scump (000-12 000 $ 6), necesită o schimbare a stilului de viață și provoacă disconfort, astfel încât fezabilitatea implantare sale profilactice este controversată.
Implantarea unui defibrilator cardioverter este indicat la pacienții care au suferit un stop cardiac înregistrat în absența infarctului miocardic acut și la pacienții cu absența efectelor de medicamente antiaritmice sau care nu sunt supuse ablatie chirurgicale pe rezultatele studiilor electrofiziologice. Cu toate acestea, mulți pacienți care au avut stop cardiac după stimulare provocatoare nu se dezvolta tahicardie ventriculară, la alți pacienți cu antecedente de sincopă - dezvoltarea provocat tahicardie ventriculară, dar nu și manifestări clinice de aritmii. În acest sens, după studiile MADIT și MADIT II, au fost extinse indicațiile pentru implantarea ICD. Ca o dovadă în plus a sugerat provocat tahicardie ventriculară, tahicardie ventriculară perioade scurte de contractilitate scăzută sau miocardice (fracție de ejecție <30%) у больных с инфарктом миокарда в анамнезе.
Cardioverter-defibrilator implantabil
ICD utilizează două sisteme de electrozi: una pentru percepția semnalului ventricular sau stimularea acestuia, cealaltă pentru furnizarea energiei de defibrilare. Aceste sisteme sunt de obicei bipolare, dar unele ICD utilizează un electrod ventricular unipolar. Toți electrozii utilizați au o fixare activă. Algoritmul software permite diferențierea aritmiilor supraventriculare de tahicardia ventriculară. În acest scop, se folosește suplimentar electrodul bipolar atrial, care, dacă este necesar, asigură stimularea atrială. Pacienții cu un prag ridicat de defibrilare sunt suplimentar cu un electrod hipodermic.
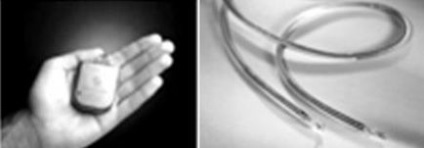
Cardioverter-defibrilator implantabil cu electrozi
Kardiverter defibrilator implantabil cuprinde o baterie de mare energie și condensator pentru a crește la 600-800 W tensiunea de ieșire (35-40 jouli). Fazele cu două faze (faze pozitive și negative) scad eficiența defibrilației. Dispozitivul include circuite integrate și o antenă de telemetrie și suportă o gamă largă de funcții programabile de diagnosticare și terapeutică.
Majoritatea pacienților care necesită implantare ICD prezintă un risc ridicat de intervenție chirurgicală. Pregătirea preoperatorie vizează prevenirea ischemiei miocardice, tratamentul insuficienței cardiace și a bolilor concomitente. Deoarece ischemia miocardică are un risc mai mare decât fracția de ejecție sub 15%, implantarea ICD este uneori efectuată pe fundalul PTCA și contrapulsării.
Tehnica operației nu diferă de implantarea EKS. Cea mai dificilă parte a operației de implantare ICD pentru pacient este apariția și stoparea tahicardiei ventriculare. În cazurile în care sunt necesare evacuări defibrilatoare multiple, se utilizează anestezie endotraheală. Pentru prevenirea deteriorării sistemului datorită arcului electric la un defibrilare extern electrozi defibrilare cutanate nu trebuie să fie amplasate în imediata apropiere a ICD.
O fâșie de 6 cm în zona subclaviană din s.deltopectoralis este expusă la vcefalica. Electrozii sunt ghidați prin introducerea la partea superioară a ventriculului drept și a atriumului drept și sunt fixați. Aceste manipulări pot provoca fibrilația ventriculară. Se efectuează eșantioane standard ale pragului de defibrilare a stimulatorului cardiac și valoarea potențialului intracardiac. În acest moment, se efectuează o fluoroscopie constantă pentru a monitoriza posibila deplasare a electrodului, în special dacă este necesară defibrilarea externă în acest moment.
Măsurarea pragului defibrilare necesită inducerea tahicardiei ventriculare. Pragul trebuie să fie cu cel puțin 10 J mai mic decât puterea maximă a ICD. Dacă pragul defibrilare cu dispunerea optimă a electrozilor intracardiace peste acest nivel necesită utilizarea electrodului subcutanat suplimentar pentru o mai bună distribuție a fluxului de energie a pereților laterali ai ventriculului stâng. Măsurarea pragului de defibrilare poate provoca o scădere a debitului cardiac.
pneumotorax din stânga, care poate rezulta din puncție erori tehnice subclavie vena este un izolator puternic, crește în mod semnificativ pragul de defibrilare și poate cauza cardioversie ineficiente. Acest lucru ar trebui să fie luate în considerare, deoarece alte cauze de mare prag de defibrilare sunt ischemie miocardică, disociere electromecanică, distribuție slabă de descărcare. Incapacitatea de a restabili ritmul este o poziție critică în timpul unei operații care poate necesita un masaj deschis al inimii sau o circulație artificială. până când se găsește o soluție.
Kardiverter defibrilator implantabil este plasat într-un buzunar subcutanat în regiunea mușchiul pectoral major. Dacă este necesar, plasându-l în cadranul din stânga sus a cavității abdominale sub abdominis rectus, în țesutul subcutanat de-a lungul suprafeței anterioare a toracelui se formează un tunel pentru realizarea electrozilor. Recente în siguranță, fixat într-un loc din vena pentru a preveni desfășurarea lor. Prevenirea infecției în timpul operației se realizează prin efectuarea vancomicină intravenos sau gentamicină. Profilaxia cu antibiotice continuă timp de 7 zile prin administrarea orală a cefalosporinelor.
Pentru a confirma stabilitatea operației ICD la 7-14 zile după descărcarea de gestiune din spital, poate fi necesară reexaminarea pragului de defibrilare și a programului. Personalul ar trebui să știe cum să utilizeze un magnet pentru a interzice descărcarea ICD care apare atunci când electrodul este plasat în ventriculul drept sau în aritmia supraventriculară. Verificările cu testarea încărcării generatorului de control al condensatorului, funcțiile senzoriale și stimulative ale ICD sunt efectuate cu 1-3 intervale lunare.
rezultate
Mortalitatea la spital după implantarea ICD este de 1%. Complicațiile includ infarct miocardic, stop cardiac, dislocare electrod, infecție și tulburări de flux venoase.
În perioada postoperatorie, pacienții sunt preocupați de disconfort și de suferință datorate descărcărilor defibrilatorului. În timp ce mulți pacienți sunt pe deplin mulțumiți de posibilitatea salvării de la aritmii maligne, alții sunt în permanență îngrijorați din cauza stresului constant.
Durata de viață a bateriei ICD este mai mare de 60 de luni. Înlocuirea se efectuează sub anestezie locală cu sedare în timpul măsurării pragului de defibrilare.
Eșecul funcției electrozilor progresează cu durata ICD. 50% dintre pacienți au nevoie de înlocuirea electrozilor în timpul perioadei de observație de 10 ani. Cauzele perturbării funcției electrozilor sunt o fractură a electrodului, un prag de defibrilare ridicat, o încălcare a funcției detectorului și un bloc de ieșire. Creșterea pragului de defibrilare se poate datora dilatării inimii, care mișcă ventriculul stâng la stânga, departe de electrod. În timpul perioadei de observație de 2 ani, frecvența de dezvoltare a dislocării electrodului ventricular este de 7%, fractura electrodului este de 6%. De regulă, dezvoltarea acestor complicații dictează înlocuirea electrozilor.
Tratamentul tahicardiei ventriculare utilizând ICD este destul de scump, dar costul terapiei medicamentoase este, de asemenea, semnificativ. O reducere semnificativă a costului generatoarelor ICD este necesară înainte ca această metodă de tratament să fie utilizată pe scară largă.
Prof. MD Ostrovsky Yu.P.