Cauzele dezvoltării
Cea mai frecventă cauză a iridocilitei este infecția coroidului cu agenți infecțioși. Bolile virale, tuberculoza, infecțiile venerice, bruceloza provoacă inflamația irisului și corpului ciliar.
Adesea, bolile sistemice de țesut conjunctiv (artrita reumatoidă, lupusul eritematos sistemic) sunt complicate de iridocilită. De asemenea, această boală se poate dezvolta cu tulburări metabolice (diabet, guta).
Poate că dezvoltarea iridocilitei după traume sau intervenții chirurgicale pe globul ocular.
Cum se dezvoltă boala
Boala se dezvoltă atunci când se deplasează de-a lungul patului vascular în corpul iris și ciliar al agenților patogeni ai infecției, a toxinelor lor, precum și a diverselor alergene. Stabilind pe pereții vaselor, ele determină reacții inflamatorii locale, edeme și întreruperea funcționării normale.
Imagine clinică și simptome
În cursul bolii, se disting forme acute și cronice de iridocilită.
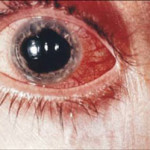
Iridocilita acută se caracterizează prin apariția unor dureri intense în globul ocular, lacrimare, scăderea pleoapelor superioare și durerea de cap. Apare înroșirea sclerei în jurul corneei. Elevul se îngustează, se deformează și reacționează prost la lumină. Iris schimbă culoarea și își pierde claritatea.
După dilatarea elevului cu medicamente, este necesară o formă stelată greșită. Aceasta se datorează faptului că se formează aderențe multiple între iris și suprafața anterioară a lentilei.
Datorită încălcării permeabilității pereților vasculați, umiditatea camerei anterioare a ochiului devine tulbure. În cazurile severe, părțile anterioare ale ochiului sunt umplute cu puroi, corpul vitros devine tulbure.
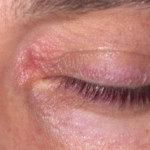
Iridocilita virală acută este caracterizată de un sindrom de durere cu debut rapid, mai puțin pronunțat. Boala începe cu o înroșire ascuțită a sclerei, apariția depunerilor inflamatorii pe cornee.
Deseori, fuziunea marginii pupilerale a corneei cu capsula lentilei. Prognoza în această stare este favorabilă. Recidiva bolii este posibilă.
Cu reumatism, iridocyclitis începe acut și continuă violent. Ambii ochi sunt afectați. Boala este activată în primăvară și toamnă și coincide cu atacurile reumatismale. Caracterizat prin hemoragii multiple în părțile anterioare ale ochiului.
Adesea există multiple aderențe între iris și capsula lentilei. În acest caz, umorul vitros este rareori implicat în procesul inflamator.
Iridocilita cu boli de țesut conjunctiv (de exemplu, cu poliartrita nespecifică) se dezvoltă brusc, dar cursul său este lent. Semnele precoce ale bolii sunt apariția depunerilor mici pe suprafața interioară a corneei.
Pe măsură ce boala progresează, aceste formațiuni devin mai grosiere și mai abundente. Stroma irisului este atrofie. Formează mai multe sinețe și aderențe cu lentilele. De-a lungul timpului, este posibil să se infecteze pupilele, opacificarea vitreului și dezvoltarea cataractei secundare.
Iridocilita cronică se dezvoltă mai des cu infecții virale, tuberculoză, plăgi penetrante ale ochiului. Cursul acestei forme de boală este lent, însoțit de dureri minore și roșeață. Cu toate acestea, procesele de exudare (acumularea fluidelor inflamatorii), modificările în corpul vitros și atrofia globului ocular sunt mai pronunțate.
Posibile complicații
- Cataracta secundară
- Infecția elevului
- Creșterea irisului cu capsula anterioară a lentilei, cu încălcarea fluxului de lichid intraocular și dezvoltarea glaucomului secundar
- Atrofia globului ocular
- Detașarea retinei
- Abcesul vitrosului
Diagnosticul bolii
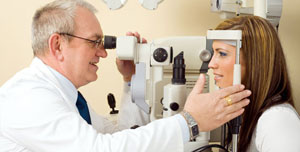
Diagnosticul se face pe baza plângerilor pacientului, a palpării globului ocular și a examinării camerei anterioare. Când sunt văzute într-o lampă cu fantă, celulele inflamatorii (precipitații) se acumulează pe suprafața interioară a corneei. Se dezvăluie turbiditatea fluidului din camera anterioară a ochiului.
Odată cu dezvoltarea unui proces purulente între cornee și iris, se găsește un grup de puroi (hipopion) sub forma unei benzi sau a unei semilune galbene. Dacă există o ruptură a vaselor în zona irisului, umiditatea camerei anterioare devine roșie sau maronie (hyphema).
În timpul examinării irisului, se detectează netezimea modelului, culoarea sa se schimbă în comparație cu ochiul sănătos. Elevul este adesea îngustat, reacționează lent la schimbările de lumină, în prezența aderențelor poate fi o formă neregulată în formă de stea.
Datorită întreruperii sintezei fluide normale de către corpul ciliar, presiunea intraoculară este redusă. Dar, cu fuziunea completă a marginii pupilerale a irisului cu capsula anterioară a lentilei, debitul normal de umiditate este perturbat, presiunea intraoculară crește.
Despre cauzele așa-numitelor "muște înaintea ochilor" și modalitățile de a trata acest simptom neplăcut, puteți afla în acest articol.
Tratamentul iridocilitei
Succesul la tratament se realizează odată cu detectarea în timp util a cauzei bolii. În acest scop se efectuează o examinare clinică generală, se stabilesc consultări cu specialiști îngusti adiacenți.
Tratamentul iridocilitei este complex și suficient de lung. Scopul său este de a reduce inflamația, de a reduce formarea exudatului, de a preveni apariția aderențelor. Tratamentul inițial este inițiat, cu atât mai mică este probabilitatea apariției unor complicații complicate.
Grupuri de medicamente aplicate:
- elevii expansivi
- preparate hormonale sub formă de unguente și picături
- antibiotice și medicamente antivirale
Un efect bun în tratament este dat de procedurile fizioterapeutice - electroforeza, UHF, încălzirea.
Măsuri preventive
Prevenirea iridocilitei se încheie în detectarea și tratarea în timp util a bolilor, refacerea focarelor de infecție cronică.