Defectul septului aoropulmonar - comunicarea intrapericardiană între aorta ascendentă și artera pulmonară (LA). Rare este de 0,2-0,3% din cazurile de toate defectele cardiace congenitale (CHD). Această anomalie a fost descrisă pentru prima dată de Elliotson în 1830.
Embriologie. În cazul în care un rol principal defect de partiții aortolegochnoy aparține ofilirea și lipsa de partiții aortolegochnoy. Separarea primitivă sau embrionare, trunchi arterial in aorta ascendenta si trunchiul pulmonar se realizează prin formarea pereților arteriali primare, care are loc distally și proximally - datorită înălțimii partitie trunkalnoy (între 6-7 săptămâni de viață fetale). În cazul încălcării acestui proces, apare un defect al septului aoropulmonar.
Criteriile patologice și anatomice pentru acest defect sunt prezența comunicării între interiorul aortei ascendente și trunchiul pulmonar; prezența a două inele fibroase izolate ale supapelor aortice și pulmonare cu secțiuni de plumb formate ale ventricolelor corespunzătoare. Forma, localizarea și dimensiunea defectelor pot fi diferite.
În NTSTSH ei. AN Bakuleva RAMS se acceptă următoarea clasificare a defectului:
1. Defecțiunea se află în partea de mijloc a septului aoropulmonar la o distanță suficientă de sinusurile Valsalvei și are margini pronunțate. PLA și LLA se îndepărtează normal și distal față de marginea superioară a defectului.
2. De fapt, o fereastră aortolegochnoe, raspolosepnoe direct deasupra sinusurilor de Valsalva.
3. Defecțiunea este localizată în partea distală a septului aoropulmonar, departe de sinusurile Valsalvei. Partea proximală a septului este parțial formată. Ramurile LA se deplasează în regiunea vârfului defectului.
4. Defectul este localizat distal și captează zona de plecare a submarinului astfel încât aorta ascendentă să fie raportată atât din LA, cât și din submarin.
5. Nu există complet septum aorto-pulmonar, ramurile LA se îndepărtează de peretele posterior al vasului comun, dar valvele aortei și LA sunt dezvoltate în mod normal. Prezența ultimului factor și absența VSD ne permit să diferențiem acest defect de trunchiul arterial comun.
De obicei, găsit unul, cel puțin două defecte pot să apară asociere cu alte CHD: patent ductului arterial (PDA), transpunerea vaselor mari (TMS), stenoza aortica subvalvulara, si altele.
Hemodinamica. Tulburările de hemodinamică sunt similare cu cele din OAA. O descărcare mare de sânge din aorta din LA duce la un ICC și la o suprasarcină a inimii stângi și la LH - și PZ. Amploarea a / în secreția de sânge este determinată de mărimea defectului și de raportul rezistenței vasculare a ambelor cercuri ale circulației. Cu un defect de diametru mare LG observat de la naștere, și este conectat cu transmisia de înaltă presiune la aorta, iar în poziția joasă a defectului - cu transferul puterii ejecție a ventriculului stâng în vasculatura pulmonară.
Cu acest defect, există trei tipuri de reacții ale vaselor MCC la un masiv a / în descărcarea de sânge:
Am tip-involuție fiziologică normală sau oarecum întârziată a vaselor pulmonare după nașterea unui copil cu o scădere treptată a RLS și o creștere a / în secreția de sânge. În acest caz, se găsește o formă hipervolemică de LH.
Tipul II - cu apariția spasmului reflex al vaselor pulmonare, apare o formă mixtă de LH.
Tipul III - absența involuției fiziologice a vaselor pulmonare după naștere este o formă sclerotică degenerativă a LH.
Fiecare tip de răspuns al vaselor pulmonare depinde de caracteristicile individuale ale corpului. În cazul tipului I, se poate aștepta o dezvoltare relativ târzie a modificărilor sclerotice comune (adolescentă și mai târziu). Atunci când modificările de tip II în vasele pulmonare sunt dezvoltate înainte, astfel încât chiar și la copiii mai mici de doi ani, se poate observa LH reziduală după corectarea defectului, datorită prezenței modificărilor sclerotice în vasele pulmonare.
Diagnosticul cusur dificilă și necesită utilizarea unor metode speciale de investigare, deoarece la dimensiuni mici aortolegochnogo clinica Posturi este similar cu o clinica PDA, iar la mare - VSD complicată de LH ridicat.
Clinica. Copiii rămân în urmă în dezvoltarea fizică, sunt palizi, adesea bolnavi de ARI și pneumonie, devin repede obosiți. Uneori, plânsul la un copil dezvăluie cianoza triunghiului nazolabial din cauza unei descărcări reversibile a sângelui. Sunt exprimate fenomenele ND.
În legătură cu prezența hipertrofiei inimii incipiente a LH, ceea ce duce la formarea unei "inimii înghițite". Cu un debit mic de sânge în spațiul intercostal al treilea, tremurul sistolic poate fi palpabil la stânga sternului.
Și imaginea depinde de mărimea descărcării sângelui. Cu o dimensiune mică a mesajului, zgomotul systolodiastolic se aude în spațiul intercostal al treilea-al patrulea, care este detectat numai în 9-15% din cazuri.
Murmurul sistolic liniștit este mai des auzit în a doua treime, mai puțin în cel de-al patrulea spațiu intercostal din stânga sternului. La FCG, este nevoie de 1 / 3-2 / 3 systoles. Am ton normal sau oarecum întărită la vârf. Tonul II este mare, netipărit. Poate exista un ton sistolic al exilului. Uneori, un zgomot proto-diastolic cu scăderea amplitudinii scăzute a eșecului valvei relative LA Graham Still este înregistrat în LA.
Pacienții cu formă ridicată sclerotic LH, de multe ori în a treia decadă a vieții, exprimată în grade diferite cianoză care apar la cea mai mică exercitarea, datorită creșterii și dezvoltării descărcării sângelui încrucișate RL sau invers; "Cocoșul de inimă". Trilul sunet al lui LH este ascultat de: 1) un ton mare, neparticipat II; 2) tonul sistolic al exilului; 3) zgomotul lui Graham Still.
ECG. Axa electrică este normală sau deflectată spre dreapta. La sugarii cu un debit mare de sânge în LA, există semne de hipertrofie a VS, iar semnele de hipertrofie a prostatei sunt minime sau absente. Acest lucru poate servi drept semn indirect care permite diferențierea acestei patologii cu VSD. La copiii mai mari se exprimă supraîncărcarea diastolică a VS și RV sistolică.
Cu o scădere a / în secreția de sânge, se observă hipertrofia ambelor ventricule, mai mult spre dreapta. Cu toate acestea, conservarea dinților Qv6 adânc este un indicator al fluxului sanguin pulmonar bun.
imagine cu raze X este nespecific: desen pulmonar este întărit datorită arterial, venos rar, inima este crescut datorită ambelor ventricule și LP vasculare fascicul vybuhaet întotdeauna extins LA arc, de multe ori trunchi și ramuri LA extins în mod dramatic. Aorta ascendentă poate fi normal, dar 50% dintre pacienți a extins unda sa întărit. Pulsarea intensificată a portbagajului LA, pulsând adesea și rădăcinile plămânilor.
La copiii mai mari și la adulți, cu o creștere a nivelului OLS, se observă sărăcirea modelului pulmonar la periferie împreună cu rădăcinile lărgite ale plămânilor. Inima este mică. Odata cu dezvoltarea ND, inima este marita in mod semnificativ in dimensiune, mai mult datorita diviziunilor drepte.
Pe ecou KG în proiecția axei longitudinale, este vizibil un defect al septului aortolegular. Această metodă vă permite să determinați locația defectului, dimensiunea acestuia, excludeți defectele cardiace asociate.
Cateterizarea cardiacă permite stabilirea magnitudinii și direcției de descărcare a sângelui, gradul de LH
Pentru diagnostic, informații valoroase vor fi furnizate prin efectuarea unui cateter din LA în aorta ascendentă și apoi în artera carotidă dreaptă. Când se scoate cateterul din aorta din LA, presiunea prostatei nu este înregistrată. Aceasta elimină trecerea cateterului prin VSW.
Metoda cea mai corectă de diagnostic este aortografia. Pe apiograme, materialul de contrast din aorta ascendentă intră direct în cilindrul LA peste supapele semilunare ale aortei (figura 2).
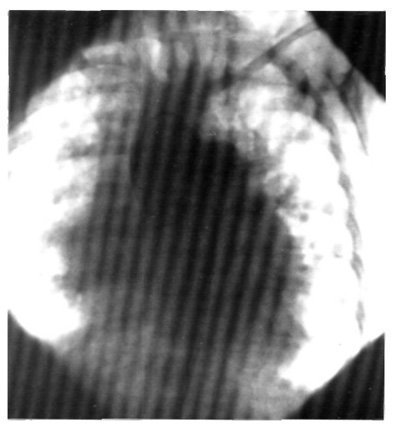
Fig. 2. Aortograma pacientului cu un diagnostic: defectul septului aoropulmonar.
Prognoza depinde de dimensiunea mesajului. Cu un diametru al mesajului mai mare de 10 mm, prognosticul este grav. Aproximativ 25-30% dintre pacienți mor în primele 6 luni de viață, aproximativ 15% - la vârsta școlară. În literatură, există numai rapoarte izolate ale pacienților care supraviețuiesc până la vârsta de 40 de ani (Yeatner R. și colab., 1962). Speranța medie de viață este de 14 ani.
Singurul mijloc de salvare a pacientului este tratamentul chirurgical, deoarece nu există cazuri de închidere spontană a defectului septului aoropulmonar.
Indicatiile chirurgicale se bazeaza doar pe gradul de tulburari hemodinamice. Operația trebuie efectuată în cazul unui defect mare în perioadele de început - până la un an, în vîrstă mai mare, operația este contraindicată numai cu forma sclerotică a LH.
Tratamentul chirurgical. În prezent sunt lăsate metode închise de corectare a defectului (bandajare și disecție a anastomozei cu suturarea ulterioară a pereților), precum și suturarea defectului în condițiile hipotermiei.
În 1957 II. Shumachcr a sugerat efectuarea unei operațiuni în condiții de circulație artificială (IC). În URSS, prima operație de succes a fost realizată de VI Burakopsky în 1965.
Închiderea defectului este realizată într-un IK prin suturare sau materiale plastice accesează defectul prin lumenul aortei sau LL sau din ambele părți. In prezent, se efectuează intervenția chirurgicală într-un IK, hipotermie - 20-24 ° C și kardioplsgii farmaco (FHKP) folosind un acces transaortic, care permite să vadă clar marginea defectului, gura arterelor coronare si valva aortica. După sternotomie mediană și dispozitiv infraroșu legătură cu introducerea anastomoza canule arteriale de mai sus dreapta izolate și a lăsat LA și să le ia la turnicheŃi.
După începutul răcirii, acestea sunt fixate cu turnichete pentru a evita debitul plămânilor cu sânge. Cardioplegia este transmisă la rădăcina aortei sau separat în arterele coronare. Defectele mici sunt închise cu o cusătură continuă în două rânduri, iar cele mari sunt închise cu un plasture xenopericardial sau sintetic fixat printr-o cusătura continuă.
După operație letalitatea rămâne ridicată - 15-20%.
Rezultatele pe termen lung depind de gradul de LH. Potrivit NTSTSHH ei. AN Bakulesv RAMS, operația conduce la o îmbunătățire a stării și o recuperare practică a 65,2% dintre pacienți. O scădere a presiunii în LAA la pacienții cu LH înalt apare numai la pacienții cu OLS înainte de operarea a cel mult 10 unități.