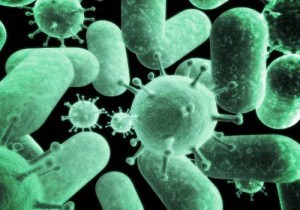
Una dintre principalele cauze ale osteomielitei este penetrarea microorganismelor dăunătoare, provocând un proces purulente și o inflamație în oase. Un agent patogen comun al bolii este stafilococul aureus (aur). De asemenea, boala poate fi declanșată prin invazia intraosos a proteinelor, Pseudomonas aeruginosa și Escherichia coli, dar acest lucru se întâmplă mai rar.
Clasificarea osteomielitei și cauzele apariției
Cauzele bolii caracterizează clasificarea. Să analizăm în detaliu:
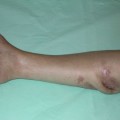
Deteriorarea țesutului osos de microorganisme dăunătoare
- osteomielita nespecifică;
- specifice;
- hematogenă;
- exogene;
- stres post-traumatic;
- post-operatorie;
- spitsevoj;
- traumatice;
- odontogene;
- armă de foc;
- PIN-ul.
Există tipuri de agenți patogeni care provoacă osteomielită:
- monocultură;
- cultura mixta;
- absența propagării patogenului pe mediile nutritive.
Pentru ca bacteriile să intre în interiorul capilarelor osoase, sunt necesare factori provocatori serioși.
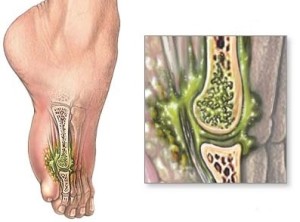
Agenți patogeni ai leziunii purulent-necrotice a țesutului osos
Printre motivele care provoacă osteomielita sunt:
- infecții latente (carii, furunculi, adenoide, amigdalele etc.);
- fundal alergic;
- imunitate slăbită;
- epuizarea de la efort fizic;
- postul lung.
Factorii care declanșează procesul bolii:
- traumatisme;
- operații;
- arsuri;
- degerături;
- ridicarea obiectelor grele;
- stres, depresie și altele.
Există cazuri reale de osteomielită la nou-născuți. Cauzele admisibile sunt dezvoltarea focarelor latentă la nivelul mamei. Deși această problemă este controversată, deoarece microbii pur și simplu nu au șanse să treacă prin cordonul ombilical copilului.
Poate că focurile infecțioase de stat pe termen lung din corpul mamei provoacă alergii. Astfel, numărul de imunoglobuline și cauzele reproducerii limfocitelor cresc. Din aceste motive, substanțele pătrunse prin cordonul ombilical cresc de mai multe ori fundalul alergic al organismului fetal. Șansele unui proces inflamator cresc brusc și transferul microbilor către oase de la focul purulent, după ce cordonul ombilical a fost tăiat.
Informații de bază despre inflamația sistemului osos uman
Simptome care caracterizează osteomielita osoasă
Simptomele osteomielitei depind de mai mulți factori:
- tipul de infecție;
- vârsta pacientului;
- starea sistemului imunitar;
- localizarea și prevalența inflamației.
Când procesul endogen în primele 4 zile de boală se manifestă destul de lent: stare generală de rău, slăbiciune a corpului și o ușoară creștere a temperaturii corporale.
În plus, există semne mai grave:
- frisoane severe;
- inima palpitații;
- o creștere accentuată a temperaturii la niveluri ridicate;
- durere insuportabilă în zona vetrei;
- umflarea țesuturilor moi și înroșirea pe piele în locul dezvoltării procesului inflamator.
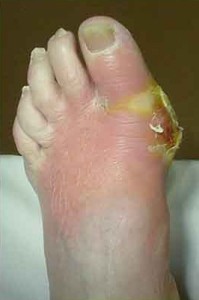
Imagine clinică a osteomielitei
Cu osteomielita exogenă, simptomele sunt deosebit de pronunțate:
- o rană purulentă;
- inflamarea și roșeața țesuturilor;
- durere insuportabila in partea afectata.
Simptomele osteomielitei odontogene
Boala se poate dezvolta după extracția dinților, în acest caz pacientul observă următoarele simptome:
- dureri severe în zona gingiilor și umflături puternice;
- puffuri purulente de la gingii;
- dureri de cap;
- creșterea temperaturii.
Cu osteomielita odontogenică, se observă un simptom deosebit de important atunci când sensibilitatea slăbește, pielea devine amorțită în regiunea gurii și bărbie.
Simptomele osteomielitei vertebrale
Acest tip de osteomielită se caracterizează prin cel mai sever curs. În tipul vertebral al acestei boli, se remarcă:
- temperatura subfebrilă, dar poate exista o creștere accentuată a ratelor ridicate;
- sindrom de durere puternică în zona localizării inflamației;
- frisoane;
- transpirație în timpul somnului;
- epuizarea generală a corpului.
Tipul vertebral de osteomielită poate fi mascat pentru alte procese inflamatorii: pleurezie, pneumonie, osteochondroză etc., care complică diagnosticul și tratamentul.
Simptomele osteomielitei cronice
Osteomielita acută se poate transforma într-o cronică. Un tip acut se caracterizează prin alternări ale perioadelor de remisiune și exacerbare. După o perioadă de exacerbare, simptomele sunt:
- reducerea durerii;
- dispariția intoxicării;
- îmbunătățirea stării;
- normalizarea temperaturii;
- formarea de fistule singulare în zona localizării inflamației.
Trebuie înțeles că exacerbarea osteomielitei cronice nu poate fi numită un proces acut. Aceasta nu este altceva decât o recădere a formei cronice. Aceasta este facilitată de descoperirea fistulelor și acumularea de lichid purulent în cavitatea osteomielită.
Diagnosticul osteomielitei
Diagnosticul patologiei osoase
Pentru a determina localizarea inflamației și cantitatea de leziuni la țesutul osos și pentru a alege tratamentul potrivit, este important ca un pacient să sufere o serie de proceduri de diagnosticare. Aici este necesar să se includă metode de cercetare de laborator, bacteriologice, morfologice și de radiații, care sunt împărțite condiționat în metode necesare și suplimentare.
Un rol special în diagnosticul osteomielitei cronice este dat diagnosticelor cu raze X. Dar, datorită faptului că, în stadiile inițiale ale patologiei, țesutul spongios este cel mai afectat, nu există semne radiografice ale bolii. Odată cu dezvoltarea ulterioară a osteomielitei, stratul cortic de os este distrus și acest lucru se observă pe raze X. Aproximativ în ziua 10-14 a cursului procesului inflamator, pe roentgenograma sunt observate gloanțe difuze sau focale. În plus, pacienții au fost diagnosticați cu osteoporoză și s-au găsit focare de distrugere.
Scintigrafia (metoda radioizotopică) este utilizată în diagnosticul diferențial al osteomielitei. Aceasta este o metodă hipersensibilă, dar are o specificitate subevaluată. Specificitatea diagnosticului nu diferă și metodele de cercetare în laborator. În acest caz, activitatea patologică este estimată prin ESR și proteina C-reactivă și formula leucocitelor.
Tratamentul osteomielitelor osoase
Tratamentul conservator presupune:
- terapia antibiotică a unui spectru larg de acțiune - deseori numesc până la 3 tipuri de antibiotice pentru o perioadă lungă de timp, până la 3-4 luni;
- Terapia de detoxifiere (infuzie de soluții saline intravenos și plasmefereză). Numirea procedurilor de radiații UV (ultraviolete) și de iradiere cu laser;
- terapia imunotropică - luând medicamente care măresc imunitatea globală;
- recepția probioticelor - pentru normalizarea și restaurarea microflorei intestinale. Din cauza terapiei agresive cu antibiotice, pacienții au adesea dysbacterioză;
- tratamentul cu medicamente, pentru a îmbunătăți microcirculația sângelui;
- tratamentul local și salubrizarea concentrărilor - antiseptice și enzime proteolitice pentru curățarea și vindecarea rănilor.
Tratamentul chirurgical al osteomielitelor implică refacerea focalizării, îndepărtarea locurilor de țesut moarte moale și efectuarea unor manipulări restaurative, în prezența defectelor cutanate.
Perioada postoperatorie pentru pacient este caracterizată printr-o dietă completă, îmbogățită cu proteine și vitamine. Medicul curant va determina activitatea fizica admisibila.
Complicații după osteomielita
Complicațiile bolii pot fi atât locale, cât și generale, răspândite în organism.
Tipurile locale de complicații sunt:
- Flegmon sau abces de țesuturi moi, caracterizat prin acumularea de puroi și răspândirea sa dincolo de os;
- poliartrita purulenta - inflamatia articulatiei cu secretii de purulent, care se afla in apropierea focului de osteomielita;
- fracturile spontane - pot fi provocate de o sarcină minimă. Acest lucru se datorează pierderii rezistenței țesuturilor osoase;
- deformarea și încetarea creșterii osoase;
- contracții - cicatrici ale țesutului muscular, care înconjoară concentrarea cu conținut purulent, care încalcă mobilitatea;
- anchiloza - artrita purulenta a articulatiilor, ca rezultat al acesteia, mobilitatea este afectata;
- creșterea tumorilor maligne.
- intoxicatii cu sange;
- anemia, asuprirea hematopoiezei datorită procesului inflamator prelungit;
- Amiloidoza - o boală autoimună care provoacă afecțiuni renale, este foarte dificil de tratat.
Cum să preveniți complicațiile?
Apariția complicațiilor, la fel ca transformarea bolii într-o formă cronică, depinde de cât de prompt pacientul va căuta ajutor de la un medic. Merită să vă faceți griji, chiar și cu simptome singulare. Incepe tratamentul mai devreme, cu atat este mai probabil ca rezultatul sa fie.
Auto-medicamente, aici este principalul factor care provoacă dezvoltarea de complicații grave. Dacă există o concentrație purulente în țesuturi, este necesar să se efectueze operația de evacuare a acumulărilor purulente și să nu se intervină în medicina tradițională. În timp ce puiul este prezent, utilizarea celor mai puternici antibiotice nu va avea un efect.
Pentru a nu întâmpina o asemenea boală teribilă, ar trebui să tratăți întotdeauna rănile. Chiar dacă sunt minore.
În cazul osteomielitei cronice, trebuie să vă reconsidiți serios stilul de viață și să depuneți eforturi pentru a consolida sistemul imunitar. Riscul de recădere depinde în mod direct de starea imunității. Fumatul și abuzul de alcool sunt obiceiuri nocive care împiedică întărirea generală a imunității, în plus pot reduce întregul tratament la zero, slăbind eficacitatea medicamentelor.
Principalul lucru este să preveniți toate complicațiile, să urmați toate recomandările medicale.
Poate că te interesează: