Keratoconus - curbura degenerativă neinflamatorie a corneei, determinând deformarea conică. La pacienți, vederea scade progresiv, există o denaturare a formelor de obiecte, dublând. Caracteristică a apariției diplopiei monoculare (imagine dublă chiar și atunci când al doilea ochi este închis).
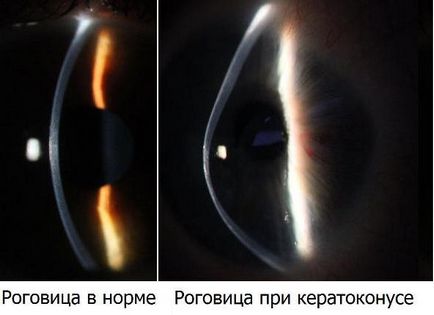
În cazul reclamațiilor keratoconus de fotofobie sau fotosensibilitate crescută sunt frecvente, există un sindrom de durere marcat. Boala este o consecință a degenerării (malnutriției) corneei. Se dezvoltă mai adesea în adolescență, la vârsta de 15-18 ani, și progresează treptat. Rar, dar poate afecta persoanele în vârstă - 25-35 de ani.
Keratoconus este considerat o boală relativ rară. Diagnosticul pozitiv este pus în 0,1-0,6% din toate cazurile de deformare corneană. Etiologia keratoconusului rămâne un câmp de discuție. Cauza exactă a patologiei nu a fost încă stabilită, dar sunt prezentate mai multe ipoteze privind natura aspectului deformării conice a corneei:
- ereditare (gena);
- tulburări metabolice (metabolice);
- endocrină (încălcări ale fondului hormonal în perioada pubertății);
- imun (reacții patologice ale sistemului imunitar).
Cele mai probabile cauze ale keratoconusului sunt ereditare și metabolice. Adesea, acestea sunt unite, vorbind despre o patologie metabolică ereditară complexă, care duce la formarea unei boli. Aceasta înseamnă că o predispoziție la keratoconus este transmisă de la părinți la copii și este activată în momentele de restructurare a proceselor metabolice din organism. Această ipoteză explică vârsta caracteristică a debutului bolii și face posibilă concluzia că keratoconusul este asociat cu modificări ale metabolismului și ale fondului hormonal.
În favoarea teoriei metabolice ereditare, corelația revelată cu alte boli autoimune ereditare, cum ar fi:
- eczeme;
- Polinoză (rinoconjunctivită alergică sezonieră);
- atopică dermatită;
- astm bronșic.
Curbura în formă de conul poate rezulta dintr-o keratită de etiologie traumatică sau virală. De asemenea, dezvoltarea keratoconusului a fost înregistrată pe fondul perturbării sistemului endocrin, de exemplu, cu boala lui Addison. Pacienții cu sindrom Down sau sindromul Marfan pot suferi de curbura congenitală a corneei.
Dintre factorii nefavorabili care contribuie la apariția keratoconusului, putem distinge:
- expunerea hiperactivă la ultraviolete;
- utilizarea medicamentelor hormonale, adesea glucocorticosteroizii;
- iradiere cu radiații;
- aerul contaminat.
Keratoconus poate fi o consecință (complicație) a corecției vederii cu ajutorul unui laser excimer (LASIK) - keratoectasia iatrogenică.
Modificări patologice
- Cantitatea totală de proteine scade.
- Scăderea densității fibrelor de colagen.
- Numărul de componente non-proteice este în creștere.
- O scădere bruscă a nivelului de sulfat de keratină.
- Producția redusă de proteinază conduce la creșterea procesului collagenolitic.
Keratoconus apare în perioada pubertății sub forma unui ușor astigmatism. Există trei opțiuni pentru dezvoltarea bolii:
- stabilitate (staționare). Progresul se oprește pentru bine sau pentru o lungă perioadă de timp;
- scăderea rapidă a vederii (progresivă). Ceea ce este caracteristic, nu provoacă niciodată orbirea completă fără bolile concomitente ale ochilor;
- o schimbare bruscă a fazei de stabilitate pentru tulburările vizuale și invers.
Cu o deformare pronunțată și o penetrare a unui număr mare de lichid intraocular, este posibilă o ruptură parțială a stratului cornean, cum ar fi corodarea corneei. Procesul este reversibil, iar transparența corneei revine în 7-10 săptămâni.
diagnosticare
Primele semne de keratoconus sunt determinate cu o examinare oftalmologică standard a vederii. Refractometria (o metodă de determinare a refracției luminii în lentilă) prezintă semne de astigmatism și miopie. De asemenea, efectuate:
- keratopachimetrie (determinarea grosimii corneei);
- fotokeratometrie (determinarea razei asimetriei în stratul anterosurfat al corneei);
- biomicroscopia ochiului (examinarea diferitor ochi cu o lampă cu fantă);
- topografia corneei pe computer;
- microscopie endotelială;
- coagulometria optică.
Tratamentul terapeutic al keratoconus implică selecția de lentile speciale cu o periferie moale și o parte centrală densă. Partea centrală rigidă vă permite să corectați deformarea conică a corneei și să restabiliți vederea. Cu o dezvoltare puternică a keratoconului, este indicată purtarea lentilelor sclerale cu o arie de acoperire mare. Sunt atribuite picături de ochi antiseptice și hidratante, imunomodulatoare, terapie cu vitamine.
- implantarea inelelor stromale (introducerea segmentelor exogene în cornee pentru a crea un cadru mai rigid);
- keratoplastie (restaurare chirurgicală a formei corecte a corneei):
- prin mărimea suprafețelor corneene care pot fi înlocuite, pot fi împărțite în subtotal, total, local;
- pe straturile corneei, care trebuie înlocuite, este împărțită în stratul-strat-strat, stratul-strat-strat posterior, prin transplantarea corneei.
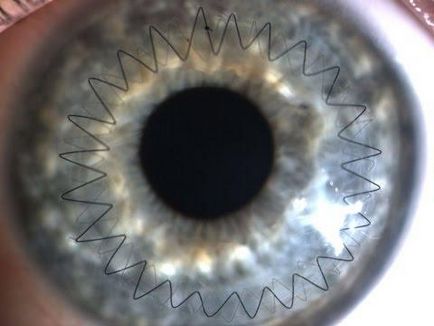
Între metoda conservatoare și cea chirurgicală de tratare a keratoconusului, se poate identifica o procedură de reticulare, în care sunt create legături chimice suplimentare între fibrele colagenului cornean. Procedura este minim invazivă și este prezentată cu mici curburi conice.
Mai multe detalii despre metoda chirurgicală de tratament pot fi găsite în articolul despre restabilirea formei corecte a corneei.
Pentru a obține răspunsuri la întrebările care apar - adresați-vă o întrebare unui oftalmolog sau utilizați căutarea convenabilă a site-ului.