Timp de mulți ani sa crezut că rolul principal în dezvoltarea de gastrita, duodenita si ulcer peptic joaca un mod de operare a încălcării și natura nutriției umane, stres, medicamente, precum și obiceiuri proaste, care nu numai că va afecta rezistenta organismului la diverse boli, dar, de asemenea, au un mod direct dăunătoare expunerea la mucoasa a esofagului, a stomacului si a duodenului. Prin urmare, comunitatea medicala este foarte precaut cu privire la apariția unui nou concept, spunând că rolul principal în dezvoltarea bolii de ulcer peptic nu este jucat atât de mult timp în urmă un microorganism dedicat și bine cercetate - Helicobacter pylori. Și numai după 15 ani aproape toți doctorii au recunoscut rolul cel mai important al heliobacterului în dezvoltarea ulcerului peptic.
Ce este Helicobacter pylori?
In prezent, mai mult de 20 de specii cunoscute de Helicobacter, care diferă diferite grade de activitate patogen: unele dintre ele nu cauzează boala, caracterizată prin porțiunea agresivitate crescută. In plus, multe dintre patogen speciei heliobaktera manifestă variabilitate și capacitatea suprafeței sale de a produce un anumit film de rezistent la medicamente, care promovează heliobaktera supraviețuirea într-un mediu acid, și de asemenea, a condus la apariția unor noi forme rezistente la antibiotice (de exemplu, rezistență la metronidazol). Sa constatat că în condiții nefavorabile aceste microorganisme pot schimba forma, luând o formă sferică și apoi, după o anumită perioadă, se vor întoarce la forma spirală originală.
Acea formă de spirală, prezența 4-6 flageli și de dimensiuni mici (aproximativ 3 mm lungime și un diametru de aproximativ 0,5mkm) permit heliobakteru circule liber chiar și într-un mediu vâscos al stomacului. În plus, spre deosebire de multe microorganisme din corpul uman, Helicobacter este capabil să existe în mod liber în prezența oxigenului. Astfel generează astfel de enzime litice agresive, cum ar fi ureazei, catalază, oxidază, mucinases, protează, lipază, care se dizolvă slime protectoare pe suprafața interioară a celulelor leziuni gastrice, cauzând modificări inflamatorii și provocând celulele acidogene de creștere a stomacului, care poate fi etapa inițială modificări patologice - hiperplazia mucoasei cu fenomene de atipie - debutul degenerării cancerului.
Cum se îmbolnăvește persoana cu Helicobacter?
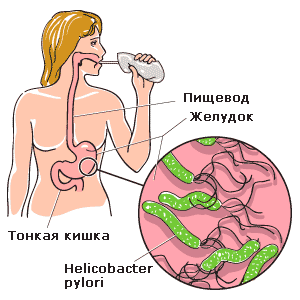
Ca urmare a numeroaselor studii, sa constatat că la pacienții infectați Helicobacter este prezent în număr mare în cavitatea bucală, în sucurile digestive și în conținutul intestinal (în masele fecale). De aici putem concluziona: infecția umană este posibilă prin metode orale-orale și orale-fecale. Asta este, este posibil să se infecteze prin utilizarea tacâmuri comune și mâncăruri, în cazul în care normele de igienă nu sunt respectate, atunci când vizitați toaletă, locuri publice. Nu este exclusă posibilitatea infecției cu tuse, strănut, sărut, mâncare de fructe și legume nespălate.
Metode pentru diagnosticarea infecției organismului uman Helicobacter pylori:
- determinarea anticorpilor anti Helicobacter în sângele pacientului (metoda este fiabilă în 76-84%),
- FGD cu biopsie (metoda de identificare a Helicobacter în bioptant este considerată cea mai fiabilă);
- testele pentru ureaza respiratorie sunt fiabile la 96% si se bazeaza pe definitia aerului expirat al pacientului cu amoniac,
- eliberarea de Helicobacter din salivă și placă,
- determinarea antigenului Helicobacter în fecale.
Ce metode de tratament pentru infecția cu Helicobacter există?
Metoda de recuperare completă de la infecția cu Helicobacter a corpului uman se numește eradicare, ceea ce creează condițiile cele mai favorabile pentru vindecarea formărilor ulcerative.
Prima etapă standardizată a tratamentului este o metodă cu trei componente (denumită și terapie triplă). Se efectuează timp de o săptămână cu trei medicamente: ome (omeprazol), claritromicină (klatsid), amoxicilină. În prezența unei alergii la oricare dintre aceste medicamente, ele sunt înlocuite cu metronidazol (trichopol), pantoprazol, esomeprazol și altele.
În absența efectului terapiei (acest lucru se întâmplă în 20% din cazuri), sunt prescrise medicamente de linia a doua, care în plus față de preparatele antibacteriene și de vindecare includ preparatele de bismut (cvadratură). Cursul tratamentului nu depășește de obicei două săptămâni. În 5% din cazuri, se observă efecte secundare marcate pe orice medicament. În astfel de cazuri, se recomandă înlocuirea acesteia cu una similară, dar fără efecte adverse asupra corpului pacientului. În plus, se recomandă efectuarea tratamentului nu numai în perioadele de exacerbare a ulcerului peptic, dar și în timpul remisiunii.
Abonați-vă la canalul nostru în Telegramă!
Găsiți @medafarm în contacte și adăugați-l la persoanele de contact sau accesați pagina canalului după înregistrare.


Știri despre medicină

