Tema 8. Caracteristicile de vârstă ale sistemului sanguin Leucocite, formula leucocitelor în ontogeneză
La nou-născuți imediat după naștere, numărul de leucocite este mai mare și ajunge la 15 × 109 / l (leucocitoză la nou-născuți). După 6 ore, cantitatea acestora se ridică la 20 × 10 9 / l, după 24 ore - 28 × 10 9 / l, 48 h - 19 × 10 9 / l. Creșterea numărului de leucocite în primele ore ale vieții aparent se datorează dizolvării produselor de degradare a țesuturilor copilului, hemoragii tisulare, posibile în timpul nașterii. Cea mai mare creștere a numărului de leucocite se observă în a doua zi. Apoi numărul lor scade, iar scăderea limită a curbei are loc în a 5-a zi, iar cu 7 zile numărul acestora se apropie de limita superioară a normei adulților. Sugarii au o activitate relativ scăzută a motorului și fagocitului de leucocite.
De asemenea, are formula de leucocite specifică vârstei. Reamintim că acest lucru înseamnă raportul dintre diferitele forme de leucocite în procente.
Formula de leucocite a sângelui copilului în perioada nou-născutului se caracterizează prin:
1) creșterea secvențială a numărului de limfocite de la naștere până la sfârșitul perioadei neonatale (în acest caz, cu privire la trecerea 5-a zi se produce curbele picătură în neutrofile și limfocite de ridicare);
2) un număr semnificativ de forme tinere de neutrofile, un număr mare de mielocite, forme de explozie
3) imaturitatea structurală și fragilitatea leucocitelor.
În formula leucocitelor există 2 "încrucișări" ale modificărilor în leucocite. Primul - la vârsta de 3-7 zile (reducerea procentului de neutrofile și creșterea procentului de limfocite), iar al doilea - la vârsta de 4-6 ani (la suta crestere a neutrofilelor și scăderea procentului de limfocite) (Figura 8.2).
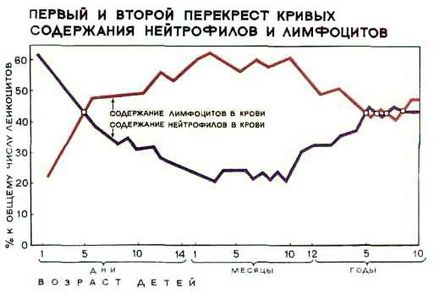
Figura 8.2 - Prima și a doua secțiune transversală a curbelor conținutului de neutrofile și limfocite
Pentru vârstă înaintată, se observă leucopenie (leucopenie de vârstă înaintată) și eozinopenie. Rezervele funcționale de leucopoieză scad în condiții extreme.
Formarea imunității copilului. Rolul diferiților factori în acest proces. Tipuri de imunitate. Tulburări imunologice: alergii
Vorbind despre leucocite, nu putem trece printr-un astfel de organism ca imunitate.
După cum se știe, procesul imun este înțeles ca răspunsul organismului la un anumit fel de iritare, la invazia unui agent străin-antigen. Studiul proprietăților protectoare ale celulelor albe din sânge a fost inițiat de omologul rus II Mechnikov, care în 1883 a făcut primele rapoarte despre fagocitoză. Un rol important în protejarea organismului de infecție aparține proteinelor plasmatice speciale (anticorpi), care sunt produse de celulele plasmatice (mutante în procesul de răspuns imun la limfocite). Anticorpii sunt conținute în fracția de globulină a proteinelor din sânge (imunoglobuline) și circulă liber cu curentul plasmatic. Ele oferă capacitatea organismului de a-și proteja integritatea și individualitatea biologică de agenții dăunători sau imunitatea. Factorii deteriorårii sau antigeni, sunt substanțe care sunt percepute de organism ca străin și induc un răspuns imun specific - reacția antigen-anticorp este direcționat la neutralizarea agenților patogeni, produselor reziduale (toxine) și altele.
În perioada embrionară, nu se produc anticorpi la făt și, în ciuda acestui fapt, în primele 3 luni după naștere, copiii sunt aproape complet imuni la bolile infecțioase. Acest lucru se datorează faptului că fătul primește anticorpi gata făcuți (gamaglobuline) prin placenta de la mamă. În perioada toracică, copilul primește o parte din anticorpi cu laptele matern. În plus, imunitatea copiilor nou-născuți la anumite boli este asociată cu o maturitate insuficientă a organismului, în special a sistemului nervos.
Pe măsură ce organismul se maturizează, sistemul nervos, copilul dobândește treptat proprietăți imunologice mai multe și mai stabile. În al doilea an de viață, se produce deja un număr considerabil de organisme imune.
Se observă că la copii, crescuți în grupuri, reacțiile imune se formează mai repede. Acest lucru se datorează faptului că copilul colectiv este ascuns Imunizare: obtinerea de copii bolnavi din corp doze mici de agenți patogeni copilului nu cauzează boala lui, dar va permite producerea de anticorpi. Dacă acest lucru se repetă de mai multe ori, atunci sistemul imunitar devine imun la boală.
Până la vârsta de 10 ani, proprietățile imune ale corpului sunt bine exprimate și, în viitor, se mențin la un nivel relativ constant și încep să scadă după 40 de ani. Un rol important în formarea reacțiilor imune ale organismului este jucat de vaccinările preventive.
Tipuri de imunitate. Există imunitate congenitală și dobândită. Imunitatea congenitală este un semn ereditar al acestei specii. Astfel, o persoană este imun la agentii patogeni de ciuma bovine, holera, carne de pui și așa mai departe. D. naturală pasivă caracteristică de imunitate a nou-născutului, când despre anticorpii mamei sunt prezente pe tot parcursul anului. Apoi se produce imunitate naturală activă. care este asigurată de memoria imună. Dacă imunitatea este produsă după o boală infecțioasă, atunci se numește dobândită. Medicina moderna are instrumente puternice care fac posibila crearea artificiala a imunitatii prin vaccinuri de protectie, seruri terapeutice. După administrarea vaccinului (atenuat sau ucis cultura patogen boli infectioase) in organism de anticorpi formați împotriva antigenelor ai agentului patogen corespunzător și persoana devine imun la o anumită boală. Este o imunitate activă dobândită. Acum s-au creat vaccinuri active împotriva variolei, rabiei, tetanosului, tuberculozei. Când organismul este injectat cu anticorpi gata, apare imunitate pasivă artificială.
Încălcarea imunității se manifestă sub formă de alergii și SIDA.
Astăzi, alergia este înțeleasă ca un răspuns imun inadecvat al organismului la o anumită substanță (alergen), asociată cu sensibilitate crescută la acesta. Un alergen este un antigen care provoacă alergii. De ce un antigen poate fi un alergen, iar altul nu poate, nu este încă clar. Acest lucru este determinat de proprietățile fizico-chimice ale antigenului și de caracteristicile sistemului imunitar al organismului.
Toți alergenii pot fi împărțiți în două grupe mari:
1. alergeni endogeni;
2. alergeni exogeni.
Primul grup se referă la acele cazuri în care, din anumite motive, se dezvoltă un răspuns imun la componentele organismului. Al doilea grup se referă la alergeni prezenți în mediul extern.
1. Alergeni de origine animală. Exprimarea alergenicității este inerentă celulelor țesuturilor integrale - lână, matreță, pene de păsări; În plus, secreția crescută de animale cu sânge cald are o alergenitate ridicată: urină, salivă etc.
3. alergeni bacterieni și fungali. Acestea sunt alergeni ai bacteriilor (stafilococi, streptococi) și ciuperci (mucegai, fungi de drojdie).
4. alergeni de praf. Acest grup combină alergenii, care fac parte din praful de uz casnic (produsele microbiene), alergenii din praful bibliotecii, praful industrial.
5. alergeni medicamentoși. Aproape toate medicamentele cunoscute astăzi pot provoca alergii, acționând ca alergeni cu drepturi depline. Cel mai adesea, alergiile provoacă astfel de medicamente ca antibiotice (penicilină, strentomicină, novocaină, seruri heterologice terapeutice).
6. alergeni alimentari. Alergiile pot apărea la o varietate de alimente: ca cele mai frecvente alergeni lapte, ouă, pește, miere.
7. alergeni intensivi. Acestea sunt alergeni care formează otravă de insecte înțepătoare.
Semnele unei boli alergice apar doar în condițiile contactului cu alergenul. De îndată ce acest contact încetează, semnele de boală dispar.