Cea mai frecventă tahiaritmie care apare în practica clinică este fibrilația atrială. Fibrilația atrială apare în practica clinică de 10-20 ori mai des decât toate celelalte tahiaritmiile supraventriculare și ventriculare combinate. Fibrilația atrială include flutter și fibrilație atrială (fibrilația atrială este adesea numită fibrilație atrială). Caracteristica principală a fibrilatie atriala este absenta undelor P, valuri, și prezența pâlpâire ritm absolut ventriculare neregulat (figura 35g ;. 36A; 37A; 39g; 45-49; 50; 51). Principalul simptom al fibrilatie atriala este absenta undelor P și înregistrarea între complexele QRS «sawtooth“ curba (Figura 1-6 ;. 35 A; 47 B).
Variantele principale ale cursului clinic de fibrilație atrială includ forme paroxistice și permanente de fibrilație atrială. Expertii de la American Heart Association, Colegiul American de Cardiologie si Societatea Europeana de Cardiologie (EOK) au sugerat ca fibrilatia atriala paroxistica sa fie considerata cazuri in care aritmia inceteaza singura. Dacă ritmul sinusal este restaurat cu ajutorul unor măsuri medicale (cardioversie medicală sau electrică) - această opțiune se sugerează a fi numită fibrilație atrială stabilă. și aritmia ciliară constantă este considerată a fi cazuri în care ritmul sinusal nu poate fi restabilit (sau astfel de încercări nu au fost făcute). În practică (cel puțin în Rusia), este mai des folosit diviziunea fibrilației atriale în forme paroxistice și permanente. Cu toate acestea, diferențele dintre formele paroxistice și cele permanente sunt doar în ceea ce privește durata aritmiei, indiferent de eficiența măsurilor terapeutice. Constant este considerat o aritmie care durează mai mult de o săptămână.
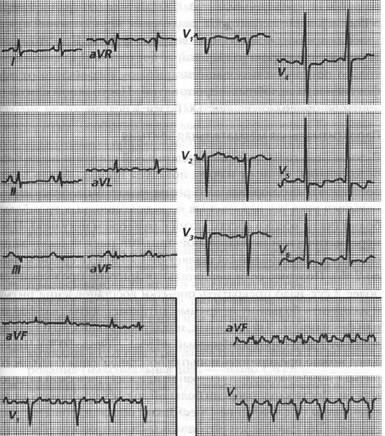
Fig. 51. Fibrilația atrială:
deasupra: ECG în timpul ritmului sinusal (semne de hipertrofie a atriilor, hipertrofie ventriculară stângă, modificări secundare ale miocardului); de mai jos: fibrilația stângă - atrială; drept - flutter atrial cu un 2: 1
Fibrilația atrială paroxistică
În ultimii ani, tratamentul fibrilației atriale a devenit oarecum mai complicat. În cazul în care acesta poate fi periculos de la începutul atacului a fost mai mult de 2 zile, restaurarea un ritm normal - așa-numitul normalizând riscul de tromboembolism (cel mai adesea în vasele din creier cu accident vascular cerebral) a crescut. În cazul în care nu reumatic risc fibrilatie atriala de normalizare tromboembolism variază între 1 și 5% (în medie, aproximativ 2%). Prin urmare, în cazul în care fibrilația atrială continuă mai mult de 2 zile, este necesar să se oprească încercarea de a restabili ritmul pentru pacient și pentru a atribui anticoagulante indirecte (warfarină sau fenilin) timp de 3 săptămâni, la doze de sprijin INR în intervalul de la 2 la 3 (indicele de protrombină - 50%). După 3 săptămâni, se poate face o încercare de a restabili ritmul sinusal cu medicamente sau cu cardioversie electrică. După efectuarea cardioversiei, pacientul ar trebui să ia anticoagulante timp de încă o lună. Astfel, încercările de a restabili ritmul sinusal pot fi luate în primele 2 zile de fibrilatie atriala sau după 3 săptămâni de administrare de anticoagulante.
Când formularul tachysystolic (când ritmul cardiac depășește 100-120 bătăi / min) trebuie să reducă mai întâi ritmul cardiac cu medicamente care blocheaza care deține AV-nod (transfer de normosistolicheskuyu în formă). Pentru a reduce ritmul cardiac, cel mai eficient medicament este verapamilul (phinoptin). În funcție de situație, verapamilului i se administrează iv, 10 mg sau 80-120 mg. În plus verapamil pentru decelerare a ritmului cardiac poate fi utilizată obzidan - 5 mg / g sau 80-120 mg oral, digoxină - 0,5-1,0 mg / in, amiodarona - 150-450 mg / in, sotalol - 20 mg / sau 160 mg pe cale orală, sulfat de magneziu 2,5 g IV. medicamente În prezența insuficienței cardiace atribuire verapamil și betablocante este contraindicată la alegere sunt amiodarona și digoxină.
În unele cazuri, după administrarea acestor medicamente, nu numai scăderea frecvenței cardiace, ci și restabilirea ritmului sinusal (mai ales după introducerea cordardului). Dacă atacul de fibrilație atrială nu sa oprit, după scăderea ritmului cardiac, se decide problema oportunității de restabilire a ritmului sinusal.
Pentru a restabili ritmul sinusal cel mai eficient:
♦ Amiodaronă - 300-450 mg IV (este posibil să se utilizeze o doză unică de cordaron în doză de 30 mg / kg, adică 12 comprimate de 200 mg pentru o persoană cu o greutate de 75 kg);
♦ Propafenonă - 70 mg iv sau 600 mg pe cale orală;
♦ sotalol - 20 mg iv sau 160 mg pe cale orală;
♦ Novocainamidă - 1 g iv sau 2 g pe cale orală (în continuare - 0,5 g după 1h - până la 4-6 g);
♦ chinidina - 0,4 g în interior, apoi 0,2 g la fiecare 1 h până la andocare (doza maximă - aproximativ 1,6 g);
♦ disopiramidă - 150 mg IV sau 300-450 mg pe cale orală;
În prezent, datorită eficienței ridicate, portabilitate bună și comoditate primirea devin din ce în ce mai populare restabilirea ritmului sinusal în fibrilația atrială prin ingestia unei singure doze de amiodarona sau propafenona. Timpul mediu de restabilire a ritmului sinusal după primirea amyodarona este de 6 ore, propafenonă - 2 h Atunci când se utilizează preparatele sub formă imediat normosistolicheskoy pentru restabilirea ritmului sinusal.. În cazul în care chinidina, procainamida, disopiramida, sau alte medicamente din clasa I prescrise pentru forma tachysystolic fără administrarea prealabilă a medicamentelor care blochează AB conducție, o tranziție fibrilație și flutter într-o accelerare bruscă a ritmului cardiac - 250 pe minut sau mai mult.
În cazul flutterului atrial, în plus față de tratamentul medicamentos, stimularea transesofagiană a atriului stâng poate fi utilizată la o frecvență care depășește frecvența flutterului, de obicei în jur de 350 impulsuri pe minut, cu o durată de timp de 15-30 de secunde. Mai mult decât atât, flutter atrial efectua foarte eficient capacitate electrică cardioversie descărcare după 25-75 J / în relanium.
În tratamentul fibrilației atriale paroxistice, numirea verapamilului și a glicozidelor cardiace este contraindicată la pacienții cu sindrom WPW. Sub influența acestor medicamente, la unii pacienți cu sindrom WPW există o accelerare accentuată a ritmului cardiac, însoțită de tulburări hemodinamice severe și sunt cunoscute cazuri de fibrilație ventriculară. Prin urmare, pentru amputarea fibrilației atriale la pacienții cu sindrom WPW, se utilizează amiodaronă sau novoainamidă. În cazurile îndoielnice (în absența încrederii în prezența sindromului WPW) este foarte fiabil să se utilizeze amiodaronă, deoarece este la fel de eficientă în toate tahiaritmiile supraventriculare.
Forma constanta de fibrilatie atriala
Fibrilația atrială este cea mai frecventă aritmie stabilă. La 60-80% dintre pacienții cu fibrilație atrială persistentă este o boală majoră, hipertensiune arterială, boală cardiacă ischemică sau boală cardiacă mitrală. La 10-15% dintre pacienții cu formă constantă de fibrilație atrială, tirotoxicoză, inimă pulmonară, defect septal atrial, cardiomiopatie, boli cardiace alcoolice sunt detectate. La 5-30% dintre pacienți nu este posibil să se detecteze nici o boală cardiacă sau boală extracardică care ar putea fi cauza fibrilației atriale - în astfel de cazuri, aritmia se numește idiopatică sau "izolată". Trebuie remarcat faptul că nu este întotdeauna posibilă identificarea relației cauză-efect între boala subiacentă și fibrilația atrială. În multe cazuri, aceasta este probabil doar o combinație a două boli. De exemplu, sa stabilit că IHD provoacă fibrilația atrială la aproximativ 5% dintre pacienți. În Rusia, există o enormă supra-diagnoză a IHD la pacienții cu fibrilație atrială. Pentru diagnosticul IHD este întotdeauna necesar să se demonstreze prezența ischemiei miocardice. Și nu numai ischemia, dar și dovada că ischemia este cauzată de o leziune a arterelor coronare.
Fibrilația atrială, ca regulă, nu reprezintă un pericol imediat pentru viață. Cu toate acestea, fibrilația atrială provoacă senzații neplăcute în piept, încălcări ale hemodinamicii și crește riscul de tromboembolism, în special în vasele cerebrale. Unele dintre aceste complicații pot pune viața în pericol. Fibrilația atrială determină încălcări grave ale hemodinamicii - o scădere a volumului vascular cerebral și a ratei cardiace cu aproximativ 25%. La pacienții cu boală cardiacă organică, în special cu stenoză mitrală sau hipertrofie miocardică severă, debutul fibrilației atriale poate conduce la apariția sau intensificarea semnelor de insuficiență circulatorie. Una dintre cele mai grave complicații asociate cu fibrilația atrială este tromboembolismul. Incidența tromboembolismului în fibrilația atrială non-reumatică este de aproximativ 5% pe an. Pentru a reduce riscul de tromboembolism, sunt prescrise anticoagulante ale acțiunii indirecte (warfarină, fenilină). Utilizarea mai puțin eficientă a aspirinei.
Indicația principală pentru restaurarea ritmului sinusal într-o formă permanentă de fibrilatie atriala este „dorința pacientului și consimțământul medicului.“ Formal, indicațiile pentru restabilirea ritmului sunt insuficiența cardiacă și / sau tromboembolismul. Cu toate acestea, în practică, aceste stări sunt adesea privite ca contraindicații, argumentând că, în insuficiența cardiacă, de obicei, există o creștere a dimensiunii inimii, și (din stânga în special de extindere atrială) este o indicație de risc crescut de reapariție a fibrilatie atriala, in ciuda medicamentelor antiaritmice. Prezența tromboembolism este un factor de risc pentru tromboembolism și în restabilirea ritmului sinusal - se dovedește că medicul este în mod deliberat o posibila provocare episoade tromboembolice.
Pentru a restabili ritmul sinusal utilizați medicamente antiaritmice sau terapie cu electropuls. Anticoagulantele prescrise pentru durata fibrilatie atriala timp de 2 zile (în special un risc crescut de boli de inima tromboembolism mitrală, cardiomiopatie hipertrofică, insuficiență circulatorie și tromboembolism). Anticoagulantele administrat timp de 3 săptămâni înainte de a încerca cardioversiune și timp de 3-4 săptămâni după restabilirea ritmului sinusal.
Fără scop de medicamente antiaritmice după cardioversie la ritm sinusal este menținut la 15 până la 50% dintre pacienți în decurs de 1 an. Utilizarea medicamentelor antiaritmice crește probabilitatea menținerii ritmului sinusal. Utilizarea mai eficientă a amiodaronei - chiar refractar la alte medicamente antiaritmice ritm sinusal este mentinut la 30-85% dintre pacienți. Cordarone este adesea eficient și cu o creștere semnificativă a atriului stâng. Mai mult kordarona pentru prevenirea recurenței fibrilatie atriala eficient sotalol, propafenonă și etatsizina Allapinin oarecum chinidina mai puțin eficace și disopiramidă. Trebuie remarcat faptul că, în cazul reapariției fibrilației atriale la pacienții care primesc propafenona, etatsizina, VFS, chinidină sau disopiramidă (preparate din clasa 1a și 1c) la pacienții cu formă tachysystolic poate chiar mai mare accelerare a ritmului cardiac - astfel încât aceste medicamente ar trebui să fie luate împreună cu medicamente blocante conducând pe nodul AV: verapamil, β-blocante, digoxină. În cazul în care nici un efect asupra ritm monoterapie cu sinusală repetate medicamente antiaritmice restaurare prescrise asociere. Cea mai eficientă combinație de amiodaronă cu medicamente clasa 1c. Trebuie remarcat faptul că la pacienții care au primit clasa antiaritmic I medicamente pentru fibrilatie atriala la pacientii cu leziune cardiacă organică a fost o creștere a mortalității, de exemplu, în tratamentul chinidina - aproximativ 3 ori (și în insuficiența cardiacă concomitentă - 5 ori). Prin urmare, numirea amiodaronei este utilă la pacienții cu boală cardiacă organică.
În timp ce menținerea unei forme constante de fibrilație atrială, pacienților cu tahicistol pentru reducerea frecvenței cardiace sunt prescrise digoxina, verapamilul sau blocantele P. Cu o varianta bradisistolie rara a fibrilatiei atriale, numirea eufilinei (teopek, theotard) poate fi eficienta.
Studii recente au arătat că cele două strategii: dorința de a păstra ritmul sinusal sau normalizarea ritmului cardiac menținând în același timp fibrilație atrială la pacienții tratați cu anticoagulante, oferă aproximativ aceeași calitate și speranța de viață.