periodontitei dintelui - este inflamația țesuturilor care înconjoară rădăcina unui dinte și asigurând fixarea acesteia în gaura (periodontita). Compoziția periodontal - predominant fibre de țesut conjunctiv, în mănunchiuri articulare și fibrotice colagen. Intercelular parodonțiu substanta sunt componente sanguine plasmatice, o funcție de protecție (macrofage, histiocite) și celule specifice parodontale responsabile pentru mese osoase și reducerea (cementoblasts osteoblaste).

Periodontită este o barieră naturală care protejează organismul împotriva răspândirii infecției din cavitatea bucală. În acest caz, țesuturile parodontale însele au capacitatea de a restabili, care este utilizată în tratamentul proceselor inflamatorii din ea.
Tipuri de parodontita
În practica dentară se utilizează clasificarea parodontitei în funcție de IG. Pentru Lukomsky:
- Parodontită acută (seroasă, purulentă).
- Parodontită cronică (fibroasă, granulată, granulomatoasă).
- Parodontită cronică în stadiul de exacerbare.
Prin aranjamentul procesului se disting:
- apariția parodontitei (focalizarea inflamației se află pe vârful dintelui);
- marginea parodontitei (modificările patologice afectează ligamentul circular al dintelui și sunt localizate la marginea gumei).
Plecând de la cauza care a provocat dezvoltarea parodontitei, procesul inflamator poate fi infecțios, traumatic și medicamentos.
periodontita infecțioasă se dezvoltă din cauza contactului cu microorganismele parodontale și toxinele acestora, produșii de descompunere ale celulozei și dentinei prin dinte interne pungile parodontale inflamate sau canalele (din gingii). infectie mai putin se raspandeste din tesuturile inconjuratoare (osteomielite, sinuzite) sau prin sânge în boli sistemice severe (sepsis, tuberculoza, febra tifoidă).
Traumatica parodontita se produce ca urmare a vânătăilor, cade cu daune la dinți, mușcăturile obiecte solide. Cauza de rănire poate fi și manipularea medicală - împingerea instrumentelor peste gaura vârfului dintelui, prezența umpluturilor supraestimate și a coroanelor. Trauma acută este adesea o stare reversibilă, când, după iritația parodontală, are loc recuperarea treptată.
periodontitis Medical este o consecință a pătrunderii apexului dintelui droguri potenti: fenol pastă arsenous (nerespectarea ingrijirilor termeni dinte), soluțiile pentru canale de prelucrare, materiale de umplutură.
Manifestările clinice ale diferitelor tipuri de parodontiți diferă oarecum unele de altele. În fazele acute, prevalența simptomelor, cu inflamație cronică, plângerile pot fi complet absente și diagnosticul se stabilește numai pe baza unor teste obiective.
Parodontită apicală acută
Pentru inflamația acută a parodontalului, există o durere ascuțită în dinte. Inițial, durerea este localizată și pacientul poate indica dintele cauzal. Treptat, din cauza creșterii edemului, sindromul durerii crește, durerea devine intensă și pulsatoare, poate radia de-a lungul cursului fibrelor nervoase.
În creșterea simptomelor, se disting două faze:
- Prima fază se dezvoltă adesea după pulpita netratată. ca complicație. Există dureri dureroase. S-ar putea să existe senzații neplăcute atunci când se zbate. Percuția (atingerea) dintelui este ușor dureroasă.
- În a doua fază, durerea devine continuă, intensitatea persistă sau crește. Pacienții se plâng de sentimentul unui "dinte crescut" (asociat cu acumularea de exudate inflamatorii în regiunea vârfului). Există o durere ascuțită cu mușcătura, uneori chiar și atunci când atingeți dintele. Gingiile din apropierea dintelui cauzal sunt hiperemice (cu roșeață) și umflate, dureroase la atingere. În cazul unui exudat esențial (puroi) de la focalizarea inflamatorie prin gingie, se formează o fistula. Durerea și umflarea scad. Modificările în starea generală (creșterea temperaturii, apariția semnelor de inflamație în sânge) cu parodontită sunt rare. Caracteristică numai creșterea și durerea ganglionilor limfatici submaxilare.
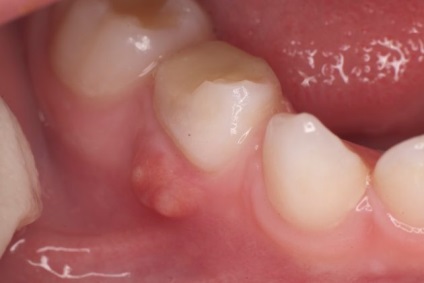
Parodontită fibroasă cronică
Inflamația fibroasă se dezvoltă ca urmare a parodontitei acute netratate sau a pulpitei cronice. sau după forme mai severe de inflamație parodontală. Simptome și plângeri obiective cu această formă clinică sunt absente. Diagnosticul parodontitei se bazează pe anamneză (istoricul bolii și plângerile anterioare) și datele privind rengenograma.
Parodontita cronică de granulare
Granulația parodontitei nu poate cauza plângeri speciale sau scurgeri asimptomatice. Unii pacienți au o ușoară durere cu mușcături, un sentiment de raspryaniya în zona rădăcinii. Când palpați gingiile, puteți simți o îngroșare ușoară în proiecția vârfului dintelui, sensibil la presiune.
Atingerea dintelui dă o ușoară reacție la durere în comparație cu dinții adiacenți. Când sunt intervievați, pacienții pot menționa apariția durerii dintelui după răceală, formarea periodică a fistulei.
Parodontită cronică granulomatoasă
Granulomatoza granulomatoasă este mai stabilă și mai puțin activă decât granularea. Această formă se distinge prin prezența unei capsule fibroase, care delimitează focalizarea inflamației de țesutul din jur. Simptomele în afara procesului de exacerbare nu sunt, de obicei, exprimate. Prezența inflamației este indicată de datele sondajului (durerea prezentă în cursul dintelui sau fistul) și semnele radiografice.
Exacerbarea parodontitei cronice
Această afecțiune este clinic foarte apropiată de parodontită acută, dar în practică apare mult mai des. Pacienții se plâng de durere persistentă în dinte, stare generală de rău - dureri de cap, uneori - febră.
Când este privit la o durere determinată dinte prostukivanii, inflamație și roșeață gingiei în apex, mobilitatea dintelui atunci când presiunea este aplicată pe acesta, creșterea glandelor submandibulare.
Parodontita marginală
Cu inflamația parodontalului marginal, primele simptome sunt durerea și umflarea papilei gingivale, imediat în apropierea părții afectate a dintelui. Pacienții se plâng de durerea constantă a durerii dintelui, o reacție atunci când râde. În urma unei examinări poate detecta descărcarea seroase sau purulente din spațiul inflamate (buzunar parodontale), durere în timpul prostukivanii orizontale un dinte (de la buza spre limba).
Inițial, pulpa dentară nu poate fi implicată în proces. Infecția are loc retrograde prin vârful dintelui cu progresia bolii.
diagnosticare
Diagnosticul de parodontită se face pe bază de plângeri, date de examinare clinică și o imagine cu raze X.
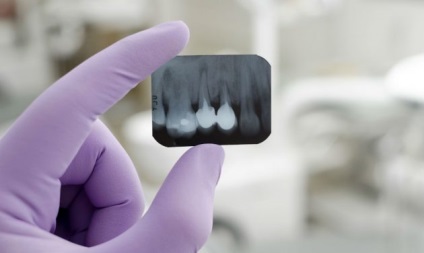
Diferențele caracteristice ale parodontitei:
- modificarea culorii coroanei dentare cu inflamație prelungită;
- un defect carios adânc cu o cavitate deschisă a dintelui, fără durere atunci când este văzut cu ajutorul instrumentelor dentare (sonde);
- prezența cursurilor fistuloase;
- prezența semnelor radiologice corespunzătoare unei forme de parodontită cronică: extinderea ligamentul periodontal (distanta dintre radacina dintelui si osul alveolar), distrugerea osului la vârful dintelui (formă neregulată sau sferică).
Tratamentul conservator al bolii parodontale este realizată prin procesarea endodontic (vnutrikornevoy) canal folosind unelte speciale și antiseptice. Scopul terapiei este de a curăța canalul infectate dentina și pulpa reziduurilor și, în consecință, tratamentul inflamației parodontale și restaurarea structurilor sale.
Planul de tratament prevede mai multe vizite la medic. La prima vizită sub anestezie, canalul este tratat și spălat cu soluții antiseptice (2% clorhexidină, 1% hipoclorit de sodiu). În canalele curățate și uscate se pune o pastă antiinflamatoare, iar dintele este închis cu o umplere temporară. Următoarea vizită este programată în 2-3 săptămâni.
Tactica tratamentului în a doua vizită depinde de starea dintelui.
Canalul este sigilat în următoarele cazuri:
- nu există plângeri din partea pacientului (dintele nu răspunde la mângâiere, nu doare);
- absența detașabilă de la canal în timpul tratamentului dintelui;
- absența modificărilor pe roentgenograma (parodontită - acută sau fibroasă);
- prezența unui curs fistulos. În toate celelalte situații, canalele sunt spălate în mod repetat și agentul antiinflamator este turnat pentru o perioadă de 2-4 săptămâni.
Formele cronice de parodontită necesită un tratament mai lung. Canalul este sigilat numai după eliminarea completă a inflamației în canale și prezența dinamicii pozitive pe roentgenograma (reducerea focarului inflamator și a răririi țesutului osos).
Tratamentul cu antibiotice nu este de așteptat într-un regim standard de terapie. Medicamentele pot fi administrate individual în următoarele cazuri:
- parodontita este însoțită de complicații - periostită, abces, edem pronunțat, stare generală severă;
- inflamația bolii parodontale nu poate fi tratată terapeutic (de exemplu, cu canale impasibile) și antibioticele sunt folosite ca o măsură temporară pentru combaterea infecțiilor;
- tratamentul local nu dă rezultate - efectul de supurație din canale, dintele nu rezistă la etanșare (închiderea cu un sigiliu temporar).
Pentru tratamentul bolilor inflamatorii în cavitatea bucală se utilizează Amoxiclav, Roxithromycin, Clindamycin.
La domiciliu, pentru tratamentul parodontitei, recomandăm spălarea sifonului (o linguriță de sodă pentru un pahar de apă caldă). Clătirea trebuie să fie sub formă de "băi" pentru dinte. Cu ajutorul lor, umflarea internă și tensiunea în țesuturi scad. Clătirea promovează formarea fistulei și ieșirea exudatului.
Trebuie avut în vedere că este imposibil să se vindece parodontită auto-impusă. Tratamentul la domiciliu are scopul de a atenua unele simptome, dar nu elimină infecția din interiorul dinților.
Metodele chirurgicale de tratare a parodontitei includ operațiile:
- Conservarea dintelui și integritatea parodontal - cistectomiei (excizia chistului), rezecția vârfului rădăcinii (extragerea chistului împreună cu partea rănită a rădăcinii dintelui).
- Protejarea parțială a integrității dintelui (în dinți multi-rădăcini) - amputarea rădăcinii, hemisecția dintelui (îndepărtarea unei rădăcini împreună cu o parte a coroanei).
- Extragerea dinților.
Indicatii pentru tratamentul chirurgical:
- lipsa efectului terapiei conservative;
- mobilitatea dinților la 2-3 grade datorită distrugerii semnificative a osului;
- parodontita, complicată de periostită sau osteomielită;
- prezența complicațiilor obținute în timpul tratamentului canalului - fractură sau perforație a rădăcinii, fractură a instrumentului în canal.
Tratamentul în timpul sarcinii
Particularitatea terapiei parodontale în timpul sarcinii este capacitatea limitată de a diagnostica și de a controla calitatea tratamentului. În conformitate cu normele sanitare și epidemiologice, în primul trimestru, este interzisă utilizarea studiilor cu raze X, sunt permise imagini suplimentare cu utilizarea unui vizionator de calculator.
În acest sens, umplerea finală a canalelor și instalarea sigiliului se efectuează mai târziu în timpul sarcinii sau dintele este închis cu materiale temporare cu îngrijire ulterioară după nașterea copilului.
Posibile complicații
În cazurile acute și exacerbarea parodontitei cronice, complicațiile sunt asociate cu răspândirea infecției în țesuturile din jur.
Consecințele acestui lucru sunt posibile sub forma:
- fistule (inclusiv cele care se deschid pe pielea feței);
- periostită (inflamația periostului);
- osteomielita (inflamația oaselor maxilare).
În rezultatul parodontitei cronice, există un risc mare de dezvoltare a rădăcinii dintelui.
Principalul pericol al parodontitei pe termen lung este că este o căldură cronică a infecției. Acumularea constantă a bacteriilor patogene determină creșterea sensibilității organismului la infecții, organismul alergic, exacerbările frecvente ale bolilor cronice.
Diferențe de parodontită de la pulpită
Diagnosticul diferențiat al bolilor se efectuează pe următoarele motive:
- Pain - cu pulpitis spontan, de multe ori, pe termen lung nocturnă, paroxistică, reacție severă la cald. Cand periodontitei se caracterizeaza prin durere la musca, roadere și împrăștieri - într-o etapă ulterioară, dintele reactioneaza la frig.
- Sondarea cavității carioase - când pulpita este dureroasă, cu parodontită, reacția poate fi absentă.
- Palparea gingiei în rădăcina dintelui în timpul pulpitei este întotdeauna nedureroasă.
- Semnele cu raze X - în pulpită există o cavitate carioasă profundă, modificările în țesutul osos și parodonțiu sunt absente.
Ce nu se poate face cu dezvoltarea parodontitei?
Când există durere în dinte și suspiciunea de parodontită nu poate:
- Pentru a încălzi dintele din exterior (inclusiv aplicarea unei mâini, a unei plăci de încălzire, a tuturor tipurilor de comprese, legarea dintelor cu o eșarfă) - toate acestea pot duce la creșterea cantității de exudat și trecerea acesteia în țesuturi moi;
- dorm pe partea inflamat - conduce, de asemenea, la încălzirea zonei de inflamație;
- aplicați pastile pe gingii sau pe cavitatea dentară;
- încercați să stoarceți, să pătrundeți fistula sau să o frotiți cu soluții de alcool (iod, zelenka).
Ce se întâmplă dacă dintele suferă după terapia parodontală?
Dacă dintele a fost bolnav în timpul tratamentului (după stabilirea unei umplere temporară), ar trebui să fie încă o dată „deschide“ pentru a crea o ieșire prin canalul. Dacă este imposibil să contactați un medic dentist, un sigiliu temporar este extras independent. În viitor, este necesar să vizitați medicul cât mai curând posibil pentru a relua dintele și a instala medicamentul.
După terminarea tratamentului, sensibilitatea dintelui și durerea după mușcare pot persista o perioadă de timp (de obicei în decurs de o săptămână). Cu durere severă, se recomandă continuarea clătirii cu apă, ca mijloc de reducere a edemului Suprastin (1 comprimat dimineața și seara).
Dacă nu există o dinamică pozitivă, trebuie să vă adresați medicului dentist. Medicul va lua oa doua lovitură, dacă este necesar, va prescrie medicamente antiinflamatoare sau antibacteriene. Cu dureri severe în dinte, poate fi necesar să rasppolbirovka și re-tratarea canalului.

Erori și complicații în tratament
Erori în tratamentul parodontitei sunt asociate cu deteriorarea țesuturilor interne ale dintelui (perforarea fundului dintelui sau a canalului rădăcinii) sau fracturarea instrumentelor în canale.
- durere de intensitate variată asociată cu inflamația reziduală, ingerarea materialelor din spatele vârfului dintelui, nevrită traumatică a nervului facial;
- conservarea focusului infecției sau creșterea ei;
- schimbarea culorii dintelui coroanei;
- spargerea coroanei.
Rezultatul tratamentului depinde în mare măsură de posibilitatea trecerii complete a canalelor radiculare și a stării imunologice a organismului. De obicei, scutirea completă a inflamației apare la pacienții cu parodontită acută în canalele netratate anterior. Un rezultat favorabil este trecerea parodontitei cronice într-o formă fibroasă.
profilaxie
Pentru a preveni parodontita este necesar:
- evitați traumatizarea aparatului ligamental din dinți - nu roadeți nucile, nu mușcați firul;
- în timp pentru a trata dinții carioși. a nu-i conduce la dezvoltarea complicațiilor;
- în tratamentul pulpitei - pentru a observa timpul de tratament prescris de medic;
- respectați igiena cavității bucale.
Parodontita este o boală complexă care necesită tratament pe termen lung. Pentru a obține rezultate ale terapiei este posibilă numai respectarea termenilor de vizită și recomandările medicului. În acest caz, majoritatea dinților își păstrează funcționalitatea pentru o perioadă lungă de timp.