În prezent, se efectuează transplanturi de organe ale rinichiului, inimii, plămânilor, ficatului și pancreasului, precum și transplantarea țesutului glandei endocrine și a culturilor celulare. Cele mai importante sunt transplanturile de rinichi și de inimă. Transplantul de rinichi este operația cea mai comună. Transplantul de inima este partea superioară a transplantului și chirurgia în general.
Transplantul de rinichi
Transplantul de rinichi este operația cea mai frecventă în transplant. Este detaliat și dă rezultate bune.
Într-un experiment pe animale, Carrel și Ullmann au fost transplantate pentru prima dată în 1902.
În 1934, Voronov a făcut prima încercare de transplant a unui rinichi cadaveric la un pacient cu insuficiență renală acută, care sa încheiat fără succes.
În 1953, Hume a efectuat primul transplant de rinichi cu succes de la un donator asociat.
În Rusia în 1965 B.V. Petrovsky a transplantat cu succes rinichiul pentru prima dată de la un donator viu și de la un cadavru.
În prezent, aproximativ 500 de rinichi sunt transplantate anual în Rusia (aproximativ 10.000 în Europa).
Indicatiile pentru transplantul de rinichi sunt stadiul terminal al insuficientei renale cronice (stadiul III), cand este necesara hemodializa constanta. Motivele pentru dezvoltarea insuficienței renale pot fi diferite: glomerulonefrita cronică, pielonefrită cronică, boala de rinichi polichistică, urolitiaza cu rezultat în hidronefroza etc.
Deoarece rinichiul este un organ pereche, este posibil să se transplantă atât de la un donator viu și de la un donator neviabil. În ultimul caz, rinichii pot fi luați atunci când există o moarte a creierului pe inima de lucru sau imediat după moartea reală a donatorului și stop cardiac.
După gard, rinichiul reținut în soluția Euro-Collins la 4-6 ° C poate fi transplantat timp de 36 de ore.
În transplantul de rinichi, donorul este selectat pe baza rezultatelor tipăririi antigenelor sistemului HLA, a compatibilității cu ABO și a unui eșantion încrucișat. După operație, este prescrisă terapia imunosupresoare tradițională.
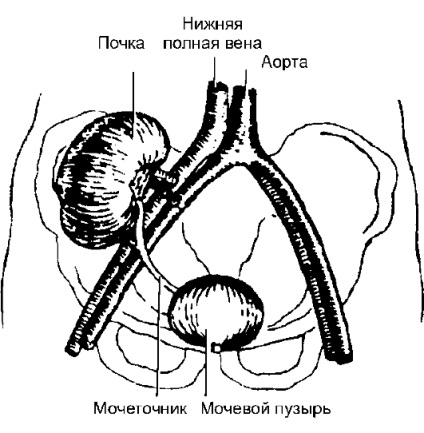
Fig. 15-1.Tehnologia transplantului de rinichi
Transplantul de rinichi se efectuează heterotopic - pe vasele ileale (Figura 15-1). Astfel anastomoză format în mod tipic cu artera iliacă externă și vena într-un „end-to-side“ și neoureterotsistoanastomoz suprapusă (anastomoza între donator de rinichi și ureter recipient vezica urinara). Adecvat rinichi nonfunctioning pre a fost îndepărtat numai în cazul dezvoltării în ele a infecției (dacă polycystosis, hidronefroză).
După operație, rinichiul începe să funcționeze aproape imediat, dar în unele cazuri se observă o oligurie, sunt posibile crize de respingere și, prin urmare, se efectuează sesiuni de hemodializă auxiliară.
Odată cu respingerea rinichiului donator, sunt posibile transplanturi repetate. În termen de 1 an, funcționează mai mult de 85% din rinichii transplantați. În termen de 2 ani - mai mult de 75%. Există observații ale pacienților timp de 20 de ani după transplantul de rinichi, cu păstrarea funcțiilor sale.
Transplant de inima
Transplantul de inima este secțiunea cea mai dramatică și impresionantă a transplantului. De mult timp au existat dezbateri aprinse și dispute despre această problemă: cum va trăi o persoană cu inima unui străin și cum, din punct de vedere moral, va arăta retragerea unei inimi de lucru?
In transplanturi de inima de animale, precum și complexe „inima-plamani“, cap și rinichi, în 50-e ai secolului XX a fost dezvoltat de către om de știință rus Vladimir Petrovich Demikhova.
În Rusia, primul transplant de inimă a fost efectuat de A.V. Vișevski în 1968. Pacientul a murit la 33 de ore după operație.
În prezent, mii de transplanturi de inimă sunt efectuate la nivel mondial, mulți pacienți trăiesc 10-15 ani și aproximativ 20 de ani după operație.
Indicațiile pentru transplant cardiac este considerată o scădere accentuată a capacității contractile a miocardului la dezvoltarea nedotatochnosti inimii ca urmare a unei boli cardiace coronariene (cardio, infarct miocardic și anevrism cardiac, cardiomiopatii), congenitale si defecte cardiace dobândite.
Caracteristicile transplantului de inimă
Inima este transplantată în poziția ortotopică. Retragerea inimii donatorului se face după ce moartea creierului este stabilită în donator. De obicei, operațiile de implantare fetală și cardiacă sunt efectuate aproape simultan.
După îndepărtarea inimii destinatarului, circulația sângelui se efectuează cu ajutorul unui sistem circulator artificial.
Când inima este îndepărtată, pereții posteriori ai atriilor își păstrează venele goale și pulmonare. Atunci când inima donatorului este implantată, anastomozele sunt plasate cu pereții posteriori ai atriilor, arterei pulmonare și aortei. După aceea, inima este declanșată de o descărcare electrică (defibrilare).
Atunci când transplantul de inimă este obligatorie respectarea regulilor de compatibilitate a donatorului și a beneficiarului. Imunosupresia se efectuează în perioada postoperatorie (ciclosporină, azatioprină, prednisolon).
Odată cu transplantul inimii donatorului, problema inimii artificiale se dezvoltă intens. Au fost efectuate mai multe operații care permit înlocuirea temporară a funcțiilor cardiace cu un dispozitiv artificial. În viitor, astfel de pacienți au nevoie de transplant de inimă donator.
Este posibil ca în viitorul apropiat inima artificială să fie implantată în pieptul pacientului și va fi capabilă să asigure circulația sângelui în organism pentru o perioadă lungă de timp.