
65% din formele infectate ale sindromului piciorului diabetic apar la osteomielita. Iar osteomielita este cauza principală a amputărilor netraumatice ale extremităților inferioare.
Piciorul diabetic - o complicație a diabetului, care duce la modificări purulent-distructive ale oaselor piciorului. Lucrul cu osteomielita este poate aspectul cel mai dificil și controversat în tratamentul infecțiilor la nivelul piciorului diabetic. Prima dintre numeroasele probleme este că medicii au puține cercetări și experiență în tratarea acestei boli. Mai mult, există multe teste de diagnostic disponibile, dar ele dau deseori rezultate discutabile. În plus, prezența osteomielitei crește probabilitatea intervenției chirurgicale, inclusiv amputarea și terapia cu antibiotice. În cele din urmă, osteomielita agravează vindecarea rănilor și afectează recaderea infecției.
diagnosticare
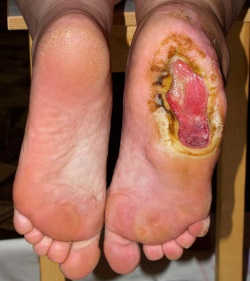
Deoarece distrugerea oaselor în stadiile incipiente ale bolii, ca regulă, nu este vizibilă în radiografia de rutină, neuro-osteoartropatiile pot imita infecțiile și diagnosticul de osteomielită este dificil. Modificările progresive caracteristice ale roentgenogramei sunt vizibile în cazuri cronice. Scanarea radioizotopilor este mai sensibilă la detectarea osteomielitei în stadiile incipiente ale acestei boli, dar, din păcate, acesta este un studiu costisitor și consumator de timp. RMN este cea mai eficientă tehnică imagistică disponibilă în prezent. Oferă cea mai precisă imagine și oferă, de asemenea, o metodă sigură de a studia infecțiile profunde ale țesuturilor moi.
Standardul de aur pentru diagnosticul osteomielitei este examinarea histologică a celulelor inflamate și osteonecroza provenind de la o probă osoasă (folosind măsuri pentru a minimiza contaminarea).
Dacă există o suspiciune de osteomielită, examenul este efectuat din nou, 2-4 săptămâni mai târziu. În cazul modificărilor clasice care indică osteomielită (de exemplu eroziunea plută) și dacă există o mică probabilitate în osteoartropatia neinfecțioasă, tratamentul este stabilit după ce au fost luate probe adecvate de cultură. Dacă rezultatele radiografiei nu sunt suficiente, trebuie luată în considerare una dintre următoarele opțiuni:
1. Efectuați un RMN. Dacă rezultatele sugerează osteomielita, se efectuează o biopsie osoasă.
2. Tratament empiric. Acordați tratament antibiotic în 2-4 săptămâni, apoi efectuați din nou o radiografie pentru a determina dacă există modificări ale osului.
3. Biopsia. O probă de leziune osoasă (luată prompt sau percutanat) este recomandată dacă diagnosticul rămâne discutabil după vizualizare. Culturile de probe ale oaselor oferă date mai microbiologice mai precise decât cele obținute din țesuturi moi.
Alegerea terapiei
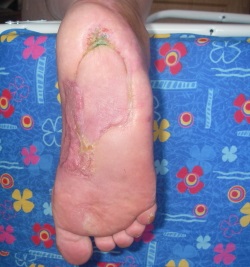
1. Nu există obiective chirurgicale acceptabile, iar tratamentul radical al infecțiilor poate duce la pierderea inacceptabilă a funcțiilor membrelor.
2. Pacientul are ischemie cauzată de boli vasculare.
3. Infecția este limitată la partea din față a piciorului și există o pierdere minimă a țesuturilor moi.
Tratamentul chirurgical presupune riscuri excesive pentru un anumit pacient.
Când tratamentul osteomielitei eșuează, luați în considerare mai multe probleme. În primul rând, diagnosticul a fost corect? În al doilea rând, există necroză reziduală sau infecție a osului? În al treilea rând, a fost eliminată cauza reală a ulcerului? Fiecare caz necesită o abordare individuală și consultarea unui chirurg experimentat.
Scopul tratării unei infecții cu piciorul diabetic este eradicarea semnelor clinice ale infecției și prevenirea pierderii țesuturilor moi și a amputării. Factorii asociați cu rezultatele adverse includ semne de infecție sistemică, perfuzie inadecvată a extremităților, osteomielită, prezența necrozei sau a gangrenei. Recidivele apar la 20% -30% dintre pacienți.
profilaxie
Identificarea neuropatiei înainte de apariția complicațiilor este cel mai bun mod de a preveni infecția. Predarea pacientului importanța optimizării controlului glicemic, utilizarea de încălțăminte adecvată, evitarea traumatismului picioarelor, efectuarea auto-examinării zilnice a picioarelor. Pacienții cu neuropatie severă, deformări semnificative ale piciorului sau ischemie critică trebuie să fie monitorizați constant.