Factorul care se află în formarea bolilor alergice este o predispoziție determinată genetic la IgE-răspuns, nu a moștenit boala ca atare, ci un set de factori determinanți genetici ai patologiei alergice. În prezent, se discută posibilitatea participării la dezvoltarea unei alergii de aproximativ 20 de gene. Se stabilește că genele responsabile pentru dezvoltarea sa sunt localizate pe cromozomii 5, 6, 11 și 14. Pe cromozomul 5q31-33 gene localizate codifică producerea de IL-3, IL-4, IL-5, IL-6, IL-9, IL-13, GM-CSF, cu toate acestea, este unul dintre cromozomul principal asociat cu dezvoltarea atopie . In ultimii ani, am găsit o asociere a atopiei cu anumite antigene majore complexe histocompatibilitate, în special asocierea pozitivă cu antigene HLA dermatite atopice A24 -V5, -V9 și -V12 -V27.
Astfel, baza pentru dezvoltarea dermatitei atopice provoacă în mod ereditar reacții alergice mediate de IgE, care sunt o consecință a sensibilizării organismului la diferite grupuri de exoalergeni. Cu toate acestea, factorii de risc externi și interni adecvați, numiți factori de risc, sunt necesari pentru implementarea răspunsului imun dependent de IgE.
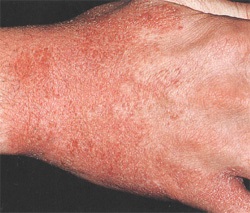
Principalii factori de risc pentru dezvoltarea atopie în dermatitei general și atopice, în special în stadiile incipiente ale sarcinii sunt patologie, boli transferate în timpul sarcinii, în special în diferite infecții virale, nerespectarea unei diete hipoalergenice, fumatul și alte obiceiuri proaste, amenințat avort și nefropatie gravidă. În stadiile inițiale ale factorilor de risc de dezvoltare a copilului pentru dermatita atopica poate fi hrănire artificială, dieta necorespunzătoare, și alăptarea mai târziu. De asemenea, se arată că formarea de dermatita atopica determina anomalii functionale ale tractului gastrointestinal: refluxuri, dischinezii biliare, precum dysbacteriosis, helminthiasis, prezența în leziunile nazofaringe sau orale ale unei infecții cronice, care contribuie la formarea de sensibilizare bacteriene și a apariția hyperproduction IgE. Un factor important care contribuie la dezvoltarea dermatitei atopice - de asemenea, infecții respiratorii frecvente, mai ales la o vârstă fragedă, prezența leziunilor la pacienți cu infecție cronică în nazofaringe și cavitatea orală. Sa stabilit o relație directă între nivelul IgE total și prezența focarelor de infecție bacteriană. Astfel, la pacienții cu dermatoze alergice cu infecție cronică, nivelurile totale de IgE sunt de trei ori mai mare decât la copiii cu leziuni cutanate alergice fără focare de infecție cronică. Sensibilizarea cel mai frecvent observate la stafilococi și fungi din genul Candida. Prezența infecției cronice a focarelor contribuie la cursul persistent, recurent al dermatitei atopice. Pe de altă parte, utilizarea excesivă și frecventă a medicamentelor antibacteriene sau combinații ale acestora cauzează perturbarea microbiotei intestinale normale, determină viteza de formare a dysbiosis intestinale, care la rândul său complică cursul dermatitei atopice.
Un factor extrem de important în dezvoltarea dermatitei atopice este o infecție parazitară cauzată de o varietate de viermi și protozoare. gelmintozov problemă cu care se confruntă omenirea acut din cauza lor pe scară largă: mai mult de 3 miliarde de oameni din lume afectate de diferite viermi intestinali. Potrivit Toropova NP, 39% dintre copiii cu dermatita atopica detectat 15 tipuri de paraziti intestinali: 7 tipuri de protozoare (2 tipuri flagelate, amoeba 5 specii), 8 specii de helminți (4 tipuri, rotunzi 3 tipuri de trematodelor hepatice , 1 tip de viermi platici). efectele patogenice ale helminților asociate atât cu patologia localizarea organelor (în principal, gastro-intestinale), precum și impactul asupra sistemului imunitar. În special, produsele reziduale ale helminths și toxinele lor provoacă activarea celulelor imune, supraproducția de imunoglobuline, în particular IgE, un precum și formarea de complexe imune și imunitatea celulelor T deteriorate.
La apariția și recurența dermatitei atopice, un loc important aparține și încălcărilor funcției integrative a sistemului nervos central și autonom. Se demonstrează că tulburările neuropsihiatrice, caracteristicile caracteristice, tulburările în activitatea sistemului nervos autonom se formează la pacienții cu dermatită atopică în timpul dezvoltării bolii.
Rolul alergenilor
Alimente alergice. Numeroase studii au arătat rolul principal al alergenelor alimentare și inhalante în formarea dermatitei atopice. În copilărie și în vârstă preșcolară, cele mai frecvente alergeni sunt alimente, iar în grupuri mai în vârstă - prin inhalare. Imaturitatea și diferențierea insuficientă a funcțiilor diferitelor departamente ale tractului gastrointestinal contribuie la faptul că alergia alimentară la copii se dezvoltă mai des decât la adulți. În esență, alergii alimentare - o sensibilizare pornire față de care a format hipersensibilitate la alte tipuri de alergeni (polen, de uz casnic, epidermice), din cauza asemănării antigenice a structurii și a reacțiilor alergice încrucișate.
Frecvența alergiei alimentare în primii 5 ani de viață a copilului predomină de la inhalare de mai mult de 6 ori. Mai mult decât atât, 30% dintre copiii care suferă de alergii alimentare cu sensibilizare IgE-mediată dovedit, devin tolerante la dieta timp de 3 ani 40% - în decurs de 6 ani, în timp ce 53% - în termen de 12 ani de la diete hipoalergenice bazate pe destinație individuale. Aceste date indică în plus că și manifestările alergice determinate genetic pot fi prevenite cu ajutorul unor măsuri de eliminare care prevăd excluderea contactului cu un alergen alergic cauzal.
Deși prezența unei relații de alergie alimentară cu dermatita atopică este confirmată de numeroase studii, trebuie recunoscut faptul că mulți pacienți, în special adulții, nu asociază exacerbarea procesului cutanat cu o încălcare a regimului alimentar. Cu toate acestea, această problemă rămâne controversată, deoarece absența unei astfel de asociații este probabil să fie observată la pacienții non-atopici.
Inhalare alergeni. Nu mai puțin important în dezvoltarea de exacerbări ale jocului dermatita atopica si alergeni inhalați. Efectul direct al alergeni inhalatori la dezvoltarea manifestărilor cutanate a fost confirmată în experimentele folosind aplicatorul (plasture) teste cu extracte de acarienii: Testele au fost plasate pe o piele deja deteriorată a pacienților cu dermatită atopică prin care a existat un pronunțat înrăutățire a procesului pielii. S-a arătat că rolul cel mai important în dezvoltarea și menținerea dermatita atopica apartine alergeni de uz casnic: acarienii din praful de casă, cele mai multe praf de uz casnic, gândaci de bucătărie, și epidermică și alergeni fungice. Epiteliu, salivă și fecale de animale domestice cu sânge cald ar trebui să recunoască, de asemenea, cauza activă de alergeni care pot provoca reacții alergice imediate și, prin urmare, pacienții cu dermatită atopică trebuie să evite contactul repetat cu animale, chiar și în absența manifestărilor respiratorii alergice. Un rol important în dezvoltarea dermatitelor atopice joacă, de asemenea, sensibilizarea la spori de mucegai, care includ Penicillium, Aspergillus, Cladosporium, Alternaria, Mucor și altele. Unele dintre aceste ciuperci se reproduc prin runda sporulare (de exemplu, Aspergillus, Penicillium), altele care trăiesc pe plantă - primăvara, vara și toamna (de exemplu, Cladosporium, Alternaria). Pacienții sensibilizat la mucegaiuri, mai des decât altele, există modificări ale pielii, care sunt tipice pentru infecții fungice cauzate de Pityrosporum ovale.
Alergenii de polen au, de asemenea, o mare influență asupra dezvoltării pielii și a manifestărilor respiratorii însoțitoare la pacienții cu dermatită atopică. Cu toate acestea, nu întotdeauna pentru acești pacienți se caracterizează o alternanță sezonieră de recăderi și remisii ale dermatitei atopice asociate cu polenizarea plantelor. La unii pacienți, în ciuda prezenței sensibilizării la alergenii de polen, există o remisie clinică a procesului cutanat, dar în același timp există manifestări clinice de polinoză în lunile de vară. În contrast, am observat pacienți cu exacerbarea dermatitei atopice în timpul sezonului de polenizare, care a avut loc fără manifestări respiratorii de polinoză.
Medicamente alergene. Unul dintre factorii de risc în dezvoltarea manifestărilor cutanate ale dermatitei atopice, în special grele formele sale, este utilizarea neîntemeiată și adesea necontrolată de medicamente sau combinații ale acestora. Pe de o parte, acest lucru se datorează lipsei de înțelegere de către medici rolul etiologic al diferitelor grupe de medicamente în dezvoltarea dermatitei atopice, iar pe de altă parte - cu prevalenta de auto-medicatie, care se datorează disponibilității unui număr mare de produse farmaceutice eliberate fără rețetă în piața noastră. propriile noastre observații au arătat că pacienții cu medicament hipersensibile cu dermatita atopica cauza-alergeni sunt antibiotice importante (90%) - penicilină și derivații săi semisintetici, sulfamide, anestezice locale, medicamente non-steroidiene anti-inflamatorii, vitaminele din grupa B. Intoleranța medicamentelor Se poate manifesta ca exacerbarea dermatitei atopice, urticarie și angioedem, episoade de dificultăți de respirație. Un astfel de procent ridicat de reacții la antibiotice la pacientii cu dermatita atopica, posibil datorită prezenței de sensibilizare la alergeni fungice ca exogene (Alternaria, Cladosporium, Penicillium) și endogenă (Candida albicans, Pityrosporum ovale), având proprietăți antigenice comune cu antibiotice.
Pacienții cu dermatită atopică, la fel ca pacienții cu atopie în general, răspund adeseori la diferiți iritanți nespecifici, care includ:- iritanti locale: aproape, lână sau sintetice pentru îmbrăcăminte, articole din blană, lenjerii clare, spray-uri, parfumuri, deodorante, detergenți, săpunuri odorante și iritante, creme, apă grea în timpul tratamentului cu dus;
- factori climatici și sezonieri: fluctuații bruște ale temperaturii și umidității;
- factorii emoționali și stresul fizic pot duce la mâncărime și exacerbarea simptomelor bolii;
- factori hormonali: menstruație, sarcină, menopauză. Sa constatat că agravarea dermatitei atopice se observă în perioada premenstruală la 33% dintre femei, în timpul sarcinii - la 52% dintre pacienți. Se pare că acest lucru se datorează unei modificări a nivelului hormonilor sexuali. Se știe că acesta din urmă poate influența cursul inflamației alergice;
- factorii climatici: sezonul rece (toamna, iarna) și o schimbare bruscă a climatului.
Schema de tratament a dermatitei atopice
- Profilaxia primară a sensibilizării pacienților:
- diete de eliminare;
- regimuri de protecție care prevăd excluderea contactului cu alergenii cauzali; detergenți, substanțe chimice și alte substanțe chimice; îmbrăcăminte grosieră (lână, sintetică); absența unor efecte de temperatură puternice; Absența unor situații stresante, care pot provoca o creștere a mâncărimei și manifestarea dermatitei.
- Rezolvarea exacerbării bolii.
- Controlul stării inflamației alergice (terapia de bază: terapie externă, SCS local, antihistaminice, medicamente pentru stabilizarea membranei).
- Corectarea bolilor concomitente.
- Corectarea tulburărilor imunologice care însoțesc dermatita atopică.
ES Fidenko, doctor în științe medicale
Dermatologie, cosmetologie medicala