O astfel de boală ca displazia bronhopulmonară. în special copii foarte prematuri, care nu au nici măcar 1000 de grame, adesea născuți cu tulburări respiratorii, iar ventilația artificială ar trebui utilizată pentru a-și salva viața. Aerul este introdus prin tubul care este introdus în traheea copilului.
Pentru al salva, uneori trebuie să concentrăm oxigenul în aer mai mult decât cel obișnuit pe care îl respiram. Acești factori pot provoca leziuni plămânilor necompensați ai nou-născutului, dar nu se poate alege, deoarece fără ventilație mecanică a plămânilor pur și simplu nu pot supraviețui.
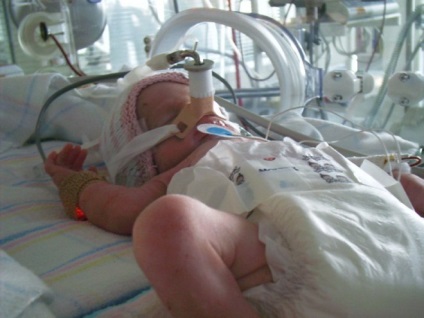
Displazia bronhopulmonară este în principal afectată de bebelușii prematuri
clasificare
Bolile bronhopulmonare la copii sunt clasificate în formă, severitate și perioadă de boală (exacerbare sau remisie).
Sub formă de displazie bronhopulmonară distingem: prematur (formă clasică și nouă) și pe termen lung. Forma clasică de displazie se dezvoltă la copiii care au fost tratați cu regimuri de ventilație "dure", iar preparatele de surfactant nu au fost prescrise. Imaginile cu raze X arată o umflare a plămânilor, fibrozei și taurilor.
O nouă formă (pentru copiii născuți înainte de 32 de săptămâni) - pentru prevenirea introducerii medicamentelor tensioactive au fost introduse, sprijinul respirator a fost redus. Radiografiile arată o întunecare a țesutului pulmonar, dar fără a se umfla.
Pentru copiii născuți la termen, atât imagine clinic și radiologic a dezvoltării displazie este similar cu forma clasica de displazie bronhopulmonara la sugari prematuri.
Severitatea bolii este împărțită în trei grade:
- lumina - copilul respiră aerul obișnuit, simptomele obstrucției bronhice apar numai în ARI, nu există balonare pe raze X;
- mediu grele - copil are nevoie de oxigen suplimentar - mai puțin de 30%, in timpul apare dispneea de efort, simptome moderate de obstrucție bronșică, dar agravate de OCR. Razele X prezintă balonare;
- greu - oxigen suplimentar are nevoie de mai mult de 30% și ventilație artificială a plămânilor. Obstrucția și balonarea toracelui sunt exprimate chiar și în stare de remisiune, dispnee în stare calmă.
Displazia bronhopulmonară poate provoca un deficit de agent activ de suprafață care alcătuiesc alveolele bronhiilor (agent tensioactiv). Când nu este suficient, poate să apară adeziunea alveolelor și ventilația neuniformă a plămânilor, ceea ce îi afectează țesuturile. Se începe edemul pulmonar. și excesul de oxigen perturbă mobilitatea ciliei, care este acțiunea radicalilor săi liberi. În plus, nu întotdeauna, temperatura și umiditatea selectată ale aerului introdus și presiunea acestuia conduc la inflamarea țesutului pulmonar. Acesta este motivul principal.
Cu toate acestea, alți factori pot provoca displazie bronhopulmonară: traumatisme la naștere, pneumonie și alte infecții. Acest lucru se poate întâmpla chiar și la copii care se nasc la timp și sunt mult mai rari la copiii mai mari.
Manifestările acestei afecțiuni apar, de obicei, la copiii prematuri cu tulburări respiratorii care au fost ventilate artificial de plămâni mai mult de șase zile. Pieptul bebelușului devine în formă de butoi cu spații intercostale. Poate fi zgomotos, respirație șuierătoare, insuficiență cardiacă și semne de presiune crescută în vasele plămânilor. În plămâni, flegm și zgomot, audibil de un stetoscop. Copilul își ridică capul pentru a respira mai mult aer. Pielea poate obține o nuanță albăstrui. Creșterea copilului este încetinită.
Fibroza plămânilor. Prăbușirea alveolelor și emfizemului chisic formează tulburări cronice în sistemul respirator. Plămânii cu raze X seamănă cu faguri de albine, deoarece au zone de transparență sporită și focare de compactare, etanșeitate.
diagnosticare
În timpul examinării medicale a copilului sunt prevăzute metode de diagnostic, cum ar fi:
- determinarea cantității de oxigen din sângele arterial;
- radiografia toracică;
- tomografia computerizată a toracelui pentru studiul structurilor sale interne;
- puls oximetria - cu ajutorul unui senzor special de oxigen determină gradul de funcționare al plămânilor;
Tratamentul specific al displaziei bronhopulmonare nu există. Se face simptomatic. Dacă este necesar, respirația este menținută, permițând plămânii să se coacă în cele din urmă.
De obicei, pentru tratamentul unui copil, el este spitalizat pentru o lungă perioadă de timp până când el poate respira pe cont propriu. În spitalele bine echipate, se oferă terapie intensivă pentru a reduce daunele asociate cu metodele de supraviețuire utilizate. Pacienții sunt prescrise medicamente pentru funcționarea normală a plămânilor. Acestea sunt bronhodilatatoare și surfactanți, permițându-le să se extindă. Pentru a reduce diureticele prescrise de lichide, pentru a înlătura umflarea și inflamația tractului respirator, utilizați corticosteroizi (cu consimțământul părinților). Deoarece probabilitatea infectării este foarte mare (în special pneumonie), se prescrie un curs de antibiotice.
Când starea nou-născutului se îmbunătățește, el primește oxigen încălzit prin canula nazală. Acest lucru poate dura până la câteva luni.
Datorită faptului că, printr-un astfel de diagnostic, copilul are probleme de respirație, alimentația acestuia poate fi dificilă. Deoarece această problemă este acordată o atenție deosebită. Acestea sunt hrănite cu amestecuri de calorii superioare, iar în cazuri grave, se toarnă cocktail-uri nutriționale speciale în venă pentru a obține toate componentele necesare pentru hrana completă.
Complicații și previziuni
Copiii care au suferit această boală sunt mai predispuși la infecții decât alți copii. Uneori, excesul de lichid se acumulează în corpul lor, ceea ce face ca respirația să fie dificilă, tulburările cardiace, hipertensiunea pulmonară, deshidratarea, pietrele la rinichi, scăderea cantității de potasiu și calciu din sânge și afectarea auzului.
Și, deși copiii în vârstă prematur profund sunt bine îngrijiți, totuși decesele sunt adesea (până la 30%).
Ce altceva pot citi: