Pentru copiii de vârstă fragedă, tulburările congenitale ale permeabilității intestinale sunt caracteristice (vezi mai sus), care, conform literaturii, sunt de 10-15%; în restul de 85-90% cazuri de travaliu intestinal dobândite.
Ca și la adulți, copiii au tot felul de obstrucții intestinale mecanice și dinamice, dar cea mai frecventă dintre acestea este invaginația (40-60% din cazuri).
Invaginarea și diagnosticarea acesteia
Introducerea intestinelor - cea mai comuna forma de obstructie intestinala la copii (pentru NE Surin, 40,8% din cazuri), este, în esență caracterul de strangulare, deoarece simptomele bolii sunt determinate în primul rând de vascularizației afectarea părții inglobate a colonului (invaginare, intussusceptum).
Inițial, conținutul lichid și semilichid al intestinului poate trece printr-un loc restrâns. Pe măsură ce procesul progresează și se dezvoltă edem, apare o obstrucție aproape completă din cauza obstrucției (Figura 149).
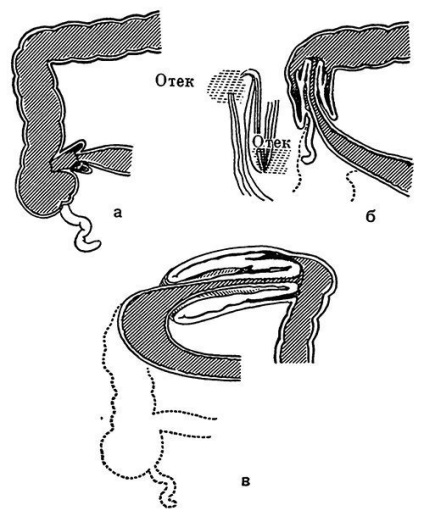
Fig. 149. Scheme de debut și dezvoltare a intussuscepției (conform lui Ravitch).
a - debutul intussuscepției la locul ileului în cecum; îngustând lumenul intestinului, ceea ce face dificilă circulația sângelui; b - în continuare introducerea: vasele implicate, fluxul sanguin deranjat și capilarele limfatice și venulelor sunt lărgite, au umflarea în lumenul intestinal secretes mucus si transudat sângeroase (culoare zmeură jeleu de); c - invaginație de amploare; creșterea edemului oprește fluxul venos de sânge, creșterea presiunii țesuturilor oprește fluxul de sânge arterial, apare gangrena intestinului, la început straturile medii ale invaginatului.
Simptomatologia depinde într-o oarecare măsură de forma implantării.
Invaginarea este mai frecventă în al doilea și al treilea trimestru al primului an de viață, apoi în al doilea și al treilea an de viață, când se schimbă nutriția copiilor. Apariția invaziei este facilitată de toți factorii care sporesc peristaltismul intestinal.
Pentru invaginations caracterizat tetradă: start bruscă crampe dureri (colici), vărsături, apoi apariția de mucus și sânge în scaun și o tumoră palpabilă în cavitatea abdominală. Boala, de obicei, vine pe fondul sănătății generale. Cu toate acestea, 5-7% dintre copiii din istoria unor astfel de atacuri au avut loc mai ușoare câteva zile, săptămâni sau luni, care atacă plămânii și explicați-vă Spread invaginație (Ravitch, Goldman, Elman).
Am urmarit o fată care de trei ori în doi ani, în trepte caracteristică a atacurilor invaginației, dar calea de la sat la spital, ei au fost pe cont propriu, după ce au plecat de scaune voluminoase cu mucus si sange.
Invaginație începe presat-mezenteric ocluzie vasculară și apoi se alătură, se îmbunătățește aspectul de congestie și umflarea ingusteaza lumenul. Aceasta explică secvența de simptome: atacuri bruște de durere (colici), reflexe de vomă, la început, ca rezultat al iritare a peritoneului, nu obstrucție, de multe ori o stare de șoc, cu paloare expresia facială, speriat și dureroasă de pictură și colaps (peritoneală șoc, Fanconi, Grob) lui.
La început, scaunul obișnuit din părțile intestinului de dedesubt (distal), de asemenea, pleacă din locul invaziei, doar mucusul sângeros este eliberat mai târziu. Adesea, prin peretele abdominal anterior, este posibilă cercetarea invaginatului sub forma unei tumori mobile.
Atacurile de durere au caracterul colic și sunt foarte intense: copilul se întunecă palid, țipete, genunchi cu picioarele, apucă stomacul cu mâinile. Durata convulsiilor individuale este mică, se repetă la intervale scurte. Între timp, copilul se simte bine, joacă, adoarme.
Vărsăturile de la începutul unui caracter reflex însoțesc un atac de durere. Se poate opri câteva ore și apoi se repetă ca urmare a continuării iritației peritoneului și a unei perturbări iminente a permeabilității intestinale.
Scaunul este normal la început, de 1-2 ori față de partea distală a intestinului. În funcție de strangulare, poate apărea o adaos de mucus și sânge în primele 2-3 ore, de obicei mult mai târziu, chiar și după o zi. Tipul de scaun este tipic - ca jeleu din coacăz roșu. Uneori, mucusul predomină cu venele de sânge, în alte cazuri sângele este secretat prin cheaguri sau ca un lichid brun. Majoritatea copiilor după evacuarea inițială a intestinului, există o întârziere în scaun și gaze. Cu toate acestea, unii copii (conform lui Ravitch, 7%) au diaree. Un amestec de mucus și sânge este luat uneori pentru dizenterie, ceea ce duce la o eroare fatală de diagnosticare.
Invaginatul sub forma unei tumori în cavitatea abdominală este detectat prin palpare și examinare bimanuală (Figura 150).
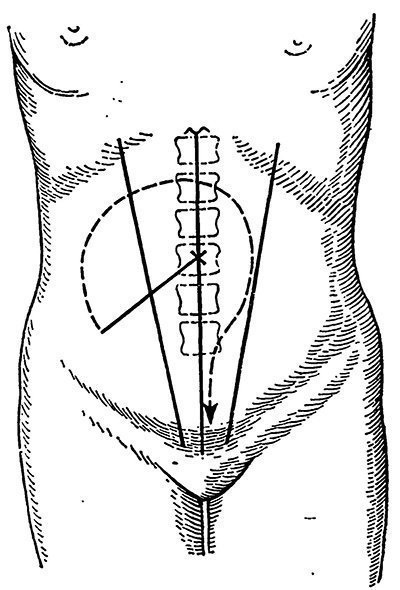
Fig. 150. Schema de orientare în timpul palpării invaginatului, ținând cont de mișcarea sa în cavitatea abdominală (din cartea lui V. Toshovsky, O. Vikhitila).
In timp ce stomacul intussusceptum moale poate fi simțit în regiunea drept iliac, o formă cilindrică sau tumora kolbasovidnoy că pe măsură ce boala progresează se mișcă în sus sub ficat, iar arcul costal drept. Ileumul este gol, un simptom al lui Dans. După apariția simptomelor de obstrucție, buclele umflate ale intestinului îngreunează detectarea unei tumori - invaginate, care se mișcă în sensul acelor de ceasornic. Se detectează printr-un examen bimatual rectal, cel mai bine sub anestezie.
În cazuri individuale tardive (în funcție de Ravitch, în 3%), invaginatul este arătat în anus.
Sfincterul anusului cu invaginație în dezvoltare se relaxează și anusul este înghițit (simptomul lui Hirschsprung).
Cursul clinic al invaginație distinge patru perioade: o inițială (primele două ore), o a doua perioadă de la apariția de sânge în scaun (de obicei, în 2-7 ore), a treia perioadă - astenie și a patra perioadă - intoxicație cu intestinale stare paralizie revendicarea de șoc din cauza deshidratare și echilibrul electrolitic anormal (șocul umoral), spre deosebire de șocurile care apar (șocul neurogen) la debutul bolii.
Examinarea cu raze X ajută la clarificarea diagnosticului. Se efectuează înainte de n după introducerea aerului sau a unei soluții de mediu de contrast în rect (Figura 151).
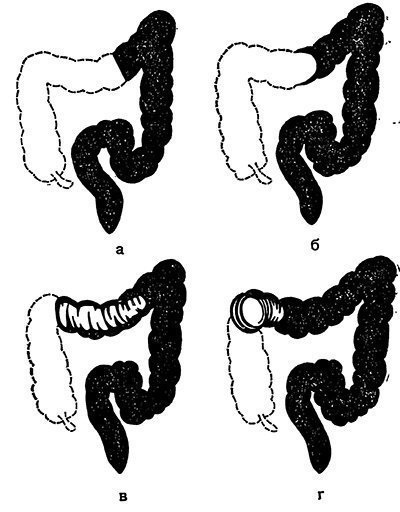
Fig. 151. Schemele unei imagini cu raze X cu irigoscopie pentru invazie (conform lui Grob).
o formă de amputare; b - forma castronului (căpușe, gheare de cancer); c-unelte sau formă spirală; r - forma cocardei.
Forma locului de oprire a suspensiei de contrast depinde de pătrunderea acesteia în intestin: atunci când se oprește brusc, forma de amputare; atunci când penetrează între apexul capului invaginatului și vagin (intestinal intruding) - forma bolului sau ghearei de cancer; la pătrunderea unei substanțe kostrastnogo mai departe - forma unei spirale sau a unui cockade.
Insuflarea (injectarea) de aer sau o soluție de sergozin (în loc de suspensie de bariu) sub formă de clismă este de asemenea folosită pentru încercarea de a se răspândi (dezinvainație).
Diferențiează invagnarea cu enterocolită acută disenternepodobnymi, precum și cu alte forme de obstrucție intestinală și cu boli în care există sânge în scaun.
Atunci când colita în scaun, mai întâi nu există sânge și mucus, există o cantitate mare de mase fecale, spre deosebire de invaginație, în care în ultima perioadă a masei scaunelor este mic și mai mult mucus și sânge. Vărsăturile sunt rare, spre deosebire de vărsăturile caracteristice la debutul intussuscepției. Durerea este slabă, de natură persistentă, spre deosebire de atacurile de durere severă în timpul implantării intestinale.
Palparea nu dezvăluie o tumoare, durerea este localizată de-a lungul intestinului gros. În regiunea ileală dreaptă, "transfuzia" și râsul de bucle intestinale umflate sunt descoperite în loc de "goliciune" în caz de intussuscepție. Infecțiile intestinale sunt, de obicei, însoțite de la început de febră, cu invazie, temperatura fiind normală.
Boala cea mai frecventă a acestui grup, care este adesea amestecată cu invaginație, este dizenteria. În: nu are un astfel de debut brusc, durerea nu are natura crizelor, tumora nu este palpabilă în cavitatea abdominală. Natura diareei cu un amestec de sânge în scaun este diferită. Pentru a distinge ajutorul de examinare rectală și iritoscopie. Cu toate acestea, trebuie remarcat faptul că după 24 de ore de la debutul bolii, introducerea aerului sau a clismei cu agent de contrast este contraindicată (din cauza riscului unei rupturi intestinale).
Apendicita acută diferă de invaginație atât prin simptome, cât și prin curs.
În plus, la o vârstă fragedă, copiii au mai multe șanse de a experimenta intussuscepție decât apendicita (Meissner).
Alte forme de strangulare și obstrucție obstructivă diferă atât în datele anamnezice, cât și în tabloul clinic. Îndoiala permite o laparotomie urgentă.
amestec de sânge într-un scaun este, de asemenea, atunci când fisuri anale, hemoroizi, polipi si ulcere ale rectului și intestinul gros, dar simptomele lor și, desigur, este atât de diferite, încât, de obicei, nu provoacă îndoieli în diagnosticul.
În cazul purpurei anafilactoide (Schonlein-Henoch) pot apărea dificultăți diagnostice cu hemoragii în peretele intestinal și peritoneu. Cu aceasta, puteți să vă simțiți dureri extreme de durere (colici, spasme intestinale), care sunt adesea însoțite de un scaun cu un amestec de mucus și sânge.
exantem hemoragica distribuite simetric la extremități, în special pe partea extensor, dimensiunea unui pinhead la mazăre, în creștere ușor peste suprafața pielii și palpabil, permite sa recunoasca boala (G. Fanconi, Grob).
Complicații ale intussuscepției - necroza intussuscepției, perforării și peritonitei purulente care curge rapid; de la alte peritonite perforate, în principal din apendicita acută, permit diferențierea anamnezei și imaginii clinice.
Invaginarea subacută și cronică la copii este rară. Aceasta poate complica enterita acută (Gross). Simptomele strangulării și încălcării pasajului nu sunt pronunțate. Simptomul principal este un scaun liber și mai frecvent, uneori cu un amestec de mucus și sânge, uneori vărsături, atacuri de durere abdominală ușoară. Astfel de fenomene pot continua zile, săptămâni și chiar luni (Gross, Grob).
Examinarea cu raze X nu oferă întotdeauna dovezi convingătoare de invaginație cronică, uneori văzute la fața locului a invaginatului "inelului spiral" sau a "cockadei" (Grob).
În caz de îndoială, se efectuează o operație care clarifică diagnosticul și elimină implantarea.
Posibilitatea de invaginații repetate este indicată mai sus. Frecvența acestora este de aproximativ 2% din total (Gross). De obicei, o anumită cauză locală a fost stabilită în timpul operației, ceea ce a provocat reintroducerea: polipul, mucoasa pliantei și așa mai departe. Omptomii corespund stadiului de intususcepție.