Imaginea clinică a HCM este polimorfă și nespecifică, adesea motivul diagnosticului greșit al bolii cardiace reumatice și al bolii coronariene. În mai multe cazuri, boala este asimptomatică.
HCMC poate să apară la orice vârstă, dar primele manifestări clinice sunt mai probabile la tineri (până la 25 de ani). Caracterizată prin înfrângerea predominantă a bărbaților care sunt bolnavi de două ori mai frecvent decât femeile.
Imaginea clinică variază de la forme asimptomatice (35-50%) până la tulburări severe ale stării funcționale și decesului subită. Primele semne ale bolii servesc adesea ca un murmur sistolic detectat la întâmplare în inima sau modificări ale ECG.
Durerea în inimă și în spatele sânului este observată la toți pacienții simptomatici. In timp ce, în majoritatea cazurilor, are origine ischemică, în principal asociat cu înfrîngerea mici arterelor coronare, caracterul tipic al durerii anginoase pot fi urmărite doar în 30-40% din cazuri (VI Makolkin și colab., 1984). durerea poate manifesta Atipice durere dureri lungi sau, dimpotrivă, un junghi ascuțit, care, în unele cazuri, este agravată după luarea nitroglicerină. La unii pacienți, sindromul de durere este însoțit de apariția semnelor de ischemie miocardică la ECG. În ciuda lipsei de leziuni mari și medii ale arterelor coronare, pot dezvolta ca infarct miocardic fara unda Q, și macrofocal. Severitatea și natura durerii nu depind de prezența sau absența obstrucției subaortice.
Dispneea cu exerciții fizice și, în unele cazuri, în repaus, pe timp de noapte, se observă la 40-50% dintre pacienți. Este cauzată de stagnarea venoasă a sângelui în plămâni din cauza disfuncției diastolice a ventriculului stâng hipertrofic. Este posibil să se dezvolte atacuri de astm cardiac și edem pulmonar, provocate adesea de agravarea tulburărilor de umplere ventriculare la apariția fibrilației atriale.
Palpitațiile și întreruperile în activitatea cardiacă sunt observate de aproximativ 50% dintre pacienții cu HCM. În cele mai multe cazuri, acestea sunt asociate cu tulburări de ritm, care sunt printre cele mai frecvente complicații ale acestei boli.
La intervievarea pacienților cu HCM suspectat, este necesar să se clarifice antecedentele familiale, care sunt tipice cazurilor unei astfel de boli sau unei decese bruște în rudele de sânge. Ultima circumstanță este deosebit de importantă.
Astfel, sunt descrise familiile individuale care suferă de o formă "malignă" de HCM cu susceptibilitate la moarte subită.
Examenul clinic nu poate detecta orice abateri semnificative, care fie nu sunt disponibile, fie din cauza exprimare slabă rămâne neobservat. Prin urmare, este necesar să se acorde o atenție deosebită la identificarea semnelor fizice ale hipertrofie ventriculară stângă și disfuncție diastolică, ca întărirea impulsului apicale și ritmul de galop presystolic datorită contracției compensatorii hiperdinamic a atriul stâng. Valoarea diagnosticului acestor semne, totuși, este foarte mică.
Semnele de obstrucție a tractului extracorporeal al ventriculului stâng în cadrul unui examen fizic includ:
1. puls inegala tolchkoobrazny (bifidus pulsului), ca urmare a creșterii rapide a undei pulsului la expulzarea neîngrădită hyperdynamic de sânge din ventriculul stâng, la începutul sistolei, urmată de o scădere bruscă obstructia dezvoltare subaortică (Fig. 25). Varierea puls de umplere reflectă fluctuațiile valorii debitului cardiac în legătură cu schimbările dinamice Gradientul de presiune a ventriculului stâng scurgere tractului în măsura în care starea inotrop pre- și postsarcinii.
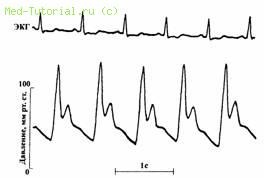
Figura 25. Pulsus bifidus pe artera brahială a pacientului cu o formă obstructivă de HCM
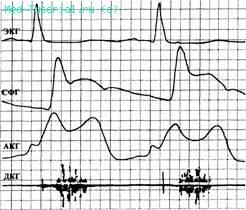
Figura 26. O sfigmogramă (SFG), o apexcardiogramă (ACG) și o fonocardiogramă (FCG) a unui pacient cu o formă obstructivă de HCM
3. Divizarea paradoxală a celui de-al doilea ton.
4. Scurt murmur sistolic peste vârf și la punctul Botkin. El de obicei, nu este asociat cu tonul și am purtat de-a lungul graniței sternale stânga și în axilă, și, uneori - în fundație inima. Geneza acestui zgomot este complexă. Motivele pentru care sa produs sunt în curs de dezvoltare în contracția mijlocul sistola a fluxului tractului ventriculului stâng, sau, ocazional, dreapta, și regurgitarea „întârziere“ de sânge prin valva mitrala. Caracterizat printr-o întărire a zgomotului când este așezat, în picioare, pe expiratie, reducând în același timp postextrasistolic, manevra Valsalva și inhalarea de nitrit de amil, adică la exacerbarea obstructia sângelui ca urmare a expulzării reducerii pre- și postsarcinii sau creșterea contractilității (E. Buda et al 1981 ;. E. Wigle și colab., 1985). Cu obstrucție latentă, aceste manevre produc zgomot. Dimpotrivă, intensitatea zgomotului scade în timpul procesului, creșterea postsarcină pe inhalare, în timp ce stătea în jos pe coapse lui și dinamometru cu compresie manuală.
Zgomotele sistolice din partea de sus sunt de asemenea auzite în HCM cu obstrucție mezoventriculară, pentru care totuși, schimbările în pulsul arterial și impulsul apical nu sunt caracteristice. O parte din astfel de pacienți determină, de asemenea, zgomotul diastolic format atunci când sângele trece prin constricție în cavitatea ventriculului stâng. Este cauzată de relaxarea asincronă a miocardului.
Cele mai frecvente complicații ale HCM sunt tulburările de ritm și de conducere și stoparea bruscă a circulației sângelui. Insuficiență cardiacă biventriculară stagnantă, endocardită infecțioasă și tromboembolism semnificativ mai puțin frecventă.
Încălcări ale ritmului și conductivității. Conform monitorizării ECG zilnice, se observă aritmii la 75-90% dintre pacienții cu HCMC (M. Canedo, 1980, W. McKenna et al., 1980, etc.). Frecvența detectării lor crește odată cu durata monitorizării, iar cea mai fiabilă este înregistrarea de 72 de ore a ECG pe bandă magnetică, care ar trebui recomandată pacienților cu plângeri de întrerupere a activității inimii și a sincopului. Informativitatea monitorizării Holter în ceea ce privește detectarea aritmiilor depășește în mod semnificativ sensibilitatea testelor de stres.
Paroxismelor prelungita de fibrilatie atriala de multe ori duce la o scădere a debitului cardiac și apariția de insuficiență cardiacă congestivă severă, angina pectorala si sincopa, chiar și la acei pacienți care sunt în ritm sinusal au fost asimptomatice. Crește semnificativ riscul de tromboembolism sistemic și pulmonar.
3. Condiții sincopale în anamneză. Acesta este cel mai informativ factor de risc clinic pentru moarte subită cardiacă, în special la copii și adolescenți (W. McKenna și colab., 1984, etc.).
4. Tahicardia ventriculară simptomatică anterioară amânată. Este rar, deoarece majoritatea acestor pacienți mor în timpul primului episod.
5. Obstrucția subaortică severă în repaus. Deși nu a existat o legătură directă cu acest risc cu moarte subită cardiacă, nu se poate exclude posibilitatea influenței acesteia asupra apariției aritmiilor ventriculare potențial letale ca factor care contribuie la ischemia miocardică. În ceea ce privește severitatea disfuncției diastolice, semnificația acestui factor pentru apariția morții subite nu este dovedită (Newman et al., 1985, etc.).
În general, în ciuda căutării active, predictorii fiabili ai decesului subită cardiacă în HCMC nu au fost încă determinați, ceea ce limitează semnificativ posibilitatea prevenirii acestuia.
Un risc semnificativ de episoade tromboembolice la pacienții cu HCM cu aritmie ciliară determină oportunitatea utilizării prelungite a terapiei anticoagulante.
Alte articole din secțiunea "Cardiomiopatie hipertrofică":
· Esența nozologică a cardiomiopatiei hipertrofice și a nomenclaturii sale
· Prevalența
· Etiologie și patogeneză
· Anatomia patologică a cardiomiopatiei hipertrofice
· Mecanisme patofiziologice ale cardiomiopatiei hipertrofice
> · Clinica și complicații
· Curent și prognoză
· Diagnosticul cardiomiopatiei hipertrofice
· Criterii de diagnostic pentru cardiomiopatia hipertrofică
· Diagnostice diferențiale
· Particularitățile cursului clinic și diagnosticarea unor forme rare de cardiomiopatie hipertrofică
· Tratamentul cardiomiopatiei hipertrofice