Septicemia este un tip special de fază de reacție a organismului comun organism boală infecțioasă, cauzată de flux continuu sau intermitentă a sângelui intră patogeni se concentreze în mod explicit sau implicit comercial purulent inflamator cu reactivitate alterată și totală redusă și imunitatea naturală locală.
Activatori procese septice includ: Staphylococcus aureus, Streptococcus pneumoniae, Escherichia coli, Pseudomonas aeruginosa, Proteus și alte focare inițiale de sepsis pot fi contaminate rani, procesele purulente în piele și țesutul subcutanat infectat cu pustule varicelice, mușcături de insecte, procese ulcerative la nivelul mucoasei membranei orale. gura, purulentă amigdale, abces retrofaringieni, inflamație supurativă a glandelor salivare, otită purulentă, pneumonie cariat, înfășurată supurație ombilicale (nou-născuți). Uneori, focalizarea nu este detectat. Infectia poate aparea, de asemenea, in utero. In timpul septicemiei depinde de reactivitatea pacientului, tipul și virulența o localizare microb leziuni supurativa, dispunerea alergică a organismului. La copii de până la 85% din conturi boli sepsis pentru primele șase luni, în principal, în primele 3 luni de viață. O caracteristică a cursului de sepsis in copilarie este predominanta simptomele comune.

Conform tabloului clinic și anatomice ale septicemiei două forme pot fi distinse: septicemică (sepsis cu predominanță marcată a fenomenelor de toxicitate fără metastaze), în principal, la copii prematuri și nou-născuți în primele săptămâni de viață și de septikopiemicheskuyu (sepsis cu multe hematogenă focare purulente metastatice cu toxicitate mai putin severe).
Simptomele principale comune ale sepsisului:
cea mai mare parte periodică, neregulată a creșterii temperaturii (febră alternantă cu frisoane cu perioade de subfebrilă, rareori cu temperatură normală), adesea transpirație;
efectele intoxicației (scăderea apetitului alimentar, stare generală de rău sau anorexie, agravarea somnului);
modificarea culorii pielii (palid, gri, pământ), adesea acrocianoză sau cianoză a triunghiului nazolabial, erupții cutanate adesea, frecvent hemoragie, limbă uscată;
splină moale mărită.
Sepsis ombilical. Există două variante de sepsis ombilical. În prima variantă, o dezvoltare treptată, cu un curent de simptom cu valuri (alternarea perioadelor de deteriorare și îmbunătățire).
Simptomele precoce sunt:
anorexie, oprirea sau creșterea insuficientă în greutate (la a doua săptămână de viață);
de la a treia săptămână fenomene mai pronunțate de boală: regurgitare, vărsături, scaun instabil, scădere în greutate;
temperatură ridicată (înaltă, subfibrilă). La 20% dintre pacienții cu sepsis ombilical, o temperatură normală și subnormală cu caracter curbat neregulat;
gri-galben a pielii cu erupții pustulare și hemoragice;
respirație rapidă la suprafață, adesea pneumonie focală sau interstițială cu dispnee și cianoză;
scăderea tensiunii arteriale (în special minimal), creșterea frecvenței cardiace;
mărirea ficatului și a splinei;
modificări ale sângelui sub formă de leucocitoză moderată cu neutrofileoză, leucopenie mai puțin frecventă;
mici albuminurie, piurie, microematurie;
rău somn, anxietate, uneori convulsii;
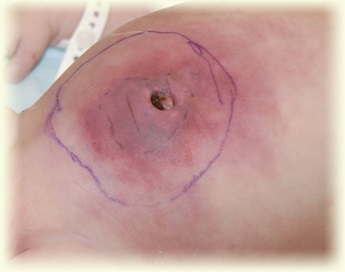
slabă vindecare a plăgii ombilicale cu descărcare prudențială, sângeroasă, pielea din jurul ombilicului cu o rețea venoasă pronunțată, nu hiperemic, infiltrat, edemat nu întotdeauna;
uneori puffiness și tensiune nesemnificativă a peretelui abdominal.
A doua variantă a sepsisului ombilical (mai puțin frecvent) are loc sub forma unui proces sever acut cu temperatură înaltă, multe focare metastatice purulente, anemie, leucocitoză înaltă.
Cea mai importantă este diferențierea sepsisului ombilical cu bolile toxice infecțioase (din considerente epidemiologice și terapeutice). Principalele diferențe dintre bolile toxice infecțioase:
marcată dispepsie;
deshidratare și toxicoză;
temperatura normală sau ușor ridicată;
sepsis Otogenny. Reprezintă o complicație gravă a agenților patogeni otită purulentă care pot fi stafilococi, streptococi, pneumococi si altor microbi si otite purulente poate fi o boală primară sau să fie focare metastazice.
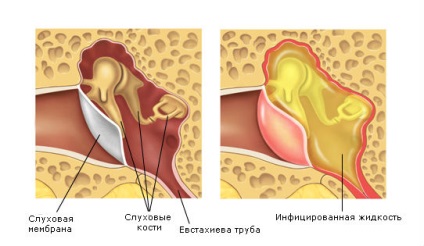
temperaturi crescute de natură permanentă sau anormală cu anxietate;
adesea durerea și infiltrarea în partea posterioară a procesului mastoid;
prezența unui tendon dureros de-a lungul venei jugulare (un semn al limfangitei în această zonă);
ușor gâtul rigid;
de multe ori o mică ikterichnost piele, sudoare;
puls rapid de umplere slabă;
mărirea ficatului și a splinei.
Tratamentul sepsisului într-un spital ar trebui să fie cuprinzător și să includă terapia cu antibiotice, controlul toxicozei (în faza inițială), expunerea la macroorganisme și refacerea focarelor purulente (primare și secundare):
terapia cu antibiotice direcționată. Datorită valorilor predominante în etiologia staphylococcus sepsis dovedit a determina antibioticul oleandomicinei aplicare sensibilitate, eritromicină, oletetrin (sigmamitsina), penicilinele semisintetice - meticilina, oxacilina ca un antibiotic activ împotriva Staphylococcus. Când sepsis neomicină kolibatsillyarnom administrat (mitserin, kolimitsin). Când antibioticele combinate trebuie să corecteze cerere (penicilina sau monomitsin streptomicină. Tetraciclină cu cloramfenicol, streptomicină cu cloramfenicol). Doza zilnică trebuie administrată 3-4 ore (neomicina 2 internare), 7-10 zile pentru a înlocui alte antibiotice, prescrie Nystatin. Este nevoie de o abordare individuală a duratei tratamentului (cea mai mare doză, vârstă);
În caz de toxicoză, se injectează intravenos plasmă (10-15 ml la 1 kg greutate corporală), soluție de glucoză 5%, soluții fiziologice și Ringer (vezi deshidratarea);
stimularea terapiei. Transfuzia de sânge la o rată de 5-8 ml pe 1 kg de greutate corporală. Administrarea repetată de gamma globulină 3 ml pe zi (alternând cu administrarea în plasmă), pentoxil, acid nucleic de sodiu, dibazol (1 mg o dată pe zi timp de până la 10 zile), vitamina B12;
tratament cu vitaminele A, C, Complexul B;
medicamente cardiotonice conform indicațiilor;
tratamentul local al focarelor purulente;
aerare, oxigenoterapie, nutriție, igienă.

Osteomielita hematogenă acută. Inflamația purulentă acută a măduvei osoase cu afectarea simultană a substanței osoase compacte și spongioase (ostită) și a periostului (periostită). Este una dintre formele de septicemie (septicopatie) cu metastaze în măduva osoasă. Un agent de cauzalitate frecvent este stafilococul, mai puțin frecvent streptococ și alți microbi. Vârsta cea mai afectată este de la 5 la 15 ani. Mai rar, boala se observă la copiii din primele luni și săptămâni de viață. Patogeneza nu este exact clară, în loc de teoria embolică vasculară, teoria autoinfecției într-un organism sensibilizat a fost prezentată recent. Imaginea clinică este diversă.
Există 3 forme principale: toxice (adinamice), cele mai frecvente septicemie (cu curs sever) și formă locală (cu curs ușor). De obicei, un os este afectat, doar în 20% există o deteriorare multiplă a oaselor. În primul rând, locul (leziunea primară) de sedimentare microbiană este zona cea mai vascularizată (locurile cu cea mai intensă creștere): metafiza inferioară a coapsei, metafiza superioară a tibiei și umărului; metafiză inferioară a tibiei, mai puțin adesea alte oase tubulare și oase plate.
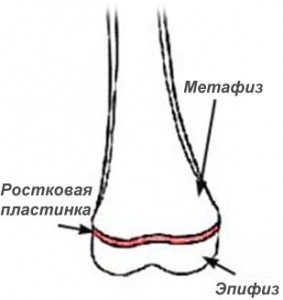
Caracteristicile osteomielitei hematogene la copiii din perioada nou-născutului:
predominant osteomielita epifizală;
frecvente leziuni multiple;
o reacție generală pronunțată;
progresia rapidă a procesului inflamator cu modificări distructive extinse.
un debut brusc acut cu o temperatură ridicată în primele zile, urmată de o temperatură intermitentă, adesea frisoane;
simptome infecțioase generale: anxietate, anorexie, fenomene dispeptice, cu formă toxică de adinamie, conștiență întunecată, convulsii;
piele uscată de culoare gri, uscată, uneori cu tenta iterică, mucoase uscate, erupții uneori hemoragice;
sunete de inima înfundate, puls rapid, dificultăți de respirație;
edem local și infiltrarea țesuturilor (1-2 zile), durere locală puternică din a 2-a zi. La copiii mici interes comun cu care economisesc membrul afectat, plângând în timpul manipulării, scutecele (durerea trebuie să fie determinată prin palpare), apariția rețelei venoase extinse și de a îmbunătăți temperatura locală a pielii în zona afectată a osului, înroșirea pielii, fluctuație profundă (abces subcutanat sau flegmon intermuscular) ;
contracția dureroasă și efuziunea articulației cu osteomielita epifizală; poziția forțată a membrelor, mișcările limitate și mișcările dureroase dureroase (în caz de formă toxică moartea copilului poate să apară înainte de a dezvălui modificări evidente ale osului);
leucocitoză în sânge cu o deplasare accentuată spre stânga, granularitate toxică a neutrofilelor, ROE accelerată; adesea cultură sanguină pozitivă (în primele zile);
Roentgenogramele prezintă modificări fuzzy în os nu mai devreme de ziua a 3-5-a. Numai până în a 10-a zi există focuri de iluminare cu mici găuri.
cu reumatism cu leziuni ale mai multor articulații. Despre artrita reumatoida spun volatilitatea durerii și localizarea acesteia în articulația (comună în țesuturile moi), și nu în vecinătatea articulației, eficacitatea rapidă a tratamentului și salitsilatamn pyramidon;
cu artrită post-infecțioasă (gripa, etc.). Diferența este că cea mai mare durere la artrită este în articulație și nu în membre și nu există fenomene comune grave;
cu scorbut, cu boala lui Meller-Barlow. In aceste boli sunt, de asemenea, febra marcata, dureroasa umflarea membrelor și hemoragiile subperiostale. Când scorbut și boala Barlova observate pierderi simetrice ale membrelor, lipsa durerii spontane, sângerarea gingiilor, erupții cutanate hemoragiile ca mici și o îmbunătățire dramatică după 1-2 zile, sub influența unor doze mari de acid ascorbic.
Prognosticul depinde de forma bolii și de perioada de debut a tratamentului specific.
Transportul într-o poziție culcat cu imobilizare la transport. În spital:
terapia cu antibiotice. Având în vedere valorile predominante ale Staphylococcus sunt prezentate (pentru a obține un rezultat antibiograma) eritromicină oleandomitsnn, oletetrin (sigmamitsin), peniciline semisintetice (meticilina, oxacilina). Tratamentul este lung, cel puțin 3 săptămâni. Pentru prevenirea candidamycozelor, trebuie administrat nistatină. Cand streptococică penicilina etiologia osteomielitei in doze mari - până la 10 milioane de unități pe zi;
vitaminele A, B, Br, B12, C, P;

stimularea terapiei: hematransfuzii repetate, injecții cu gama globulină;
medicamente cardiotoracice în funcție de indicații (toate medicamentele menționate în doze de vârstă);
deschiderea flegmonului intermuscular, abcesul subcutanat, imobilizarea membrului afectat.