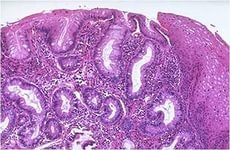
Metaplazia intestinală este o boală în care epiteliul gastric este înlocuit cu epiteliul intestinal. În acest caz, substituția poate să apară numai în anumite glande ale stomacului, grupuri de glande, gropi sau role. Dacă foveele sunt umplute cu celule intestinale, ele devin ca cripte intestinale și, dacă sunt perne, ele seamănă cu vitele intestinale.
Această boală a fost descrisă inițial de Kupfer cu peste 100 de ani în urmă. Dar, până acum, rămâne insuficient înțeleasă.
Metaplazia intestinală este o boală destul de frecventă. În special, se întâmplă frecvent la persoanele în vârstă. În 100% din cazuri, patologia este diagnosticată la persoanele care suferă de gastrită atrofică și cancer de stomac. În 80-100% din cazuri, el însoțește un ulcer gastric, iar în 47-54% - un ulcer duodenal. Adesea, metaplazia intestinală este diagnosticată la oameni sănătoși.
Clasificarea patologiei
Sunt cunoscute două tipuri de metaplazie intestinală:
- primul tip - intestin plin sau matur sau subtire;
- al doilea tip este incomplet, imatur sau colonic.
Cu metaplazie matură în stomac, există toate tipurile de celule inerente în intestinul subțire: sialomucine, sulfamucine, polence, beskamchatye și enterocite kemchatye. În plus, celulele goale nu umple complet epiteliul gastric, dar se alternează cu enterocitele lime. Dar cel mai caracteristic semn al acestui tip de metaplazie este prezența celulelor Panet care au granularitate apicală. De obicei, aceste celule împreună cu enterocite beskamchatyh umple gropile.
La persoanele cu metaplazie imatură, celulele calciforme se alternează cu celule prismatice care seamănă cu colonocitele. Celulele panetare, sialomucinele și sulfamucinele nu sunt detectate. Epitelul este caracterizat prin polimorfismul nucleelor și o creștere a relațiilor nucleotid-citoplasmatice. De asemenea, cu metaplazie coloană, maturarea și diferențierea glandelor este ruptă: straturile lor superioare nu diferă de cele inferioare.
Cu metaplazie intestinală incompletă, țesuturile stomacului devin asemănătoare cu țesuturile intestinului gros și, cu metaplazie completă, seamănă cu cele ale intestinului subțire. Cu orice formă de boală în stomac, se găsesc celule cuvete. Cu metaplazia de primul tip, stomacul este similar cu intestinul subțire, nu numai prin structură, ci și prin proprietăți funcționale-morfologice.
Forma completă a bolii este mult mai frecventă decât forma incompletă. Adesea ele sunt combinate: ele pot fi combinate în aceeași glandă sau situate în diferite glande. Prin urmare, se sugerează că metaplazia completă este o formă de tranziție în ceea ce privește metaplazia incompletă.
Metaplasia minora este aproape întotdeauna găsită la pacienții care suferă de gastrită cronică. Forma colonului pentru bolile gastrice benigne este diagnosticată în 11% din cazuri, iar pentru cancerul de stomac - în 94% din cazuri. Prin urmare, metaplazia intestinală incompletă este considerată o afecțiune precanceroasă. Dacă pacientul nu primește tratamentul necesar, patologia va duce la moarte.
În funcție de gradul de răspândire a leziunilor și de zona ocupată de epiteliul modificat, metaplazia este împărțită în:
- slab - acoperă până la 5% din suprafața stomacului;
- moderată - durează mai puțin de 20% din suprafață;
- exprimată - acoperă mai mult de 20% din suprafață.
În funcție de gradul de atrofie a glandelor, metaplazia se distinge:
- nesemnificativ (tip A);
- intermediar (tip B);
- complet (tip C).
Cauzele metaplaziei
Metaplazia intestinală este cauzată de:
- iritarea stomacului;
- procese inflamatorii în mucoasă;
- cronică esofagită;
- gastrită cronică;
- boala de reflux gastroesofagian;
- stare stresantă.
Pacienții sunt diagnosticați cu o aciditate gastrică scăzută (pH crescut), ducând la scăderea concentrației de bacterii gastrice în stomac și la crearea condițiilor pentru dezvoltarea microflorei intestinale. De asemenea, enterococii, escherichia și bacteria Helicobacter pylori apar în stomac. Aceste microorganisme încep să sintetizeze anumite enzime, care, combinate cu nitrați și nitriți, intră în stomac cu alimente, formează compuși nitrozoizi care au un efect cancerigen. Compușii nitrozi împreună cu alți agenți cancerigeni, care penetrează în organism împreună cu alimente, afectează mucoasa gastrică și o distrug. Creșterea impactului negativ al carcinogenilor consumul excesiv de sare și băuturi alcoolice.
Simptomele bolii
Nimeni nu poate da o descriere exactă a semnelor de metaplazie intestinală.
Cel mai adesea boala este însoțită de:
- pierderea apetitului;
- greață;
- vărsături;
- un sentiment neplăcut în regiunea epigastrică.
Diagnostic și tratament
Pentru a diagnostica boala, pacientul este trimis pentru o examinare histologică. Gradul de distribuție a patologiei este determinat de metoda cromoendoscopiei, în care se utilizează un colorant special - albastru de metilen. Se pata celulele afectate in anumite culori, astfel incat acestea sa devina observabile sub microscop.
Tratamentul metaplaziei intestinale este mediat sau chirurgical.
Tratamentul medicamentos este îndreptat spre:
- distrugerea Helicobacter pylori;
- eliminarea bolii de reflux gastroesofagian;
- prevenirea cancerului.
Succesul tratării patologiei depinde de eliminarea cu succes a Helicobacter. În acest scop, se utilizează antibiotice. Dar, împreună cu microorganismele patogene, distrug microflora utilă a intestinului, provocând disbacterioză. Prin urmare, împreună cu antibioticele, este necesar să se ia medicamente care să consolideze sistemul imunitar și să restabilească microflora gastrică.
Terapia medicamentoasă poate fi combinată cu utilizarea medicamentelor tradiționale.
Starea pacientului este observată în mod constant de către specialiști, pentru a putea afla cât de eficient este tratamentul. Dacă tratamentul conservator nu are un efect eficace, atunci recurge la terapia radicală. Operația se efectuează prin acces deschis sau prin laparoscopie.
Ca urmare a intervenției chirurgicale, riscul de tumori carcinogene este redus semnificativ.
Respectarea dietei este importantă în tratamentul bolii. Este necesar să mâncați hrana adesea, dar în porții mici. Înainte de a dormi, este mai bine să nu mai consumați alimente, în cazuri extreme puteți mânca un sandviș. Dacă încărcați puternic stomacul, membrana mucoasă nu poate rezista la bacteriile patogene. Dar nu puteți suferi de foame, pentru că în acest caz se poate dezvolta un ulcer.