Trombocitopenie autoimună (purpură trombocitopenică idiopatică, boala Werlhof) - cauze, clinică
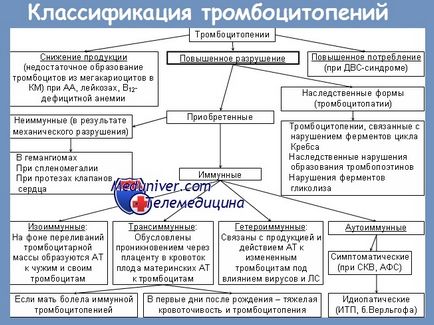
Există următoarele tipuri principale de trombocitopenie imună.
1) autoimună;
2) heteroimun;
3) alloimmune.
trombocitopenie autoimuna (purpură trombocitopenică idiopatică, boala purpură trombocitopenică) este cauzată de o scădere a duratei de viață a plachetelor și distrugere crescută datorită influenței autoanticorpilor antiplachetare.
Această formă nosologică este cea mai frecventă dintre toate trombocitopenia și apare în medie cu o frecvență de 5: 100 000 de populație pe an. Boala apare adesea la femeile de 20-40 de ani și în cele mai multe cazuri se caracterizează printr-un curs indolent lung (de multe luni și ani).
Etiologia și patogeneza trombocitopeniei autoimune
Cauza trombocitopenie autoimună sunt autoanticorpi antiplachetare, care sunt sintetizate în mod predominant limfocite splenice și celule plasmatice. În 50-80% din cazuri, anticorpii se referă la IgG, mai puțin frecvent la IgA sau la ambele clase de imunoglobuline. Anticorpii anticoagulanți se leagă la antigenele plachetare situate pe membrana lor (de obicei, GP IIb / IIIa și Ib / IX).
Trombocitele. legate de anticorpi sunt scurtate în viață (de la zeci de minute până la 2-3 zile în loc de 7-10 zile) si sunt eliminate din fluxul sanguin prin fagocite splina (rar ficat și măduva osoasă), după conectarea la Fc-receptor. Astfel, splina are o mare importanță în patogeneza trombocitopeniei autoimune:
1) participă la dezvoltarea de autoanticorpi;
2) este locul principal pentru distrugerea trombocitelor sensibilizate.
Cu trombocitopenie severă, există o creștere a conținutului de M-CSF care stimulează activitatea fagocitară a macrofagelor.
În geneza bolii, încălcarea imunității celulare este importantă, ceea ce este confirmat de un nivel crescut de CD8 + și o scădere a limfocitelor CD4 +. În unele cazuri (mai des la copii), limfocitele T autoreactive reacționează cu propriile trombocite.
Scurtarea vieții de trombocite duce la stimulare thrombocytopoiesis, în care măduva osoasă este determinată de un număr crescut de megacariocite. În cazuri severe, anticorpii pot fi de asemenea produși pentru megacariocite, cauzând aplazie megacariocitică.

Imaginea clinică a trombocitopeniei autoimune
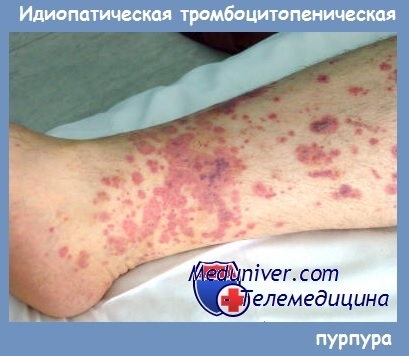
Debutul trombocitopeniei autoimune este de obicei latent, fără nici o cauză aparentă. Sindromul hemoragic se manifestă prin hemoragii cutanate, sângerări nazale și la femei, în plus, prin menoragie. Hemoragiile cutanate apar de obicei fără cauze externe vizibile sau după contuzii minore.
Hemoragiile au aspectul de petechii și echimoze și sunt mai frecvente la nivelul membrelor. Cu un număr mare de echimoze, pielea dobândește un aspect caracteristic ("pielea unui leopard").
Hemoragii tipice la locurile de injectare. Uneori apare sângerare pe față, pe buze și pe conjunctivă. Apariția unor astfel de hemoragii indică un risc de apariție a hemoragiei în creier și necesită o terapie adecvată și în timp util.
Adesea, pacienții au sângerări în timpul extracției dinților, care încep imediat după intervenție, pot dura mai multe ore sau chiar zile. După o oprire, spre deosebire de hemofilie, sângerarea nu reapare.
La o inspecție obiectivă sunt descoperite teste pozitive privind fragilitatea capilarelor ("pinch", "turniquet"). Nu se observă creșterea dimensiunilor ganglionilor limfatici, ficatului și splinei (spre deosebire de un număr de trombocitopenie simptomatică).
In sangerare severa si prelungita poate dezvolta sindromul anemie (slăbiciune, oboseală, dispnee la efort, palpitațiile și colab.), A cărei severitate depinde de severitatea anemiei.
Cursul de trombocitopenie autoimună. de regulă, ondulate, cu perioade de exacerbări și remisiuni, în timpul cărora nivelul de trombocite poate fi normalizat. În mai multe cazuri, boala este compensată și se manifestă numai sub influența factorilor provocatori, cel mai adesea pe fondul infecției.