Orice practicant poate prezenta sindrom de întrerupere. Este caracteristic pentru o mare varietate de medicamente - hipnotice, tranchilizante, corticosteroizi, medicamente antiepileptice etc. Medicamentele utilizate în cardiologie nu fac excepție. Sindromul de anulare a clonidinei, beta-adrenoblocanților și a unui număr de alte medicamente este bine cunoscut.
- Manifestări ale medicamentelor antianginoase ale sindromului de retragere
La pacienții cu boală cardiacă ischemică (CHD) cu angină stabilă, retragerea unui medicament antianginal poate determina o creștere semnificativă a atacurilor anginei și o scădere a toleranței la efort. În cazuri rare, este posibil să se dezvolte infarct miocardic acut. Deoarece practic toate medicamentele antianginoase reduc tensiunea arterială într-o oarecare măsură, oprirea aportului lor determină adesea creșterea acesteia, uneori destul de semnificativă. Recent, s-au raportat că, în unele cazuri, eliminarea unui medicament antianginal poate determina apariția așa-numitei ischemii miocardice asimptomatice [1].
În cadrul sindromului de retragere se înțelege reacția organismului care apare ca răspuns la încetarea acțiunii medicamentului și exprimată în deteriorarea stării pacientului. Adesea, sindromul de abstinență se manifestă prin apariția unor semne calitativ noi ale bolii care nu au fost prezente anterior la pacient
Sindromul de abstinență este cel mai tipic pentru medicamentele care sunt îndepărtate rapid din organism. Cu cât este mai rapid consumul de droguri din organism, cu atât retragerea mai pronunțată poate fi.
Nu trebuie să credem că sindromul de abstinență se dezvoltă numai după întreruperea medicamentului (Tabelul 1). S-a stabilit că sindromul de retragere se poate manifesta pe fondul tratamentului, la intervalele dintre efectele dozelor regulate de medicament. Acest lucru este posibil, în primul rând, când intervalul dintre administrarea a două doze de medicament este suficient de mare. De exemplu, dezvoltarea sindromului de abstinență în orele de dimineață, înainte de a lua următoarea doză de medicament, când efectul dozei sale anterioare sa încheiat, nu este exclusă. Acest tip de sindrom de abstinență se numește "fenomen de zero ore" (în engleză - fenomen cu zero ore) [2].
Tabelul 1. Regularitățile apariției sindromului de întrerupere
- După întreruperea completă a medicamentului
- Pe fundalul tratamentului:
- ca răspuns la eliminarea foarte rapidă a medicamentului din organism (de exemplu, dezvoltarea fenomenului de rebound la sfârșitul acțiunii formelor medicinale de acțiune cu acțiune scurtă a nifedipinei)
În al doilea rând, după cum sa menționat deja mai sus, pe fondul tratamentului, sindromul de abstinență poate să apară în cazul în care medicamentul este foarte rapid excretat din organism. În astfel de cazuri, sindromul de abstinență este numit adesea fenomenul de rebound (în limba engleză - efectul de rebound) sau fenomenul de aftereffect negativ. Acest lucru este posibil, în special, atunci când se utilizează anumite forme de dozare de acțiune de scurtă durată (de exemplu, nifedipina acțiune scurtă) sau selectați o cale de administrare în organism, care se poate opri în mod dramatic de droguri de livrare (de exemplu, întreruperea bruscă a injecției intravenoase sau îndepărtarea din piele forma de dozare transdermică a medicamentului).
Toate cele de mai sus indică faptul că sindromul de întrerupere, în primul rând, poate afecta în mod semnificativ siguranța terapiei cu medicamente antianginale (în unele cazuri, datorită dezvoltării sindromului de întrerupere, terapia poate da chiar și un efect paradoxal). În al doilea rând, apariția sindromului de abstinență este de obicei destul de previzibilă, iar cunoașterea farmacologiei clinice a medicamentelor utilizate poate ajuta la prevenirea apariției acesteia.
Mai jos sunt date informații despre posibilitatea sindromului de întrerupere a diferitelor grupuri de medicamente antianginoase.
Nitrații au devenit primele medicamente anti-anginoase pentru care s-a descris sindromul de întrerupere. Încă din 1898, G. C. Laws a raportat o înrăutățire a zilelor libere ale bunăstării lucrătorilor angajați în producția de praf de pușcă [3]. În viitor, a existat destul de multe documente care conțin informații documentate cu privire la cazurile de moarte subită a lucrătorilor angajați în fabricarea de dinamită, care a avut loc în week-end, atunci când contactul oprit cu nitrați [4, 5]. Pentru prima dată retragerea de azotat, ca atare, a fost descrisă în secolul al XX-mijlocul lui, atunci când a fost dezvăluit faptul că unii angajați legate de producția de dinamită la experiența week-end angina, nu este legată de activitatea fizică. Au fost raportate mai multe cazuri de infarct miocardic și chiar moarte subită în rândul lucrătorilor angajați în industrii similare în timpul întreruperii efectelor de nitrați. Un studiu atent efectuarea coronarografiei nu au evidențiat modificări aterosclerotice în arterele coronare ale persoanelor care au avut un infarct miocardic în timpul perioadei de încetare a contactului cu nitrați. [6] În plus, sa observat că lucrătorii care au suferit dureri toracice la sfârșit de săptămână, atacurile de angină pectorală au dispărut complet după izolarea prelungită de efectele nitraților. Condiția care a apărut în timpul perioadei de încetare bruscă a acțiunii nitraților a început să se numească un fenomen de rebound [7]. Multă vreme sa crezut că sindromul de sevraj nitrat descrisă mai sus are loc numai atunci când este expus la doze mari de ele în producție, dar nu tipic pentru aplicarea clinică a acestor medicamente. Cu toate acestea, studii speciale au arătat că sindromul de anulare a azotatului are loc și în practica clinică. În tabel. 2 prezintă principalele simptome asociate manifestării sindromului de anulare a isosorbid dinitrat la pacienții cu angină pectorală stabilă.
Tabelul 2. Manifestări clinice ale sindromului de anestezie izosorbid și sindromului de anulare a nifedipinei
(conform unui studiu transversal randomizat, efectuat la 18 pacienți cu angină pectorală stabilă) [10]
Notă. Cifrele indică numărul de pacienți
Interesul pentru sindromul de anulare a nitraților a crescut semnificativ la sfârșitul anilor 1980, când diferite scheme de administrare intermitentă a acestor medicamente au fost recomandate pe scară largă pentru a împiedica dezvoltarea dependenței de acestea. Administrarea intermitentă a nitraților sugerează că într-o zi ar trebui să existe o perioadă în care organismul este liber de acțiunea azotatului (perioadă fără nitrați). În această perioadă, sensibilitatea la nitrați, care a scăzut ca urmare a utilizării lor anterioare, are timp să se redreseze [4].
Sa constatat totuși că, pe fondul administrării intermitente a nitraților, există riscul de sindrom de abstinență. Astfel, sa demonstrat că după eliminarea etichetelor transdermale de nitroglicerină din piele noaptea, aproximativ 8% dintre pacienți prezintă angină pectorală neliniștită, care a fost absentă mai devreme [8]. Una dintre manifestările sindromului de anulare a nitraților cu numirea lor intermitentă poate fi, de asemenea, apariția unor episoade de ischemie miocardică asimptomatică [1]. Toate acestea arată că administrarea intermitentă a nitraților, împreună cu avantajele indiscutabile, ascunde un pericol foarte real în sine.
Studiile au arătat, totuși, că semnificația clinică a retragerii nitraților în numirea lor intermitentă este direct proporțional cu gravitatea stării pacienților: pacienți cu boală relativ ușoară și stabilă în cursul îndepărtării pe termen scurt a medicamentului, de regulă, nu produce efecte negative și este complet sigur. La pacienții cu un curs mai sever de boală coronariană, cu semne de tulburări hemodinamice, efectele retragerii pot fi mult mai severe [9]. Prin urmare, numirea intermitentă a nitraților este destul de acceptabil la pacientii cu curs stabil și relativ moderate de CHD (aici includ pacienți cu angină 1-3 mii clasa funcțională stabilă). Pacienții cu boli mai severe ale arterelor coronare (stabila angina patra clasa funcțională) sau semne de instabilitate stare (angină instabilă, infarct miocardic acut) de nitrat de destinație intermitentă trebuie evitată. [10]
Cu posibilitatea dezvoltării sindromului de abolire a beta-blocantelor, clinicienii s-au ciocnit aproape imediat de îndată ce aceste medicamente au început să fie utilizate în practica clinică. S-a arătat că anularea bruscă a recepției propranolol poate provoca o accelerare bruscă a crizelor anginoase, apariția de aritmii grele, infarct miocardic acut, și chiar moarte subită. Mai târziu sa dovedit că astfel de manifestări severe de retragere a propranolol nu există mai mult de 5% din pacienți, mai des medicii se confruntă cu o astfel de manifestare de retragere a propranolol, deoarece apariția tahicardiei [11].
Posibilitatea sindromului de abstinență din acest grup de medicamente a provocat recent controverse între cercetători [14]. Acum a devenit evident că aceste medicamente variază destul de mult în proprietățile farmacologice, astfel încât acestea pot provoca sindromul de abstinență în grade diferite.
Figura 1. Compararea severității sindromului de întrerupere a nifedipinei și a diltiazemului după eliminarea unei doze regulate de patru săptămâni a acestor medicamente
(la 24 de pacienți cu boală cardiacă ischemică cu angină pectorală stabilă)
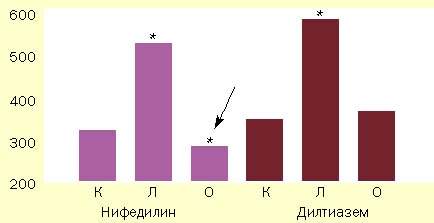
Ordonata prezinta durata probei cu o sarcina fizica dozata pe banda de alergat pana la dezvoltarea unui atac de angină cu intensitate moderată, cu
K - perioadă de control
L - tratament medicamentos
Despre - anularea drogurilor
* - fiabilitatea diferențelor cu perioada de referință (p<0,005)
Săgeata indică simptomele retragerii de nifedipină
Verapamil. Aparent, utilizarea acestui medicament este asociată cu riscul de sindrom de abstinență, cel puțin din toate medicamentele antianginoase. Acest lucru se datorează în primul rând capacității verapamilului de a se acumula în organism cu o aplicare regulată. În consecință, după întreruperea tratamentului cu verapamil, medicamentul este retras suficient de mult din organism și efectul persistă timp de câteva zile după ce a luat ultima doză de medicament.
Până în prezent, studiile nu au dovedit cunoscute în mod clar existența retragerii verapamil. Ca urmare a comparat efectul eliminării propranolol și verapamil, efectuat la 20 de pacienți cu angină stabilă, acesta nu a reușit să dovedească faptul că a existat o revenire treptată la frecvența crizelor anginoase după întreruperea tratamentului cu verapamil la valoarea inițială, și după întreruperea tratamentului cu propranolol, dimpotrivă, o accelerare bruscă a anginei și o reducere semnificativă toleranța exercitării [15]. Acest lucru dă motive să creadă că, dacă este necesar, oprind de anulare verapamil poate fi efectuată în mod direct, fără scăderea treptată a dozei.
Odată cu administrarea regulată a verapamilului, chiar și sub formă de comprimate obișnuite, efectul său poate fi considerat destul de uniform, astfel că acest medicament nu provoacă niciodată un fenomen de rebound.
Diltiazem. Studiile privind posibilitatea dezvoltării sindromului de întrerupere a diltiazemului la pacienții cu angină stabilă nu au fost efectuate până în prezent.
Recent, am efectuat un studiu special, al cărui scop a fost, printre altele, de a determina dacă a existat un sindrom de întrerupere după o întrerupere bruscă a consumului regulat (de patru ori pe zi) al acestui medicament timp de patru săptămâni. Medicamentul de comparație a fost nifedipina, care a fost administrată pentru aceeași perioadă și apoi a fost anulată. Studiul a fost realizat utilizând o metodă paralelă dublu-orb, randomizată.
Sa demonstrat că eliminarea diltiazemului a fost asociată numai cu faptul că numărul și durata episoadelor de ischemie miocardică (în conformitate cu monitorizarea EKG de 24 de ore) au revenit la valoarea inițială. Toleranța activității fizice, în funcție de eșantionul pe banda de alergat, pe fondul retragerii diltiazemului a revenit pur și simplu la valorile înregistrate înainte de începerea tratamentului (vezi figura). Dimpotrivă, în prima zi a anulării nifedipina a fost observată o creștere semnificativă (în comparație cu perioada de control), numărul episoadelor de ischemie miocardică, în același timp, a existat o scadere a tolerantei la efort sub nivelul înregistrat înainte de începerea tratamentului.
Astfel, întreruperea bruscă a diltiazemului nu a provocat sindromul de abstinență; întreruperea bruscă a nifedipină, dimpotrivă, duce la o deteriorare obiectivă a pacientului, care poate fi considerată o manifestare de retragere a medicamentului.
Nifedipina. S-a raportat mai sus că întreruperea bruscă a administrării regulate de nifedipină [10] poate determina sindrom de abstinență. Totuși, și acest lucru pare mai important, sa stabilit că sindromul de anulare a nifedipinei poate să apară în timpul tratamentului cu acest medicament, dacă se utilizează forme de dozare cu acțiune scurtă. Noi am demonstrat că în dimineața, a fost mai mică decât în perioada de referință (această stare se numește fenomenul de zero ore) înainte de a lua următoarea doză de nifedipină, toleranța la efort. În același timp, un număr de pacienți au evidențiat apariția atacurilor de stenocardie în repaus, absente înaintea numirii tratamentului [16].
Ca și în cazul nitraților, efectele eliminării sindromului nifedipină sunt direct dependente de severitatea pacienților. În cazul în care pacienții cu un curs relativ moderat al retragerii bolii, chiar dacă apare simptome evidente nu poate avea consecințe grave, la pacienții cu curs instabilă a consecințelor bolii la apariția acestui sindrom poate fi mult mai severe. Există toate motivele să creadă că o serie de complicatii grave, inclusiv, cum ar fi dezvoltarea infarctului miocardic acut și moarte subită, înregistrate în unele studii în care nifedipina a fost administrat în angina instabilă și infarct miocardic acut în forma de dozare de acțiune scurtă, se explică prin dezvoltarea sindrom tranzitoriu anularea nifedipina (fenomenul de rebound) datorită aplicațiilor sale [17, 18].
Trebuie subliniat faptul că unele medicamente, cum ar fi beta-blocantele, sunt în măsură să prevină apariția unui fenomen de rebound. Astfel, sa dovedit că în cazul în care utilizarea de nifedipină cu acțiune scurtă ca monoterapie în angina instabila este asociata cu un risc crescut de complicații, utilizarea aceluiași medicament în asociere cu beta-blocante este sigur și chiar poate îmbunătăți prognosticul bolii [17]. Este de remarcat faptul că cel mai mare grad de fenomenul de rebound nifedipina ciudat produs sub forma așa-numitelor capsule dezintegrează rapid (în limba rusă este cunoscută ca Adalat), care contribuie la creșterea rapidă și scăderea la fel de rapidă a concentrației în sânge. Atunci când se atribuie nifedipinei sub formă de tablete convenționale (în limba rusă sunt cunoscute sub numele de Corinfar, kordafen și colab.), Severitatea sindromului de rebound poate fi mai mic.
Forma de dozare specifică de nifedipin cu eliberare prelungită a creat recent (de exemplu, nifedipină-SR, cunoscut în Rusia numit Adalat-SL sau GITS nifedipina cunoscute în Rusia numit osmo-Adalat), contribuind la menținerea concentrației mai mult sau mai puțin constant de medicament în sânge. Aceste forme de dozare de date disponibile în prezent, nu provoacă fenomenul de rebound, și poate fi utilizat la pacienții cu boală arterială coronariană instabilă.
Datele prezentate indică faptul că sindromul de întrerupere în diferitele sale forme poate afecta semnificativ eficacitatea și siguranța terapiei la pacienții cu IHD. situație foarte reală în cazul în care neglijare riscul de retragere conduce la un rezultat opus de dorit (așa cum sa întâmplat, de exemplu, atunci când încercați să atribuiți o acțiune de scurtă durată monoterapie nifedipina la pacienții cu angină instabilă). Dimpotrivă, numirea competentă a medicamentului, luând în considerare posibilele efecte secundare și acțiunile nedorite, precum și caracteristicile cursului bolii la un anumit pacient, pot îmbunătăți semnificativ rezultatul tratamentului.