Tiroidian cancer
Etiologie și patogeneză. Aproape toate țările din lume au o incidență crescută a cancerului tiroidian. Deși cauza exactă nu este instalat, dar un rol în care acest lucru este dat deficit de iod, expunerea la radiații (radiații sau externe a primit iod radioactiv), perturbarea homeostaziei neuro-endocrin imun ionizante. cancer tiroidian poate dezvolta în fundalul precedent al adenoame benigne (adenoame foliculare având coloidal, embrionare, sau structura makrofollikulyarnuyu a celulei Hurthle oxyphilic) și Gușa multisite aberante, chisturi tireoglos duct agenezie unul dintre lobi tiroidieni. Numeroase observații au arătat că iradierea capului și gâtului, la o doză de 200-700 rad (aproximativ thymomegaly sau amigdalite cronice) la copii crește incidența cancerului tiroidian, care se dezvoltă în 18-20 de ani de la expunere. În acest sens, comportamentul radiodiagnosticului radioactiv la copii este contraindicat. Iradierea a glandei tiroide la adulții care nu sunt asociate cu riscul de posibila dezvoltare a cancerului tiroidian ca un copil. Accidentul de la centrala nucleară de la Cernobâl și o creștere a frecvenței de transformare malignă a glandei tiroide la adulți, dar mai ales pentru copiii din regiune, au fost supuse contaminării radioactive, confirmă relația de radiații și a cancerului tiroidian. Radiația ionizantă are un efect asupra degenerare malignă a cancerului în două moduri: 1) deteriorarea ADN-ului inițial, ceea ce contribuie la creșterea malignă a țesutului; 2) reducerea datorită activității sale funcționale tiroidiene, dezvoltarea de diferite grade de eșec și stimularea sale cronice de TSH conduce la un ansamblu formarea hiperplaziei autonomă și transformarea acestuia în cancer.
Factorii genetici sunt de asemenea incluși în patogeneza cancerului tiroidian. Există rapoarte de frecvență crescută a HLA-DR1 și a genei HLA-DR7 la pacienții cu cancer folicular tiroidian diferentiat, care nu este împărtășită de toți cercetătorii.
Imagine clinică. Foarte adesea cancer tiroidian este un nod unic nedureros, care este considerată ca fiind adenom sau gusa nodulara, cel puțin la începutul bolii există o extindere difuză a glandei tiroide. Acest „adenom“ tind să crească mai repede decât o gușă nodulară conventionala, obtinerea textura mai densa si care provoaca o senzatie de presiune la nivelul glandei tiroide. Examinarea relevă o creștere a ganglionilor limfatici regionali, care mărturisesc evoluția malignă a tumorii glandei tiroide. Starea funcțională a glandei tiroide, de obicei, rămâne în limite normale, și numai atunci când cantități semnificative de tumori pot dezvolta gipotiroza fenomen și mult mai puțin - tirotoksikoza moderat. În alte cazuri, primele semne clinice ale cancerului tiroidian sunt rezultatul metastazelor sale la plamani, oase, sau mai rar in creier si glandele suprarenale. tumora tiroidian poate ajunge la dimensiuni mari, germinează glandei capsule și trahee și alte organe de fixare mediastinali (esofag, nervoase recurente) poate cauza disfagie, dispnee, disfonie sau raguseala vocii și rugozitate. Glanda tiroidă devine imobilă în același timp.
Cancerul folicular apare la adulți, adesea la vârsta de 50-60 de ani. Caracterizată de o creștere lentă. În urma unei examinări a relevat ca un singur „adenom“, care este foarte greu de distins de un adenom folicular. In timpul cancer folicular mai agresiv decât papilar, și el de multe ori metastasizes la ganglionii limfatici de la nivelul gâtului și mai rar - metastaze la distanta in maduva osoasa (metastaze osteolitice), plamani si alte organe. metastaze la distanță sunt cel mai frecvent intalnite in plamani - 43-48%, os - 10-14%, în mediastin - 6-8%, creier - 4-6%, în pecheni1,9-2,8%. Metastazele de cancer folicular poate captura, de asemenea, iod (pentru a efectua sinteza tireoglobulina și mai puțin hormon tiroidian), care este utilizat în diagnosticul și tratamentul de iod radioactiv. De regulă, o tumoare malignă "funcțională" a glandei tiroide este un cancer follicular. Durata bolii mai scurta si mortalitatea cancer folicular de mai sus (aproape de 2 ori) comparativ cu cancerul papilar.
cancer medular al râului este mai agresiv, comparativ cu papilar și cancer folicular metastazează la ganglionii limfatici din apropiere și se pot răspândi la trahee și mușchii. Rareori, există metastaze la nivelul plămânilor și al diferitelor organe interne.
carcinom anaplastic (carcinom nediferențiat) este o tumoare compus din celule fusiforme și celule gigant, asa-numitele celule carcinosarcoame si cancerul epidermoid. De obicei, o astfel de tumoare este precedată de un buric nodal care a fost observat de mulți ani. Boala apare la vârstnici, atunci când glanda tiroidă începe să crească rapid, ceea ce duce la fenomenele de disfuncție a organelor mediastinului (sufocare, dificultăți la înghițire, răgușeală). Tumora creste rapid, germinand structurile din apropiere si este letala in aproximativ un an. O varietate de cancer anaplazic este cancerul "insular" sau "insulă", numit din cauza prezenței celulelor insulare caracteristice. Cursul său este mai puțin agresiv decât cancerul anaplazic.
Metastaze mai puțin frecvente ale unei tumori maligne în glanda tiroidă. Astfel de tumori includ melanom, sân, stomac, plămân, pancreas, intestin și limfom. Acestea din urmă aparțin tumorilor cu creștere rapidă. Limfomul este o tumoare difuză care poate apărea pe fondul unei tiroidite autoimune anterioare și, prin urmare, există mari dificultăți în diagnosticarea diferențiată a acestor două boli. Limfomul poate să apară în glanda tiroidă și ca o boală independentă. Boala apare de obicei la adulți, creșterile glandei tiroide în dimensiune rapid, adesea dureroase, implicate rapid în procesul ganglionilor limfatici si de a dezvolta compresia simpomy a mediastinului. Trebuie subliniat faptul că limfomul este doar unul dintre tumorile cu creștere rapidă a glandei tiroide, care răspunde bine la terapia cu radiații ionizante.
In ultimii ani, multi cercetatori indica faptul ca cancerul tiroidian poate apărea cu imaginea și prezența ultimei tirotoksikoza încă nu exclude cancerul tiroidian așa cum se credea anterior.
Diagnostic și diagnostic diferențial. Este necesar să se diferențieze cancerul tiroidian de un gonad solitar și multinodular. adenoame Sporadice cresc încet, timp de mai mulți ani, și este de obicei detectata prin palpare când diametrul de cel puțin 0,5-1 cm, de obicei prin accident. Disfagia, dificultăți de respirație, durere sunt caracteristice tumorilor de dimensiuni mari. Okolo60-70% noduri sau gipofunktsionalny adenoame tiroidiene și slab absorb iod radioactiv ( „rece“ nod), 20-25% din capacitatea sa de a absorbi iod radioactiv nu diferă de țesutul prostatic normal (în apropiere), și aproximativ 5-10% a crescut funcțional (nodul "fierbinte"), provocând o imagine clinică a tirotoxicozei; astfel de noduri, de regulă, au un diametru de 3 cm sau mai mult. Această diferență de absorbție a radionuclidului este dezvăluită în timpul scanării (figura 1).
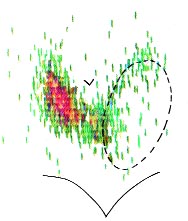
Figura 1. Scannogramă pentru cancerul tiroidian.
Angiografia și limfografia sunt folosite pentru a diagnostica metastazele cancerului tiroidian (figura 2.3).
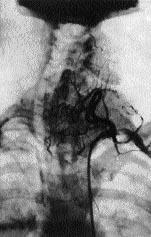
Figura 2. Cancerul lobului stâng al glandei tiroide cu metastaze la ganglionii limfatici ai gâtului cu compresie și deplasarea traheei (angiografie subclaviană).
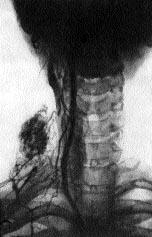
Figura 3. Cancerul lobului drept al glandei tiroide cu o singură metastază la nivelul ganglionului limfatic (angiografie subclaviană).
gusa multinodulara se dezvoltă pe parcursul multor ani, de multe ori la persoanele care trăiesc în zone cu deficit de iod. Dacă mai devreme se credea că o astfel de gușă rar suferă transformări maligne, studiile din ultimii ani, a constatat că această afirmație este nedrept. O vigilență oncologică în regiunile cu deficit de iod ar trebui să fie chiar crescută. tiroidita autoimuna, precum și gusa toxice difuze, de obicei, nu maligniziruetsya cu toate acestea tiroida nu este mai puțin frecventă combinație tiroidita autoimună sau boala Graves si cancer. Nodurile "fierbinți" sunt, de asemenea, rareori maligne, nodurile "reci" sunt mai des maligne.
Cancerul tiroidian diferențiat (papilar, folicular) este capabil să concentreze iodul radioactiv, deși mult mai slab decât țesutul sănătos înconjurător. Cu toate acestea, biosinteza normală a hormonilor tiroidieni în celulele tumorale este perturbată și o astfel de tumoare secretă iodalbumina, care nu posedă activitate biologică. După cum sa menționat mai sus, cancerul folicular este uneori capabil să secrete într-o cantitate mică, iar tiroglobulina, care nu are o semnificație fiziologică.
Adesea, diagnosticul de cancer tiroidian se bazează pe imaginea clinică. Biopsia glandei tiroide ajută la corectarea diagnosticului.
Definirea prevalenței tumorii și a metastazelor acesteia este împărțită în funcție de clasificarea internațională a TNM.
T este tumora primară.
T0 - nu este detectată tumora primară.
T1 - o singură tumoare și o dimensiune de până la 1 cm, localizată numai în glandă
T2 - o singură tumoare, de dimensiunea de 1-4 cm, limitată numai de glandă.
T3 este o tumoare mai mare de 4 cm, localizată numai în glandă.
T4 - tumoarea se extinde dincolo de capsula glandei tiroide.
N - ganglioni limfatici regionali.
N0 - metastazele nodurilor regionale nu sunt determinate.
N1a - metastaze la nodurile regionale din partea localizării tumorii.
N1b - metastaze către ganglionii limfatici regionali de pe ambele părți sau numai pe partea opusă sau în regiunea mediastinului.
M - metastaze îndepărtate.
M0 - metastazele îndepărtate nu sunt detectate.
M1 - există metastaze îndepărtate.
Tratamentul. În prezent, se utilizează tiroidectomia, tratamentul cu iod radioactiv și terapia cu raze X.
După eliminarea tumorii maligne a glandei tiroide, terapia cu hormoni tiroidieni este prescrisă timp de cel puțin 8 săptămâni pentru a suprima secreția de TSH și posibila inhibare a celulelor tumorale unice rămase. Terapia cu hormoni tiroidieni este efectuată de T3 la o doză de 60-80 micrograme pe zi, iar T4 este de 0,2-0,3 mg pe zi. După 2-3 săptămâni după oprirea hormonilor tiroidieni, nivelul seric TSH crește la 45-50 μED / ml, apare stimularea țesutului rămas care este capabil să acumuleze iod. Pacientul după ce a primit un iod radioactiv la o doză de 1 mCi este scanat sau examinat cu ajutorul unei camere g, care permite detectarea localizării intranucleare a țesutului tiroidian. Dacă se găsește numai țesutul tiroidian rămas în glanda tiroidă, iodul radioactiv este administrat în doză de 50-60 mCi. În cazul detectării metastazelor îndepărtate, doza de iod radioactiv este crescută la 80-150 mCi. În prezența metastazelor îndepărtate, doza de iod se poate repeta după 2-3 luni.
Terapia cu raze X este utilizată pentru cancer anaplazic și limfoame maligne, care sunt sensibile la raze X. Terapia cu raze X poate fi efectuată în asociere cu chimioterapia.
Tratamentul cu iod radioactiv se efectuează cu o tumoare inoperabilă și, în toate cazurile, după eliminarea cancerului tiroidian confirmat histologic.
Ca adjuvant la una dintre metodele de terapie pentru cancerul tiroidian, pot fi prescrise antibioticele. Astfel, se recomandă adriamicina (doxorubicina) împreună cu cis-diamino-dicloroplatinum (cis-diamină-dicloroplatină) pentru cancerul tiroidian diferențiat primar; bleomicină împreună cu ciclofosfamidă - în prezența metastazelor și 5-fluorouracil împreună cu streptozotocină - în cancerul tiroidian medular.