
În urma modificărilor standardelor de tratament chirurgical și sistemic, cerințele pentru radioterapie au crescut brusc. Împreună cu maximă eficiență condiție radioterapia contemporană este siguranța, și anume iradierea precizie numai țesutul tumoral, reducerea expunerii la radiatii la organele critice adiacente și reducerea manifestărilor de toxicitate precoce și tardivă.
Cea mai perfectă întruchipare tehnologică a radioterapiei moderne care îndeplinește cerințele practicii actuale de oncologie este tomoterapia (Tomo Therapy).

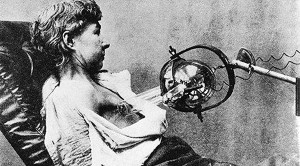
Emil Grubbe deja în anul 1896, a avut o expunere de carcinom mamar cu inoperabil (primul nume pacient Rose Lee) și Victor Despen, un medic de la Lyon, la 5 luni după descoperirea razelor X folosite tub catodic Crookes (Fig. 2) pentru iradierea unui pacient cu o tumoare uriașă în stomac.
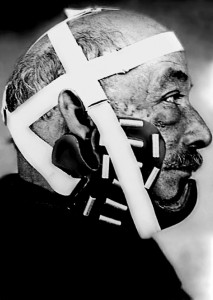
Această metodă de tratare a constat în introducerea boabelor cu surse de radiații în interiorul organului afectat. Brahiterapie a fost utilizat pentru tratamentul cancerului de piele, de prostată, de sân, esofag, vagin, corp si colul uterin, bronhiile, ductelor biliare, limba.
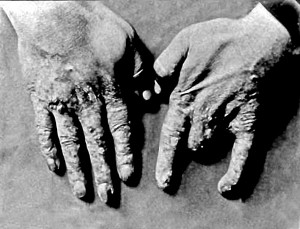
Din păcate, nebunia sărurilor radiu radioactive și credința în puterea sa de vindecare a condus la faptul că spitalele au inceput sa ofere noi terapii anecdotice care au cele mai grave consecințe negative pentru pacienți: inhalarea de radiu, utilizarea de unguente radiu și injectarea intravenoasă a soluțiilor ce conțin săruri radiații radioactive, utilizarea de apă radială și chiar ciocolată cu radiu (Figura 4).

Faptul că, în plus față de efectul terapeutic al radiu duce adesea la formarea multor tipuri de cancer, doar a devenit cunoscut la începutul anilor 1930. Asociațiile de șoc la moarte a fost Eben Byers McBurney (1880-1932), un bogat industriași americani și atlet care au murit de metastaze numeroase radiatii induse de cancer din cauza populare utilizarea medicamentelor brevetate preparate din radiu și dizolvate în apă.
În amintirea victimelor folosirii razelor X în spitalul St. Georg, în Hamburg, a fost deschis un memorial în care 169 au fost gravate în 1936, iar în 1959 - deja 359 de nume ale căror morți au fost direct legate de utilizarea "terapeutică" a radiului.
Cu toate acestea, în paralel cu metodele de tratament netestate și periculoase, o altă zonă de radioterapie se dezvolta activ și se îmbunătățeau noi tehnologii. Prima jumătate a secolului al XX-lea poate fi numit „epoca de kilovolți“, deoarece pentru iradierea externă a tumorilor folosind tub catodic X - tehnologie, dezvoltata de William Coolidge.
Din 1946, "epoca megavolt" a început. A fost precedată de deschiderea Irene si Frederic Joliot-Curie în 1934, fenomenul de radioactivitate artificială. Prima revoluție radiologică asociată cu numele Harold E. Johnson și John Kunningama, care în 1951 a creat „bomba pentru cancer“, pe baza unei noi surse de raze gamma - radioactiv cobalt-60. Tehnologia permite energia fasciculului de fotoni de 1,2 MeV și să livreze o doză de 45-60 Gy la tumori profunde. Pentru prima dată, cobalt-60 pentru tratamentul cancerului a fost utilizat în Saskatoon (Saskatchewan, Canada). În clinicile occidentale sub formă de tehnologie comercială, această metodă a fost folosită timp de 20-30 de ani.
A doua revoluție radiologică a secolului XX este legată de dezvoltarea unui accelerator liniar. Ideea creării sale aparține lui Ernest Thomas Walton (1929). În emisfera vestică, „părintele“ accelerator liniar este considerat a fi Edward Leonard Ginztona care a fost compania couchreditelem Varian (1948) și co-fondator al Silicon Valley.
Într-un accelerator liniar, datorită tehnologiei de alimentare cu microunde, puterea de raze X crește de la 6 la 20 MeV, iar energia din țesuturile tumorii poate fi crescută la 70 Gy.
În noua tehnologie, sistemele de planificare (2D) s-au schimbat și a apărut dozimetria. Acest lucru a schimbat poziția radioterapiei în acei ani. Radiologii oncologi au devenit membri deplini ai unei echipe multidisciplinare de oncologie.
Radiosensibilitatea și radiorezistența celulelor tumorale
În paralel cu îmbunătățirea tehnologiilor de radioterapie, s-au dezvoltat activ direcțiile fundamentale ale radiobiologiei. Au fost obținute date unice care au făcut posibilă înțelegerea mecanismelor moleculare ale radiorezistenței celulelor canceroase și, de asemenea, studierea modalităților de inducere a carcinogenezei în țesuturile biologice după expunerea la radiații ionizante.
Încă din 1906, Claudius Rego, care a lucrat la Institutul Curie, a descoperit că radiografiile provoacă infertilitate. Pe baza acestei observații, sa concluzionat că razele X pot fi folosite pentru a afecta celulele cu creștere rapidă, cum ar fi celulele canceroase.
Ulterior, J. Bergonier și L. Tribondo au arătat că celulele unui organism biologic dețin radiosensibilitate diferită. În organismul uman, gameții, eritroblastele, celulele stem epidermale și celulele tractului gastro-intestinal, ovocitele și limfocitele sunt radiosensibile. Sensibilitatea minimă este posedată de neuroni și celule musculare.
Legea Bergonie - Tribondeau spune ca celulele mai sensibile la radiatii decat se multiplica rapid, cu atât mai mult în faza mitozei și modul în care acestea sunt mai puțin diferențiate. Odată cu acumularea de date pentru Radiobiologie au fost modificate pentru a se conforma: celule nediferentiate sunt cele mai sensibile, sunt bine aprovizionate cu sânge și au un metabolism activ. Recent arătat că radiosensibilitate este influențată și de caracteristicile moleculare-biologice ale celulelor (în particular, KRAS și mutațiile EGFR).
Oarecum mai târziu, radiobiologul australian Hubert Rodney Withers a rezumat datele teoretice și a formulat legea radiobiologică, numită 4R (figura 5).
Influența radioterapiei asupra microclimatului tumoral - sistemul vascular și stroma
Radiațiile ionizante conduc la deteriorarea nu numai a celulelor canceroase, ci și a celulelor din micromediul tumoral.
Efectul biologic al radiațiilor ionizante nu durează minute și ore, ci luni și ani. În acest caz, efectul biologic timpuriu, constând în faza inflamatorie și proliferativă, este înlocuit de un efect biologic târziu, în timpul căruia țesuturile iradiate sunt remodelate.
Navele și stroma din tumora sunt implicate în realizarea efectelor radiobiologice atât timpurii cât și târzii.
Efectele timpurii influența radiațiilor ionizante asupra sistemului vascular sunt disfuncția celulelor endoteliale (permeabilitatea crescută, separarea de membrana bazală, apoptoza), agregarea plachetara, microthrombuses stat pretromboticheskie, diapedeză, adeziunea celulelor inflamatorii, distrugerea vaselor de sânge, reducând densitatea acestora, afectarea perfuziei tisulare, hipoxie, creșterea producției de citokine, chemokine, factor hipoxic HIF-1α.
Efectele tardive sunt angioarchitectonics daune - ingrosarea intimei vasculare, tromboze, medionekroz, boala ocluzivă, ateroscleroza, deteriorarea livrare de oxigen la tesuturi si hipoxie.
Daunele post-radiații ale țesutului conjunctiv conduc la apariția fibrozei radiațiilor. Această afecțiune este precedată de inflamație cronică, reacții imune și remodelare tisulară. In mecanismele de fibroza radiatii participa fibroblasti asociate tumorii, citokine proinflamatorii, interleukinele IL-1, IL-6, IL-8, granulocite-macrofage, factori stimulatori ai coloniilor (GM-CSF), ciclooxigenaza 2 (COX-2), factor de creștere transformator creștere (TGF-β), enzime proteolitice, componente ale matricei extracelulare.
Un mecanism important este creșterea activității heparanazei, care creează condițiile pentru invazia celulelor canceroase în țesuturile micromediului în timpul radioterapiei.
In general, mecanismele de fibroza in vindecarea ranilor (chirurgie, traumatisme) si fibroza in timpul de iradiere (radioterapie) sunt foarte diferite: activitatea de formare a fibrozei radiatii induse persista timp de mai mulți ani și nu au încetat.
Complicații precoce și tardive ale radioterapiei
Numeroasele complicații precoce ale radioterapiei includ mucozita, radiodermatida, diareea, alopecia, cistita, procita, pneumonita, supresia măduvei osoase.
Aceste complicații, datorate prezenței manifestărilor clinice manifeste, sunt ușor de recunoscut și se supun terapiei active.
La fel, și, probabil, o mai mare problemă este complicațiile tardive ale radioterapiei, care sunt rareori înregistrate în practica oncolog din cauza curs asimptomatice subclinice prelungit. Acestea includ, de exemplu, condensarea și o reducere a cantității de țesut mamar (rău estetic terapie efect), fibroza și rigiditate pulmonară, malabsorbție și strictura intestinului subțire, ischemie tardiva și perforație intestinală, hematurie, telangiectasias cutanate, insuficienta endocrine, infertilitate, și dezvoltarea cancerului secundar indus de radiații.
Victime ale numeroaselor complicații cauzate de radiații, la începutul erei radioterapiei au fost ei înșiși, iar medicii radiologici (Figura 6).
Recurența cancerului și a metastazelor ca complicații ale radioterapiei
Încă din 1927, Hermann Joseph Muller a studiat efectele genetice ale iradierii, inclusiv efectul razelor X asupra riscului de apariție a cancerului. În 1946, pentru munca sa în domeniul geneticii radio, a primit Premiul Nobel pentru Fiziologie sau Medicină.
Pana in prezent, a acumulat dovezi puternice că expunerea la țesuturile sănătoase ale micromediul tumorii contribuie la invazia si metastazarea celulelor canceroase, si stromă iradiat tesut sanatos promoveaza initierea de carcinogeneză.
A anunțat rezultatele experimentelor în cazul în care, după iradiere a tesutului mamar sanatos la șobolani cu transplant în zonele de stabilit fibroza radiatii myoepitheliocytes normale ultima transformate in celule canceroase.
radiatii induse de cancer tiroidian, de col uterin, rect, san, a evoluat în câțiva ani după expunerea țesutului sănătos regiunea anatomică corespunzătoare - fapte cunoscute în practica de oncologie.
Efectele biologice ale efectului radioterapiei asupra micromediul tumorii, ca o cauza a reaparitiei cancerului si a metastazelor, inflamația puse în aplicare prin, modularea macrofage asociate bolii, modularea sistemului imunitar, remodelarea micromediului și formarea fibrozei în zona de țesut iradiat.
După iradierea țesuturilor normale adiacente unei tumori, activarea fibroblaștilor, disfuncția endotelială vasculară, inflamația, remodelarea tisulară, dezvoltă leziuni ireversibile stromal fibroza si radiatii, ceea ce contribuie în final la cancer de novo.
STATUTE PENTRU TEMA Oncologie și hematologie
A fost recent, a trecut mult timp ... 1963. Kiev. Primăvara devreme. meteo Great, atmosfera unică a orașului său natal, se bucură de faptul că, nu am putut anticipa întâlnire cu un om de știință, menire proeminent, academician al Academiei de Științe a URSS Rostislav Evgenievich Kavetskaya. Aceste momente memorabile de comunicare cu el, eu, desigur, nu contează.